화학성

신생아 결막염 (신생아 안염)
한눈에 보는 포인트
섹션 제목: “한눈에 보는 포인트”1. 신생아 결막염이란
섹션 제목: “1. 신생아 결막염이란”신생아 결막염(ophthalmia neonatorum)은 출생 후 28~30일 이내에 발생하는 결막의 염증입니다. 역사적으로 1880년에 Crede가 1% 질산은 점안을 도입하여 임균성 결막염 예방에 크게 기여했습니다. 현재는 항균 점안약에 의한 예방이 주류를 이루고 있습니다.
전 세계 발생률은 2.04%(95% CI 0.705.79%), 유병률은 7.79%(95% CI 2.9319.10%)입니다. 1)
지역 차이가 크며, 저소득 국가에서는 6.90%, 고소득 국가에서는 1.36%로 보고됩니다. 1)
전 세계적으로 연간 약 10,000건이 발생하는 것으로 추정됩니다. 1)
분만 방식과 재태 주령도 발생률에 영향을 미칩니다.
- 질식 분만: 발생률 4.74%
- 제왕절개: 발생률 1.88%
- 조산아: 발생률 3.08%
- 정상 신생아: 발생률 1.16%1)
원인은 화학적, 세균성, 바이러스성으로 크게 나뉩니다. 세균성 중에서는 클라미디아가 가장 흔하고, 임균이 가장 심각한 결과를 초래합니다.
전 세계적인 발생률은 약 2.04%이며, 연간 약 10,000건이 발생하는 것으로 추정됩니다.1) 지역별 차이가 있어, 선진국에서는 1.36%로 낮은 반면, 저소득 국가에서는 6.90%에 달합니다.
2. 주요 증상과 임상 소견
섹션 제목: “2. 주요 증상과 임상 소견”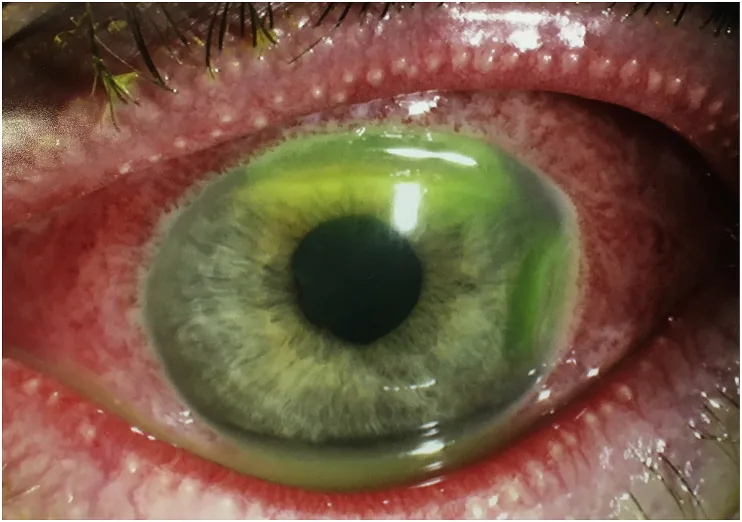
자각 증상
섹션 제목: “자각 증상”신생아는 증상을 호소할 수 없습니다. 보호자나 의료진이 객관적으로 관찰합니다.
- 안지(눈곱) : 장액성에서 농성까지 원인에 따라 다름
- 안검 종창 : 심한 경우 안구 확인이 어려움
- 결막 충혈 : 정도는 원인에 따라 다름
- 유루증: 분비물 증가와 함께 나타남
- 결막 부종: 중증 사례에서 현저해짐
신생아에서는 눈물 분비 저하, 분비형 IgA 결핍, 리소자임 활성 저하가 있어 감염에 취약합니다.
임상 소견
섹션 제목: “임상 소견”발병 시기가 원인 추정의 가장 중요한 단서가 됩니다. 각 원인의 특징적인 소견을 아래에 제시합니다.
임균성
발병 시기: 생후 1~3일
소견: 다량의 화농성 안구 분비물(농루안), 심한 눈꺼풀 부종
특징: 건강한 각막 상피에 부착 및 침입이 가능한 유일한 세균. 각막 궤양→천공→안내염 위험 있음
클라미디아성
바이러스성(HSV)
발병 시기: 생후 1~2주
소견: 미세 수지상·지도상 각막궤양(신생아에서는 특징적 소견이 부족함)
주의: 신생아 단순포진 바이러스 감염은 전신 감염으로 진행될 수 있습니다.
Moraxella 속은 출생 후 7~10일 이후에 발병하며, pseudogonococcal conjunctivitis라고 불립니다.
발병 시기는 원인 추정의 가장 중요한 단서입니다. 화학적 원인은 24시간 이내, 임균성은 출생 후 13일, 클라미디아성은 출생 후 310일, 단순포진 바이러스는 출생 후 1~2주가 전형적인 발병 시기입니다. 단, 확진을 위해서는 미생물학적 검사가 필요합니다.
3. 원인과 위험 요인
섹션 제목: “3. 원인과 위험 요인”산도 감염이 가장 흔한 감염 경로입니다. 산모의 성병이 주요 위험 인자입니다.
- 임균 : 산모와 신생아 간 전파율은 30~50%2)
- 클라미디아 : 치료받지 않은 산모의 경우 발병률은 30~40%
- E. coli:산모 집락율 19.9%, 수직 전파율 21.4%8)
기타 위험 요인은 다음과 같습니다.
- 산모의 성병(임균·클라미디아 감염)
- 조기 양막 파열
- 조산
- 질식 분만
- 출생 직후 점안 예방의 부족
Crede법(1% 질산은 점안)으로 시작된 점안 예방은 효과적이며, 30건의 시험·79,198명의 신생아를 대상으로 한 코크란 리뷰에서 예방약 사용으로 모든 원인 결막염 발생률이 감소하는 것으로 나타났습니다(중간 정도 확실성).2)
WHO가 권장하는 5가지 예방약은 다음과 같습니다.2)
- 테트라사이클린 1%
- 에리스로마이신 0.5%
- 포비돈요오드 2.5%
- 질산은 1%
- 클로람페니콜 1%
제왕절개에서도 발생률이 1.88%로 보고되어 있으며, 완전히 예방할 수는 없습니다. 1)산도 감염 외의 경로(상행성 감염 등)가 원인이 되는 경우가 있으므로, 제왕절개 후에도 주의가 필요합니다.
4. 진단과 검사 방법
섹션 제목: “4. 진단과 검사 방법”발병 시기에 따른 감별이 가장 중요하며, ‘임상 소견’ 항목을 참고하여 원인을 추정합니다. 확진을 위해서는 미생물학적 검사가 필수적입니다.
도말 검경·염색
섹션 제목: “도말 검경·염색”발병 시기와 염색 소견의 조합이 진단의 핵심입니다.
| 염색법 | 대상 | 관찰 소견 |
|---|---|---|
| 그람 염색 | 임균 | 호중구에 탐식된 그람 음성 쌍구균 |
| 김자 염색 | 클라미디아 | 봉입체(프로와제크 소체) |
| 플루오레세인 염색 | 각막 병변 | 코발트블루 광선으로 상피 결손 확인 |
배양·유전자 검사
섹션 제목: “배양·유전자 검사”- 배양(임균) : 초콜릿 한천 배지, 5~10% CO2 환경에서 배양
- PCR법 : 민감도·특이도가 우수하며, 클라미디아·임균 모두에 유용
- 실시간 PCR·SDA·TMA : 유전자 증폭법으로 사용됨
- 면역크로마토그래피 : 신속 진단 가능
감별 진단
섹션 제목: “감별 진단”유사한 증상을 보이는 질환을 배제하는 것이 중요합니다.
- 눈물주머니염(泪囊炎) : 코뿌리를 압박할 때 분비물 역류가 관찰됨
- 선천성 녹내장 : 각막 직경 확대·혼탁, 안압 상승
- 비루관 폐쇄:눈물흘림이 주 증상이며, 감염 소견은 적음
- 안와 봉와직염:눈꺼풀의 발적·경결·안구돌출을 동반한 중증 사례
5. 표준적 치료법
섹션 제목: “5. 표준적 치료법”치료는 원인에 따라 선택한다. 일본에서의 치료를 중심으로, 해외의 표준 프로토콜도 보충한다.
일본의 표준 치료
섹션 제목: “일본의 표준 치료”다음은 일본에서의 치료 프로토콜이다.
- 세균성(일반) : 베스트론 점안용 0.5%, 1일 5회
- 임균성 : 베스트론 0.5% 1일 8회 + 로세핀 정맥주사 1g 1일 1회
- 클라미디아성: 타리비드 안연고 0.3% 1일 5회 8주, 중증 예에는 지스로맥 10mg/kg 3일간
- 헤르페스성: 조비락스 안연고 1일 5회
해외 표준 치료
섹션 제목: “해외 표준 치료”| 원인 | 권장 치료 |
|---|---|
| 화학성 | 인공눈물 QID (자연 회복을 기다림) |
| 임균성 | ceftriaxone 25~50mg/kg 단회 투여 |
| 클라미디아성 | 아지스로마이신 20mg/kg 3일간4) |
| 단순 헤르페스 바이러스 | 아시클로버 IV 45mg/kg/일 14~21일간 |
에리스로마이신 경구 투여는 클라미디아 결막염의 전신 치료에 효과적이지만, 영아 비후성 유문 협착증(IHPS)과의 연관성에 주의가 필요합니다.
신생아에서 ceftriaxone 사용은 고빌리루빈혈증의 위험이 있습니다.3) 따라서 안와 봉와직염을 동반한 중증 사례에서는 cefotaxime 사용이 권장됩니다. 투여 시 신생아의 황달 상태를 확인한 후 선택하는 것이 중요합니다.
6. 병태생리학·상세한 발병 기전
섹션 제목: “6. 병태생리학·상세한 발병 기전”신생아의 면역학적 취약성
섹션 제목: “신생아의 면역학적 취약성”신생아의 눈은 성인에 비해 감염에 취약합니다. 주요 요인은 다음과 같습니다.
- 눈물 분비 감소
- 분비형 IgA 결핍
- 리소자임 활성 감소
- 결막하 림프조직 미발달 (위막 형성의 한 원인)
위막은 피브린, 호중구, 염증성 삼출물이 결막에 부착된 것입니다. 클라미디아 결막염에서는 선양 조직이 미발달되어 여포를 형성하지 않습니다(위막성 결막염).
임균의 감염 기전
섹션 제목: “임균의 감염 기전”임균은 건강한 각막 상피를 가진 눈에도 감염될 수 있는 유일한 세균입니다. 그 병원성은 다음과 같은 기전에 의합니다.
- 선모(pili) : 상피 세포에 부착을 매개합니다.
- 외막 단백질(OMP) : 세포 침입에 관여
- LOS(리포올리고당·내독소) : 강력한 염증 반응 유발
케냐에서는 환아의 최대 16%에서 각막 병변이 발생한다고 보고되었으며, 2) 조기 치료가 필수적이다.
클라미디아 감염 기전
섹션 제목: “클라미디아 감염 기전”클라미디아(Chlamydia trachomatis)는 편성 세포내 기생체입니다. 세포 외에서는 감염형인 기본소체(EB)로 존재하고, 세포 내에서 복제형인 망상소체(RB)로 전환됩니다. 감염된 상피세포 내에 봉입체(Prowazek 소체)를 형성합니다. 성인형 봉입체 결막염에서는 아래쪽 결막 원개부에 크고 충실한 여포가 다수 관찰되는 반면, 신생아 봉입체 결막염은 생후 7일 전후에 발병하고 림프 조직이 미발달되어 여포가 나타나지 않는 것이 특징입니다.
7. 최신 연구와 향후 전망(연구 단계의 보고)
섹션 제목: “7. 최신 연구와 향후 전망(연구 단계의 보고)”신생 및 희귀 병원체에 의한 신생아 결막염
섹션 제목: “신생 및 희귀 병원체에 의한 신생아 결막염”기존의 주요 병원체에 더하여 새로운 병원체에 대한 보고가 축적되고 있다.
Mechel et al.(2021)은 4일령 여아에서 SARS-CoV-2에 의한 신생아 결막염의 첫 보고 사례를 기술했다.7)결막하 출혈과 점액화농성 안구 분비물을 보였으며, 8일 만에 자연 소실되었다.
Albuquerque et al.(2024)는 Neisseria meningitidis가 신생아 결막염의 1
2%를 차지하며, 1029%가 침습성 질환으로 진행될 위험이 있다고 보고했습니다.5)IV cefotaxime 200mg/kg/일을 7일간 투여하여 완치되었습니다.
Merzouk et al.(2025)은 장내 그람음성간균(대장균 등)이 NICU 관련 감염에서 증가 추세에 있다고 보고했습니다. 산모의 대장균 집락율은 19.9%, 수직 전파율은 21.4%였습니다. 8)
Das(2023)는 한국 연구에서 신생아 결막염의 1.2%가 Acinetobacter baumannii에 의한 것이었고, 52.4%가 S. aureus였다고 보고했습니다. 6) 다제내성 A. baumannii에 의한 NICU 관련 원내 감염이 문제가 되고 있습니다.
예방 약물의 최적화
섹션 제목: “예방 약물의 최적화”코크란 리뷰(Malik and Gilbert 2022)에서는 예방 약물의 종류에 따른 우열은 현재 시점에서 확립되지 않았다고 결론지었으며, 최적의 예방 약물 선택은 향후 연구 과제입니다. 2)
치료 지연과 합병증
섹션 제목: “치료 지연과 합병증”Law et al.(2024)은 치료 지연으로 인해 안와 봉와직염으로 진행된 신생아 결막염 2례를 보고했다.3) 조기 진단 및 치료 개입의 중요성이 다시 한번 강조되었다.
8. 참고문헌
섹션 제목: “8. 참고문헌”-
Asiamah R, Owusu G, Amoako PT, et al. Epidemiology of ophthalmia neonatorum: a systematic review and meta-analysis. BMC Pediatr. 2025;25:31.
-
Malik ANJ, Gilbert C. Cochrane corner: interventions for preventing ophthalmia neonatorum. Eye. 2022;36:356-357.
-
Law NL, Tan VC, Lim TH, et al. Ophthalmia neonatorum complicated with neonatal orbital cellulitis: A case series. Malays Fam Physician. 2024;19:5.
-
Nwokeji I, Ding K, Ketner S. A Case of Neonatal Chlamydial Conjunctivitis. Cureus. 2024;16(7):e64463.
-
Albuquerque C, Dias ME, Pelicano M, et al. Neisseria meningitidis: The Unforeseen Agent of Acute Neonatal Conjunctivitis. Cureus. 2024;16(7):e65681.
-
Das G. Acinetobacter baumannii ophthalmia neonatorum - A very rare presentation. Indian J Ophthalmol. 2023;71:2595-2597.
-
Mechel E, Trinh M, Kodsi S, et al. Ophthalmia neonatorum as the presenting sign of SARS-CoV-2. J AAPOS. 2021;25:230-231.
-
Merzouk B, Schwartzman K, Yossuck P, et al. A Rare Case of Neonatal Escherichia coli Conjunctivitis With Maternal Asymptomatic Bacteriuria. Cureus. 2025;17(9):e92936.
