สารเคมี
ระยะเวลาที่เริ่มมีอาการ: ภายใน 24 ชั่วโมงหลังคลอด
ลักษณะที่พบ: มีเพียงตาแดงเล็กน้อยและน้ำตาไหล
การดำเนินโรค: หายได้เองภายใน 2-4 วัน

เยื่อบุตาอักเสบในทารกแรกเกิด (ophthalmia neonatorum) คือการอักเสบของเยื่อบุตาที่เกิดขึ้นภายใน 28-30 วันหลังคลอด ในอดีตปี ค.ศ. 1880 Crede ได้นำการหยดซิลเวอร์ไนเตรต 1% มาใช้ ซึ่งมีส่วนสำคัญในการป้องกันเยื่อบุตาอักเสบจากเชื้อโกโนค็อกคัส ปัจจุบันการป้องกันด้วยยาหยอดตาปฏิชีวนะเป็นวิธีหลัก
อุบัติการณ์ทั่วโลกอยู่ที่ 2.04% (ช่วงความเชื่อมั่น 95% 0.70–5.79%) และความชุกอยู่ที่ 7.79% (ช่วงความเชื่อมั่น 95% 2.93–19.10%) 1) มีความแตกต่างในแต่ละภูมิภาคอย่างมาก โดยรายงาน 6.90% ในประเทศรายได้ต่ำ และ 1.36% ในประเทศรายได้สูง 1) ประมาณการว่ามีผู้ป่วยประมาณ 10,000 รายต่อปีทั่วโลก 1)
รูปแบบการคลอดและอายุครรภ์ก็มีผลต่ออัตราการเกิดโรคด้วยเช่นกัน
สาเหตุแบ่งออกเป็นสารเคมี แบคทีเรีย และไวรัส ในกลุ่มแบคทีเรีย คลามัยเดียพบได้บ่อยที่สุด ส่วนโกโนค็อกคัสทำให้เกิดผลลัพธ์ที่รุนแรงที่สุด
อัตราการเกิดทั่วโลกประมาณ 2.04% โดยประมาณการว่ามีประมาณ 10,000 รายต่อปี1) มีความแตกต่างตามภูมิภาค โดยในประเทศพัฒนาแล้วอยู่ที่ 1.36% ในขณะที่ประเทศรายได้ต่ำสูงถึง 6.90%
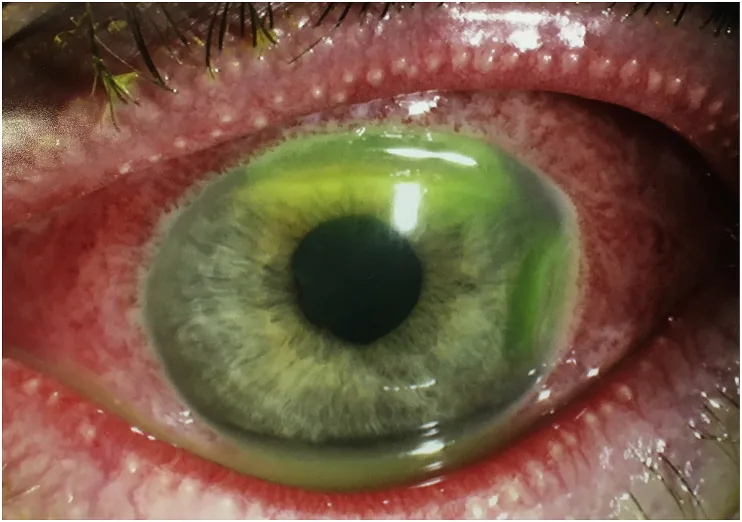
ทารกแรกเกิดไม่สามารถบอกอาการได้ ผู้ปกครองหรือบุคลากรทางการแพทย์ต้องสังเกตอย่างเป็นกลาง
ในทารกแรกเกิด มีการหลั่งน้ำตาลดลง การขาด IgA ชนิดหลั่ง และกิจกรรมไลโซไซม์ลดลง ทำให้เสี่ยงต่อการติดเชื้อ
ระยะเวลาที่เริ่มมีอาการเป็นเบาะแสที่สำคัญที่สุดในการสันนิษฐานสาเหตุ ด้านล่างนี้คือลักษณะเฉพาะของแต่ละสาเหตุ
สารเคมี
ระยะเวลาที่เริ่มมีอาการ: ภายใน 24 ชั่วโมงหลังคลอด
ลักษณะที่พบ: มีเพียงตาแดงเล็กน้อยและน้ำตาไหล
การดำเนินโรค: หายได้เองภายใน 2-4 วัน
หนองในแท้
ระยะเริ่มต้น: 1–3 วันหลังคลอด
อาการ: ขี้ตาเป็นหนองปริมาณมาก (ตาเป็นหนอง), เปลือกตาบวมอย่างรุนแรง
ลักษณะเฉพาะ: แบคทีเรียชนิดเดียวที่สามารถยึดเกาะและบุกรุกเยื่อบุกระจกตาที่ปกติได้ เสี่ยงต่อการเกิดแผลที่กระจกตา → ทะลุ → ตาอักเสบภายใน
คลามัยเดีย
ระยะเริ่มต้น: 3–10 วันหลังคลอด
อาการ: เยื่อบุตาอักเสบแบบมีเยื่อเทียม (ไม่มีฟอลลิเคิล), เยื่อบุตาหนังตาคล้ำแดงคล้ายกำมะหยี่, ขี้ตาเป็นเลือด
ภาวะแทรกซ้อน: คอหอยอักเสบและปอดบวมใน 10-20%
ไวรัส (HSV)
ระยะเริ่มต้น: 1-2 สัปดาห์หลังคลอด
ลักษณะ: แผลที่กระจกตาแบบ dendritic หรือ geographic ขนาดเล็ก (ในทารกแรกเกิดมักไม่มีลักษณะเฉพาะ)
ข้อควรระวัง: การติดเชื้อ HSV ในทารกแรกเกิดอาจลุกลามเป็นการติดเชื้อทั่วร่างกาย
Moraxella เกิดหลังอายุ 7-10 วัน และเรียกว่า pseudogonococcal conjunctivitis
ระยะเวลาที่เริ่มมีอาการเป็นเบาะแสสำคัญที่สุดในการประมาณสาเหตุ การเริ่มมีอาการจากสารเคมีภายใน 24 ชั่วโมง จากหนองในแท้ในวันที่ 1-3 หลังคลอด จากคลามัยเดียในวันที่ 3-10 และจากเริมในสัปดาห์ที่ 1-2 อย่างไรก็ตาม การวินิจฉัยที่แน่นอนต้องอาศัยการตรวจทางจุลชีววิทยา
การติดเชื้อผ่านทางช่องคลอดเป็นเส้นทางการติดเชื้อที่พบบ่อยที่สุด โรคติดต่อทางเพศสัมพันธ์ของมารดาเป็นปัจจัยเสี่ยงหลัก
ปัจจัยเสี่ยงอื่นๆ มีดังนี้:
การป้องกันด้วยยาหยอดตาที่เริ่มด้วยวิธี Crede (ซิลเวอร์ไนเตรต 1%) มีประสิทธิภาพ และการทบทวน Cochrane จาก 30 การทดลองและทารกแรกเกิด 79,198 รายแสดงให้เห็นว่าการใช้ยาป้องกันช่วยลดอุบัติการณ์ของเยื่อบุตาอักเสบจากทุกสาเหตุ (ความเชื่อมั่นปานกลาง) 2)
ยาป้องกัน 5 ชนิดที่ WHO แนะนำมีดังนี้: 2)
แม้จะผ่าตัดคลอด อัตราการเกิดโรคอยู่ที่ 1.88% และไม่สามารถป้องกันได้อย่างสมบูรณ์ 1)เนื่องจากการติดเชื้ออาจเกิดขึ้นผ่านทางอื่นนอกเหนือจากช่องคลอด (เช่น การติดเชื้อจากน้อยไปมาก) จึงต้องระมัดระวังแม้หลังผ่าตัดคลอด
การแยกโรคตามระยะเวลาที่เริ่มมีอาการสำคัญที่สุด ดูหัวข้อ “อาการทางคลินิก” เพื่อประเมินสาเหตุ การตรวจทางจุลชีววิทยาจำเป็นสำหรับการวินิจฉัยที่แน่นอน
การรวมกันของระยะเวลาที่เริ่มมีอาการและผลการย้อมสีเป็นกุญแจสำคัญในการวินิจฉัย
| วิธีการย้อมสี | เป้าหมาย | สิ่งที่สังเกตพบ |
|---|---|---|
| การย้อมแกรม | หนองในแท้ | ดิพลอค็อกคัสแกรมลบที่ถูกนิวโทรฟิลกลืนกิน |
| การย้อมจิมซา | คลามัยเดีย | อินคลูชันบอดี (Prowazek body) |
| การย้อมฟลูออเรสซีน | รอยโรคที่กระจกตา | ยืนยันข้อบกพร่องของเยื่อบุผิวภายใต้แสงสีฟ้าโคบอลต์ |
สิ่งสำคัญคือต้องแยกโรคที่มีอาการคล้ายคลึงกันออก
การรักษาจะเลือกตามสาเหตุ โดยเน้นการรักษาในญี่ปุ่น และเสริมด้วยแนวทางมาตรฐานสากล
ด้านล่างนี้คือแนวทางการรักษาในญี่ปุ่น
| สาเหตุ | การรักษาที่แนะนำ |
|---|---|
| สารเคมี | น้ำตาเทียม QID (รอให้หายเอง) |
| หนองใน | Ceftriaxone 25-50 มก./กก. ครั้งเดียว |
| คลามัยเดีย | Azithromycin 20 มก./กก. นาน 3 วัน4) |
| ไวรัสเฮอร์ปีส์ซิมเพล็กซ์ | อะไซโคลเวียร์ IV 45 มก./กก./วัน นาน 14–21 วัน |
อีริโทรมัยซินชนิดรับประทานมีประสิทธิภาพในการรักษาเยื่อบุตาอักเสบจากคลามัยเดียแบบทั่วร่างกาย แต่ต้องระวังความสัมพันธ์กับภาวะลำไส้เล็กส่วนต้นตีบตันในทารก (IHPS)
ในทารกแรกเกิด การใช้ ceftriaxone มีความเสี่ยงต่อภาวะบิลิรูบินในเลือดสูง 3) ดังนั้น ในกรณีรุนแรงที่มีภาวะเซลลูไลติสในเบ้าตาร่วมด้วย แนะนำให้ใช้ cefotaxime การเลือกใช้ยาควรพิจารณาหลังจากตรวจสอบภาวะตัวเหลืองของทารกแรกเกิด
ดวงตาของทารกแรกเกิดอ่อนแอต่อการติดเชื้อมากกว่าผู้ใหญ่ ปัจจัยหลักมีดังนี้:
เยื่อเทียมคือการเกาะของไฟบริน นิวโทรฟิล และสารคัดหลั่งอักเสบบนเยื่อบุตา ในเยื่อบุตาอักเสบจากคลามัยเดีย จะไม่เกิดฟอลลิเคิลเนื่องจากเนื้อเยื่อต่อมยังไม่พัฒนา (เยื่อบุตาอักเสบชนิดเยื่อเทียม)
เชื้อโกโนค็อกคัสเป็นแบคทีเรียชนิดเดียวที่สามารถติดเชื้อในดวงตาที่มีเยื่อบุกระจกตาปกติได้ ความสามารถในการก่อโรคเกิดจากกลไกดังต่อไปนี้
ในเคนยา มีรายงานว่าผู้ป่วยเด็กสูงถึง 16% เกิดรอยโรคที่กระจกตา 2) การรักษาตั้งแต่เนิ่นๆ จึงเป็นสิ่งจำเป็น
คลามัยเดีย ( Chlamydia trachomatis ) เป็นปรสิตที่ต้องอาศัยภายในเซลล์เท่านั้น ภายนอกเซลล์จะอยู่ในรูปของอีลีเมนทารีบอดี (EB) ที่ติดเชื้อ และภายในเซลล์จะเปลี่ยนเป็นรีติคูลาร์บอดี (RB) ที่เพิ่มจำนวน สร้างอินคลูชันบอดี (Prowazek bodies) ภายในเซลล์เยื่อบุผิวที่ติดเชื้อ ในเยื่อบุตาอักเสบชนิดอินคลูชันในผู้ใหญ่ จะพบฟอลลิเคิลแข็งขนาดใหญ่จำนวนมากในฟอร์นิกซ์เยื่อบุตาส่วนล่าง ในขณะที่เยื่อบุตาอักเสบชนิดอินคลูชันในทารกแรกเกิดจะเกิดขึ้นประมาณ 7 วันหลังคลอด และมีลักษณะเฉพาะคือไม่มีฟอลลิเคิลเนื่องจากเนื้อเยื่อน้ำเหลืองยังไม่เจริญเต็มที่
นอกจากเชื้อก่อโรคหลักแบบดั้งเดิมแล้ว รายงานเกี่ยวกับเชื้อก่อโรคชนิดใหม่กำลังสะสมเพิ่มขึ้น
Mechel และคณะ (2021) รายงานกรณีแรกของเยื่อบุตาอักเสบในทารกแรกเกิดจาก SARS-CoV-2 ในเด็กหญิงอายุ 4 วัน 7)มีเลือดออกใต้เยื่อบุตาและขี้ตาลักษณะเมือกหนอง และหายได้เองภายใน 8 วัน
Albuquerque และคณะ (2024) รายงานว่า Neisseria meningitidis เป็นสาเหตุของเยื่อบุตาอักเสบในทารกแรกเกิด 1-2% โดยมีความเสี่ยง 10-29% ที่จะลุกลามเป็นโรคแพร่กระจาย 5)การให้เซโฟแทกซิมทางหลอดเลือดดำ 200 มก./กก./วัน เป็นเวลา 7 วัน ทำให้หายขาดได้
Merzouk et al. (2025) รายงานว่าแบคทีเรียแกรมลบในลำไส้ (เช่น E. coli) มีแนวโน้มเพิ่มขึ้นในการติดเชื้อที่เกี่ยวข้องกับ NICU อัตราการตั้งรกรากของ E. coli ในมารดาอยู่ที่ 19.9% และอัตราการถ่ายทอดแนวตั้งอยู่ที่ 21.4% 8)
Das (2023) รายงานในการศึกษาในเกาหลีว่า 1.2% ของเยื่อบุตาอักเสบในทารกแรกเกิดเกิดจาก Acinetobacter baumannii และ 52.4% เกิดจาก S. aureus 6) การติดเชื้อในโรงพยาบาลที่เกี่ยวข้องกับ NICU จาก A. baumannii ที่ดื้อยาหลายชนิดกำลังกลายเป็นปัญหา
การทบทวนของ Cochrane (Malik and Gilbert 2022) สรุปว่าความเหนือกว่าของยาป้องกันชนิดต่างๆ ยังไม่ได้รับการยืนยันในปัจจุบัน และการเลือกยาป้องกันที่เหมาะสมที่สุดเป็นหัวข้อวิจัยในอนาคต 2)
Law et al. (2024) รายงานผู้ป่วยเยื่อบุตาอักเสบในทารกแรกเกิด 2 รายที่ลุกลามเป็นเซลลูไลติสในเบ้าตาเนื่องจากการรักษาที่ล่าช้า3) ซึ่งตอกย้ำความสำคัญของการวินิจฉัยและการรักษาตั้งแต่เนิ่นๆ อีกครั้ง
Asiamah R, Owusu G, Amoako PT, et al. Epidemiology of ophthalmia neonatorum: a systematic review and meta-analysis. BMC Pediatr. 2025;25:31.
Malik ANJ, Gilbert C. Cochrane corner: interventions for preventing ophthalmia neonatorum. Eye. 2022;36:356-357.
Law NL, Tan VC, Lim TH, et al. Ophthalmia neonatorum complicated with neonatal orbital cellulitis: A case series. Malays Fam Physician. 2024;19:5.
Nwokeji I, Ding K, Ketner S. A Case of Neonatal Chlamydial Conjunctivitis. Cureus. 2024;16(7):e64463.
Albuquerque C, Dias ME, Pelicano M, et al. Neisseria meningitidis: The Unforeseen Agent of Acute Neonatal Conjunctivitis. Cureus. 2024;16(7):e65681.
Das G. Acinetobacter baumannii ophthalmia neonatorum - A very rare presentation. Indian J Ophthalmol. 2023;71:2595-2597.
Mechel E, Trinh M, Kodsi S, et al. Ophthalmia neonatorum as the presenting sign of SARS-CoV-2. J AAPOS. 2021;25:230-231.
Merzouk B, Schwartzman K, Yossuck P, et al. A Rare Case of Neonatal Escherichia coli Conjunctivitis With Maternal Asymptomatic Bacteriuria. Cureus. 2025;17(9):e92936.