रासायनिक
शुरुआत का समय: जन्म के 24 घंटे के भीतर
निष्कर्ष: केवल हल्की लालिमा और आंसू आना
अवधि : 2-4 दिनों में स्वतः ठीक हो जाता है

नवजात नेत्रश्लेष्मलाशोथ (ophthalmia neonatorum) जन्म के 28-30 दिनों के भीतर होने वाली नेत्रश्लेष्मला की सूजन है। ऐतिहासिक रूप से, 1880 में क्रेडे ने 1% सिल्वर नाइट्रेट आई ड्रॉप शुरू किया, जिसने गोनोकोकल नेत्रश्लेष्मलाशोथ की रोकथाम में बहुत योगदान दिया। वर्तमान में एंटीबायोटिक आई ड्रॉप से रोकथाम मुख्यधारा है।
वैश्विक घटना दर 2.04% (95% CI 0.70-5.79%) और प्रसार 7.79% (95% CI 2.93-19.10%) है। 1) क्षेत्रीय अंतर बड़ा है, निम्न आय वाले देशों में 6.90% और उच्च आय वाले देशों में 1.36% बताया गया है। 1) दुनिया भर में प्रति वर्ष लगभग 10,000 मामले होने का अनुमान है। 1)
प्रसव का तरीका और गर्भकालीन आयु भी घटना दर को प्रभावित करते हैं।
एटियोलॉजी को मुख्य रूप से रासायनिक, जीवाणु और वायरल में वर्गीकृत किया गया है। जीवाणु में, क्लैमाइडिया सबसे आम है, और गोनोकोकस सबसे गंभीर परिणाम देता है।
वैश्विक घटना दर लगभग 2.04% है, और अनुमानित वार्षिक मामले लगभग 10,000 हैं।1) क्षेत्रीय अंतर हैं: विकसित देशों में यह 1.36% कम है, जबकि निम्न आय वाले देशों में यह 6.90% तक पहुँच जाता है।
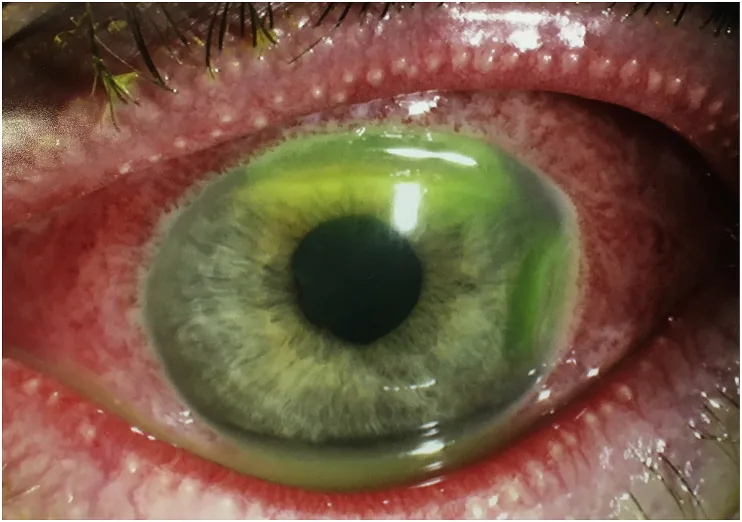
नवजात शिशु अपने लक्षण बता नहीं सकता। माता-पिता या चिकित्सा कर्मियों को वस्तुनिष्ठ रूप से निरीक्षण करना चाहिए।
नवजात शिशुओं में अश्रु स्राव में कमी, स्रावी IgA की कमी और लाइसोजाइम गतिविधि में कमी होती है, जिससे वे संक्रमण के प्रति संवेदनशील होते हैं।
रोग की शुरुआत का समय कारण का अनुमान लगाने का सबसे महत्वपूर्ण सुराग है। प्रत्येक कारण के विशिष्ट निष्कर्ष नीचे दिए गए हैं।
रासायनिक
शुरुआत का समय: जन्म के 24 घंटे के भीतर
निष्कर्ष: केवल हल्की लालिमा और आंसू आना
अवधि : 2-4 दिनों में स्वतः ठीक हो जाता है
गोनोकोकल
शुरुआत का समय : जन्म के 1-3 दिन बाद
निष्कर्ष : अत्यधिक पीपयुक्त आंखों का स्राव (प्यूरुलेंट नेत्र स्राव), गंभीर पलकों की सूजन
विशेषता: स्वस्थ कॉर्नियल एपिथेलियम से जुड़ने और प्रवेश करने में सक्षम एकमात्र जीवाणु। कॉर्नियल अल्सर → वेध → एंडोफ्थैल्मिटिस का खतरा
क्लैमाइडियल
शुरुआत का समय: जन्म के 3-10 दिन बाद
निष्कर्ष: स्यूडोमेम्ब्रेनस नेत्रश्लेष्मलाशोथ (कोई कूप निर्माण नहीं), पलक कंजंक्टिवा का मखमली लाल होना, खूनी आंखों का स्राव
जटिलताएं: 10-20% मामलों में नासॉफिरिन्जाइटिस और निमोनिया होता है
वायरल (HSV)
शुरुआत का समय: जन्म के 1-2 सप्ताह बाद
निष्कर्ष: सूक्ष्म शाखाओं वाला या मानचित्र जैसा कॉर्नियल अल्सर (नवजात शिशुओं में विशिष्ट निष्कर्ष दुर्लभ होते हैं)
चेतावनी: नवजात शिशु में साधारण हर्पीज वायरस संक्रमण पूरे शरीर में फैल सकता है
मोराक्सेला प्रजाति जन्म के 7-10 दिन बाद प्रकट होती है और इसे स्यूडोगोनोकोकल नेत्रश्लेष्मलाशोथ कहा जाता है।
रोग की शुरुआत का समय कारण का अनुमान लगाने का सबसे महत्वपूर्ण सुराग है। रासायनिक कारण 24 घंटे के भीतर, गोनोकोकल जन्म के 1-3 दिन बाद, क्लैमाइडियल जन्म के 3-10 दिन बाद, और साधारण हर्पीज वायरस जन्म के 1-2 सप्ताह बाद विशिष्ट रूप से प्रकट होता है। हालांकि, निश्चित निदान के लिए सूक्ष्मजैविक परीक्षण आवश्यक है।
जन्म नहर संक्रमण संक्रमण का सबसे सामान्य मार्ग है। मातृ यौन संचारित रोग मुख्य जोखिम कारक हैं।
अन्य जोखिम कारक निम्नलिखित हैं।
क्रेड विधि (1% सिल्वर नाइट्रेट आई ड्रॉप) से शुरू होने वाली आई ड्रॉप रोकथाम प्रभावी है, और 30 परीक्षणों और 79,198 नवजात शिशुओं पर किए गए कोक्रेन समीक्षा में दिखाया गया कि रोकथाम दवाओं के उपयोग से सभी कारणों के नेत्रश्लेष्मलाशोथ की घटना दर कम हो जाती है (मध्यम निश्चितता)। 2)
WHO द्वारा अनुशंसित पाँच रोकथाम दवाएँ इस प्रकार हैं: 2)
सिजेरियन सेक्शन में भी 1.88% की घटना दर बताई गई है, और इसे पूरी तरह से रोका नहीं जा सकता। 1) जन्म नहर संक्रमण के अलावा अन्य मार्गों (जैसे आरोही संक्रमण) के कारण भी हो सकता है, इसलिए सिजेरियन सेक्शन के बाद भी सावधानी आवश्यक है।
रोग की शुरुआत के समय के आधार पर विभेदक निदान सबसे महत्वपूर्ण है, और कारण का अनुमान लगाने के लिए “नैदानिक निष्कर्ष” अनुभाग देखें। निश्चित निदान के लिए सूक्ष्मजैविक परीक्षण आवश्यक है।
रोग की शुरुआत के समय और धुंधलापन निष्कर्षों का संयोजन निदान की कुंजी है।
| धुंधलापन विधि | लक्ष्य | देखे जाने वाले निष्कर्ष |
|---|---|---|
| ग्राम दाग | गोनोकोकस | न्यूट्रोफिल द्वारा फागोसाइटोज्ड ग्राम-नेगेटिव डिप्लोकोकस |
| गिम्सा दाग | क्लैमाइडिया | समावेशन निकाय (प्रोवाज़ेक निकाय) |
| फ्लोरेसिन धुंधलापन | कॉर्नियल घाव | कोबाल्ट नीली रोशनी से उपकला दोष की पुष्टि |
समान लक्षण दिखाने वाले रोगों को बाहर करना महत्वपूर्ण है।
उपचार कारण के अनुसार चुना जाता है। जापान में उपचार पर ध्यान केंद्रित करते हुए, विदेशों के मानक प्रोटोकॉल भी पूरक रूप में दिए गए हैं।
नीचे जापान में उपचार प्रोटोकॉल दिया गया है।
| कारण | अनुशंसित उपचार |
|---|---|
| रासायनिक | कृत्रिम आंसू QID (स्वतः ठीक होने की प्रतीक्षा करें) |
| गोनोकोकल | ceftriaxone 25-50 mg/kg एकल खुराक |
| क्लैमाइडियल | एज़िथ्रोमाइसिन 20mg/kg 3 दिनों तक4) |
| हर्पीज सिंप्लेक्स वायरस | एसाइक्लोविर IV 45mg/kg/दिन 14-21 दिनों तक |
एरिथ्रोमाइसिन मौखिक रूप से क्लैमाइडियल नेत्रश्लेष्मलाशोथ के प्रणालीगत उपचार के लिए प्रभावी है, लेकिन शिशु हाइपरट्रॉफिक पाइलोरिक स्टेनोसिस (IHPS) से इसके संबंध पर ध्यान देने की आवश्यकता है।
नवजात शिशुओं में ceftriaxone के उपयोग से हाइपरबिलीरुबिनमिया का खतरा होता है। 3) इसलिए, ऑर्बिटल सेल्युलाइटिस से जटिल गंभीर मामलों में cefotaxime के उपयोग की सिफारिश की जाती है। प्रशासन करते समय, नवजात के पीलिया की स्थिति की जांच करने के बाद चयन करना महत्वपूर्ण है।
नवजात शिशु की आंखें वयस्कों की तुलना में संक्रमण के प्रति अधिक संवेदनशील होती हैं। मुख्य कारण इस प्रकार हैं:
छद्म झिल्ली फाइब्रिन, न्यूट्रोफिल और सूजन संबंधी स्राव से बनी होती है जो कंजंक्टिवा से जुड़ी होती है। क्लैमाइडियल नेत्रश्लेष्मलाशोथ में, एडेनॉइड ऊतक के अविकसित होने के कारण रोम नहीं बनते (छद्म झिल्लीदार नेत्रश्लेष्मलाशोथ)।
गोनोकोकस एकमात्र जीवाणु है जो स्वस्थ कॉर्नियल एपिथेलियम वाली आंख को भी संक्रमित कर सकता है। इसकी रोगजनकता निम्नलिखित तंत्रों के कारण होती है।
केन्या में, प्रभावित बच्चों में से 16% तक में कॉर्नियल घाव होने की सूचना है, 2) और शीघ्र उपचार आवश्यक है।
क्लैमाइडिया (Chlamydia trachomatis) एक बाध्यकारी अंतःकोशिकीय परजीवी है। कोशिका के बाहर यह संक्रामक रूप में मूल कण (EB) के रूप में मौजूद रहता है, और कोशिका के अंदर प्रतिकृति रूप में जालीदार कण (RB) में परिवर्तित हो जाता है। संक्रमित उपकला कोशिकाओं के अंदर यह समावेशन कण (प्रोवाज़ेक कण) बनाता है। वयस्क प्रकार के समावेशन नेत्रश्लेष्मलाशोथ में निचले नेत्रश्लेष्मला फोर्निक्स में बड़े ठोस रोम दिखाई देते हैं, जबकि नवजात समावेशन नेत्रश्लेष्मलाशोथ जन्म के 7 दिन बाद होता है और लसीका ऊतक के अविकसित होने के कारण इसमें रोम नहीं होते हैं।
पारंपरिक प्रमुख रोगजनकों के अलावा, नए रोगजनकों की रिपोर्टें संचित हो रही हैं।
Mechel et al. (2021) ने 4 दिन की बालिका में SARS-CoV-2 के कारण नवजात नेत्रश्लेष्मलाशोथ के पहले रिपोर्ट किए गए मामले का वर्णन किया। 7) इसमें नेत्रश्लेष्मला के नीचे रक्तस्राव और म्यूकोप्यूरुलेंट आंखों का स्राव था, जो 8 दिनों में स्वतः ठीक हो गया।
Albuquerque et al. (2024) ने बताया कि Neisseria meningitidis नवजात नेत्रशोथ के 1-2% मामलों का कारण है, और 10-29% मामलों में आक्रामक रोग विकसित होने का जोखिम है। 5) IV cefotaxime 200mg/kg/दिन के 7 दिनों के उपचार से पूर्ण इलाज प्राप्त हुआ।
Merzouk et al. (2025) ने बताया कि आंतों के ग्राम-नेगेटिव बैसिली (जैसे E. coli) NICU से जुड़े संक्रमणों में बढ़ती प्रवृत्ति दिखा रहे हैं। मातृ E. coli कॉलोनाइजेशन दर 19.9% और ऊर्ध्वाधर संचरण दर 21.4% थी। 8)
Das (2023) ने कोरियाई अध्ययन में बताया कि नवजात नेत्रश्लेष्मलाशोथ के 1.2% मामले Acinetobacter baumannii के कारण थे, जबकि 52.4% S. aureus के कारण थे। 6) बहु-औषधि प्रतिरोधी A. baumannii के कारण NICU से जुड़े अस्पताल संक्रमण एक समस्या बन गए हैं।
कोक्रेन समीक्षा (Malik and Gilbert 2022) ने निष्कर्ष निकाला कि वर्तमान में प्रोफिलैक्सिस दवाओं के प्रकारों के बीच श्रेष्ठता स्थापित नहीं है, और इष्टतम प्रोफिलैक्सिस दवा का चयन भविष्य के शोध का विषय है। 2)
Law et al. (2024) ने उपचार में देरी के कारण ऑर्बिटल सेल्युलाइटिस में बदल गए नवजात नेत्रश्लेष्मलाशोथ के दो मामलों की रिपोर्ट की। 3) प्रारंभिक निदान और उपचार हस्तक्षेप के महत्व को फिर से रेखांकित किया गया।
Asiamah R, Owusu G, Amoako PT, et al. Epidemiology of ophthalmia neonatorum: a systematic review and meta-analysis. BMC Pediatr. 2025;25:31.
Malik ANJ, Gilbert C. Cochrane corner: interventions for preventing ophthalmia neonatorum. Eye. 2022;36:356-357.
Law NL, Tan VC, Lim TH, et al. Ophthalmia neonatorum complicated with neonatal orbital cellulitis: A case series. Malays Fam Physician. 2024;19:5.
Nwokeji I, Ding K, Ketner S. A Case of Neonatal Chlamydial Conjunctivitis. Cureus. 2024;16(7):e64463.
Albuquerque C, Dias ME, Pelicano M, et al. Neisseria meningitidis: The Unforeseen Agent of Acute Neonatal Conjunctivitis. Cureus. 2024;16(7):e65681.
Das G. Acinetobacter baumannii ophthalmia neonatorum - A very rare presentation. Indian J Ophthalmol. 2023;71:2595-2597.
Mechel E, Trinh M, Kodsi S, et al. Ophthalmia neonatorum as the presenting sign of SARS-CoV-2. J AAPOS. 2021;25:230-231.
Merzouk B, Schwartzman K, Yossuck P, et al. A Rare Case of Neonatal Escherichia coli Conjunctivitis With Maternal Asymptomatic Bacteriuria. Cureus. 2025;17(9):e92936.