裂隙灯显微镜所见
DM线:在角膜混浊部位对应的前房内可见Descemet膜脱离的线。
角膜水肿:表现为局部或弥漫性角膜基质和上皮水肿
双重前房:在广泛且中央型的DMD中,呈现典型的“双重前房”外观
DM皱褶:可能出现Descemet膜皱褶

Descemet膜脱离(DMD)是指Descemet膜从角膜基质后表面脱离的病理状态。主要作为眼内手术的并发症发生,也可由眼外伤或罕见地自发发生。ICD-10编码为H18.33。
白内障手术是最常见的发生场景,囊外白内障摘除术(ECCE)后发生率为2.5%,PEA后为0.5%。近年来PEA技术的进步使临床显著的广泛DMD频率降至0.044%。然而,使用OCT详细观察发现,术后第1天有37.1%的病例存在微小DMD,1~3个月时降至4.5%,3个月后消失。
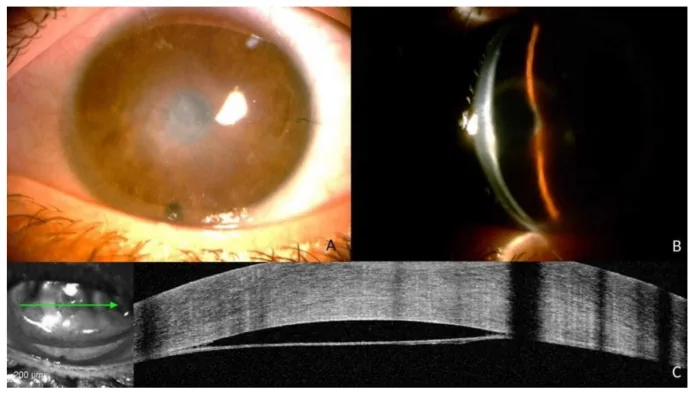
白内障术后视力改善不佳或突然视力下降是主诉。患者可能因角膜水肿出现视物模糊,或因角膜上皮不规则出现异物感。
裂隙灯显微镜所见
DM线:在角膜混浊部位对应的前房内可见Descemet膜脱离的线。
角膜水肿:表现为局部或弥漫性角膜基质和上皮水肿
双重前房:在广泛且中央型的DMD中,呈现典型的“双重前房”外观
DM皱褶:可能出现Descemet膜皱褶
分类与特征
局限性DMD:切口周围1mm以内的局限性脱离。不影响视功能,可观察
广泛性DMD:角膜基质广泛水肿,前房可见性降低
出血性DMD:Schlemm管手术后血液流入脱离腔的类型。 canaloplasty术后发生率为1.6%~9.1% 2)
非出血性DMD:含有粘弹剂或房水的透明脱离
DMD通常是由于房水沿Descemet膜撕裂进入前Descemet间隙而发生。
| 手术 | 特征 |
|---|---|
| 白内障手术 | 最常见。对切口的机械作用 |
| 施莱姆管成形术 | 粘弹性物质向下积聚2) |
| Nd:YAG激光虹膜切开术 | 冲击波导致的后弹力层撕裂8) |
白内障手术中的发生机制:使用钝刀制作切口、从小切口不慎进出手术器械、或在OVD和水化过程中将灌注液误注入角膜基质所致。在水化时,如果在隧道内瓣附近(后弹力层附近)进行操作,DMD风险较高。
DALK术后的白内障手术:DALK术后角膜在供体基质和宿主后弹力层前层之间存在一个分离面。伤口水化时,BSS可能进入该分离面,水压导致DMD发生7)。
施莱姆管成形术:微导管牵引时注入的粘弹性物质在施莱姆管的下方象限积聚,对施瓦贝线处的后弹力层末端施加压力,导致DMD。联合手术(超声乳化联合施莱姆管成形术)中发生率较高2)。
Nd:YAG激光虹膜切开术后:光爆破产生的冲击波可在后弹力层水平引起线性撕裂,导致DMD。浅前房和假性剥脱是危险因素8)。
诊断基于病史和裂隙灯显微镜检查,但当角膜水肿明显时,影像学检查必不可少。
基于AS-OCT的DMD管理结构化方法称为HELP算法 5)。评估高度、范围、长度和瞳孔位置关系以决定治疗方案。
与角膜基质水肿的鉴别很重要。基质水肿与健康角膜的边界不清晰且不规则,而DMD边界清晰且呈弓形。
局限性1mm以内的DMD可以观察。保守治疗使用局部类固醇滴眼液(抑制炎症、预防纤维化)和高渗滴眼液(使实质脱水)。自然再附着率约为60%。
这是持续性DMD的金标准。向前房内注入气体,使剥离的后弹力层重新附着在角膜基质后表面。再附着成功率为90-100%,但4-7%的病例需要再次注入。
使用的气体:
操作:用27-30G针头注入气体。前房充满气体15-20分钟后,排出气泡的1/3以预防瞳孔阻滞。术后保持仰卧位。
这是一种针对卷曲DMD的新技术1)。首先用小气泡解除DM的卷曲(unrolling),然后用大气泡使DM再附着。一名62岁女性白内障术后广泛DMD(伴有卷曲),采用该方法6周后BCVA达到6/91)。
后弹力层固定术后,用23G针在DMD最深处做部分角膜切口,以引流后弹力层上腔的残留液体5)。一项5例病例的研究显示,与传统方法相比,该方法可更早(1周内)恢复视力5)。1例因复发性DMD需要角膜移植5)。
在全层角膜移植术后45年发生的迟发性DMD中,空气/SF₆后弹力层固定术无效,在移植物-宿主交界处的中心侧进行部分后弹力层撕除,解除牵引,使后弹力层完全复位6)。这是无后弹力层裂开的牵引性DMD的一种新治疗选择6)。
对于多次气体注入后仍反复脱离的病例或出现大疱性角膜病变时,考虑角膜移植。约7-8%的病例需要角膜移植。选择DMEK或DSAEK。
后弹力层固定术的并发症
持续性DMD:最常见的并发症
眼压升高:尤其在使用C₃F₈时常见
瞳孔阻滞性青光眼:高达13%的病例报告。通过下方虹膜切开术预防
葡萄膜炎:罕见
复发时的处理
角膜透明后再混浊:高度怀疑DMD复发,立即进行气体再注入
多次复发:考虑从空气改为SF₆或C₃F₈
难治性病例:考虑后弹力层缝合术或部分后弹力层撕除术6)
初次治疗的基本选择是空气。空气安全性高,对角膜内皮的损伤小。复发时考虑使用SF₆或C₃F₈。这些气体滞留时间长且有效,但由于其膨胀性,存在瞳孔阻滞和继发性青光眼的风险。也有观点认为,即使复发,考虑到气体长期滞留导致的角膜内皮损伤,重复使用空气更安全。
DMD的发生机制是房水通过Descemet膜裂开部位进入Descemet膜前间隙。角膜切开时,在基质与Descemet膜之间形成间隙,灌注液或OVD通过该间隙侵入。
Descemet膜是角膜内皮的基底膜,由前带状层(ABL,厚约3μm,出生前形成)和后非带状层(PNBL,内皮细胞终生分泌,20岁时约3μm,80岁时约10μm)构成。
DALK术后角膜中,供体基质与宿主Descemet膜前层之间存在一个分离平面7)。白内障手术时,水化过程中BSS到达该平面,水压导致DMD发生。特征性表现为DMD局限于移植物内,不累及宿主角膜周边部7)。
PK术后的迟发性DMD中,移植物-宿主界面长期瘢痕组织的重塑以及宿主侧圆锥角膜的进展,可能导致界面两侧产生不平衡的牵引力,从而引起DMD6)。这种牵引机制不涉及Descemet膜裂开,空气/气体Descemetopexy后易复发6)。
光击穿产生的冲击波和声压波在Descemet膜水平产生线性裂纹8)。浅前房时,角膜与等离子体距离近,导致过多能量传递至角膜内皮。假性剥脱综合征中,Descemet膜弥漫性不规则增厚及假性剥脱物质积聚增加了DMD的易感性8)。
DSAEK术中,使用Sheets glide插入透镜片时,不规则的滑板边缘可能钩住Descemet膜导致DMD3)。这是一种极为罕见的并发症,但早期发现和及时进行Descemetopexy对于预防原发性移植失败至关重要3)。
Köppe MK等人(2024)使用高分辨率扫频源OCT(Anterion)对DMD进行诊断和治疗效果评估,确认了一名71岁男性白内障术后DMD患者接受空气填塞术的即时成功。研究表明高分辨率SS-OCT是指导临床决策的有用工具4)。
Kundan S等人(2025)报告了5例白内障术后DMD患者采用后弹力层固定术(C₃F₈或SF₆)联合角膜排气切口的治疗。4例患者在一周内获得良好视力恢复。他们认为清除后弹力层上腔残留液体有助于早期DM再附着5)。
Sharma A等人(2023)报告了针对卷曲型DMD的双气泡后弹力层充气固定术。该技术通过小气泡解除DM卷曲,再用大气泡使其再附着,控制性高,避免了角膜内皮移植1)。
Hasan SM等人(2021)在穿透性角膜移植术后45年发生的迟发性DMD中,在空气和SF₆后弹力层固定术失败后,通过部分后弹力层撕除术实现了完全再附着。他们提出了牵拉机制,并表明解除牵拉是治疗的关键6)。
- Sharma A, Sharma R, Kulshreshta A, Nirankari VS. Double bubble pneumodescemetopexy for the management of Descemet membrane detachment: An innovative technique. Indian J Ophthalmol. 2023;71(5):2234-2236.
- Orejudo de Rivas M, Martínez Morales J, Pardina Claver E, et al. Descemet’s Membrane Detachment during Phacocanaloplasty: Case Series and In-Depth Literature Review. J Clin Med. 2023;12(17):5461.
- Bevara A, Murthy SI. Iatrogenic Descemet membrane detachment in the donor lenticule during Descemet stripping automated endothelial keratoplasty. BMJ Case Rep. 2023;16(12):e256380.
- Köppe MK, Khoramnia R, Auffarth GU, Augustin VA. Pseudophakic corneal edema caused by Descemet membrane detachment using high-resolution swept-source OCT imaging. GMS Ophthalmol Cases. 2024;14:Doc12.
- Kundan S, Sahu PK, Sharma A, Das GK, Aamir PA. Descemet Membrane Detachment Assessed by Anterior Segment-Optical Coherence Tomography and Managed With Descemetopexy and Corneal Venting Incision: A Case Series. Cureus. 2025;17(6):e86631.
- Hasan SM, Jakob-Girbig J, Pateronis K, Meller D. Partial descemetorhexis for delayed Descemet membrane detachment following penetrating keratoplasty, suggestion of a pathomechanism. Am J Ophthalmol Case Rep. 2021;22:101077.
- Das AK, Panigrahi A, Gupta N. Central and bullous Descemet membrane detachment during cataract wound hydration: an insightful complication in a post-DALK eye. BMJ Case Rep. 2022;15(3):e249260.
- Turaga K, Kalary J, Velamala IP. Descemet’s membrane detachment after Nd:YAG laser iridotomy in a patient with pseudoexfoliation. BMJ Case Rep. 2022;15(2):e246071.