세극등 현미경 소견
DM line: 각막 혼탁 부위에 일치하여 전방 내에 데스메막 박리의 선이 확인됩니다.
각막 부종: 국소적 또는 미만성 각막 실질 및 상피 부종을 나타냄
이중 전방: 광범위하고 중심성 DMD에서 전형적인 ‘이중 전방(double anterior chamber)’ 모양을 보임
DM 주름: 데스메막 주름(folds)이 관찰될 수 있음

데스메막 박리(DMD)는 데스메막이 각막 실질 후면에서 박리되는 상태입니다. 주로 안내 수술의 합병증으로 발생하며, 안외상이나 드물게 자연 발생하기도 합니다. ICD-10 코드는 H18.33입니다.
백내장 수술이 가장 흔한 발생 상황이며, 수정체낭외적출술(ECCE) 후 발생률은 2.5%, PEA 후 0.5%로 보고됩니다. 최근 PEA 기술의 발전으로 임상적으로 유의한 광범위 DMD의 빈도는 0.044%로 감소했습니다. 한편, OCT를 이용한 상세 관찰에서는 수술 후 1일째 37.1%에서 미세 DMD가 검출되지만, 1~3개월에 4.5%로 감소하고 3개월 이후에는 소실됩니다.
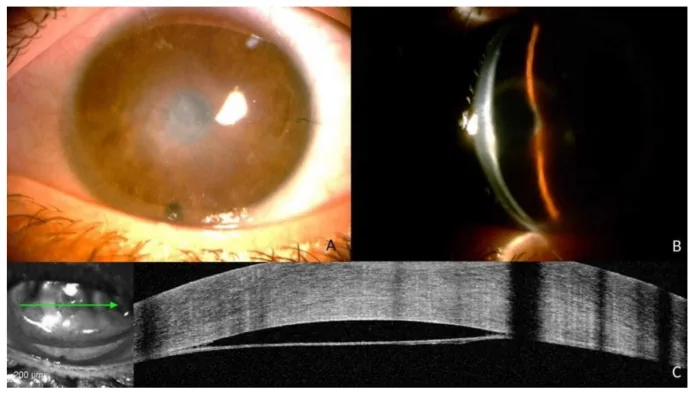
백내장 수술 후 시력 개선 불량 또는 갑작스러운 시력 저하가 주된 호소입니다. 각막 부종에 따른 시야 흐림이나 각막 상피 불규칙에 의한 이물감을 호소할 수 있습니다.
세극등 현미경 소견
DM line: 각막 혼탁 부위에 일치하여 전방 내에 데스메막 박리의 선이 확인됩니다.
각막 부종: 국소적 또는 미만성 각막 실질 및 상피 부종을 나타냄
이중 전방: 광범위하고 중심성 DMD에서 전형적인 ‘이중 전방(double anterior chamber)’ 모양을 보임
DM 주름: 데스메막 주름(folds)이 관찰될 수 있음
분류 및 특징
국소성 DMD: 1mm 이내의 창상 주위 국소 박리. 시기능에 영향 없으며 경과 관찰
광범위성 DMD: 각막 실질에 광범위한 부종을 일으켜 전방 내 시인성 저하
출혈성 DMD: 슐렘관 수술 후 혈액이 박리강으로 유입되는 유형. 카날로플라스티 후 1.6~9.1%에서 발생 2)
비출혈성 DMD: 점탄성 물질이나 방수를 포함한 투명한 박리
DMD는 일반적으로 데스메막의 파열을 따라 방수가 전데스메막 공간으로 유입되어 발생합니다.
| 수술 | 특징 |
|---|---|
| 백내장 수술 | 가장 흔함. 절개창에 대한 물리적 작용 |
| 슐렘관성형술 | 점탄성 물질의 하방 축적2) |
| Nd:YAG 레이저 홍채절개술 | 충격파에 의한 데스메막 파열8) |
백내장 수술에서의 발생 기전: 무딘 칼로 절개창을 만들거나, 작은 절개창을 통해 수술 기구를 부주의하게 넣고 빼거나, OVD 또는 수화 시 관류액을 각막 실질 내로 잘못 주입하여 발생합니다. 수화 시 터널 내측 판막 근처(데스메막 근처)에서 시행하면 DMD 위험이 높습니다.
DALK 후 백내장 수술: DALK 후 각막에는 공여자 실질과 숙주의 데스메막 전층 사이에 박리면이 존재합니다. 창상 수화 시 BSS가 이 박리면에 도달하여 수압에 의해 DMD가 발생할 수 있습니다7).
슐렘관성형술: 미세카테터 견인 시 주입된 점탄성 물질이 슐렘관의 하방 사분면에 축적되어 슈발베선에서 데스메막 종말부를 초과하는 압력이 가해져 DMD가 발생합니다. 복합 수술(백내장-슐렘관성형술)에서 발생 빈도가 높습니다2).
Nd:YAG 레이저 홍채절개술 후: 광파괴에 의한 충격파가 데스메막 수준에서 선상 파열을 일으켜 DMD를 유발할 수 있습니다. 얕은 전방과 가성박리는 위험 인자입니다8).
진단은 병력 청취와 세극등 현미경 검사에 기반하지만, 각막 부종이 현저한 경우 영상 진단이 필수적입니다.
AS-OCT에 기반한 DMD 관리의 구조화된 접근법으로 HELP 알고리즘이 제안되었습니다 5). Height(높이), Extent(범위), Length(길이), Pupil(동공과의 위치 관계)을 평가하여 치료 방침을 결정합니다.
각막 실질 부종과의 감별이 중요합니다. 실질 부종은 건강한 각막과의 경계가 불명확하고 불규칙한 반면, DMD는 경계가 **명확하고 호상(arcuate)**입니다.
광범위 DMD에서는 각막 부종으로 인해 세극등 현미경 평가가 어려워집니다. AS-OCT는 비접촉으로 신속하게 각막 단면상을 얻을 수 있으며, DMD의 정확한 위치, 높이, 범위를 평가할 수 있습니다 4). HELP 알고리즘에 기반한 치료 방침 결정에도 필수적이며 5), 치료 후 재유착 확인에도 유용합니다.
국소적인 1mm 이내의 DMD는 경과 관찰로 충분합니다. 보존적 치료는 국소 스테로이드 점안액(염증 억제, 섬유화 예방)과 고장성 점안액(실질 탈수)을 사용합니다. 자연 재유착률은 약 60%로 보고됩니다.
지속성 DMD에 대한 표준 치료입니다. 전방에 가스를 주입하여 박리된 데스메막을 각막 실질 후면에 재유착시킵니다. 재유착 성공률은 90100%이지만, 47%의 증례에서 재주입이 필요합니다.
사용하는 가스:
술기: 2730G 바늘로 가스를 주입합니다. 1520분간 전방을 가스로 채운 후, 동공 차단 예방을 위해 기포의 1/3을 배출합니다. 수술 후에는 앙와위를 유지합니다.
말린 DMD에 대한 새로운 술기입니다1). 먼저 작은 기포로 DM의 말림을 풀고(unrolling), 그 다음 큰 기포로 DM을 재유착시킵니다. 62세 여성의 백내장 수술 후 광범위 DMD(말림 있음)에 대해 이 방법으로 6주 후 BCVA 6/9를 달성했습니다1).
Descemetopexy 후 데스메막 상층의 잔류액을 배액하기 위해 DMD의 가장 깊은 부위에 23G 바늘로 각막 부분 절개를 가하는 방법이다5). 5례 연구에서 기존 방법보다 조기(1주 이내) 시력 회복이 이루어졌다5). 1례는 재발성 DMD로 각막 이식이 필요했다5).
전층 각막 이식 후 45년 만에 발생한 지연성 DMD에서 공기/SF₆를 이용한 데스메막고정술이 효과가 없는 경우, 이식편-숙주 경계의 중심측에서 데스메막의 부분적 데스메막절제술을 시행하여 견인을 해제함으로써 데스메막의 완전 재유착이 이루어졌다6). 데스메막 파열이 없는 견인성 DMD에 대한 새로운 치료 옵션이다6).
여러 번의 가스 주입에도 불구하고 재발을 반복하는 경우나 수포성 각막병증에 이른 경우 각막 이식을 고려한다. 전체 증례의 7~8%에서 각막 이식이 필요하다. DMEK 또는 DSAEK이 선택된다.
데스메막고정술의 합병증
지속성 DMD: 가장 흔한 합병증
안압 상승: 특히 C₃F₈ 사용 시 많음
동공차단 녹내장: 최대 13%의 증례에서 보고됨. 하부 홍채절개술로 예방
포도막염: 드물음
재발 시 치료 방침
각막 투명화 후 재혼탁: DMD 재발을 강력히 의심하고 신속히 가스 재주입 시행
다회 재발: 공기에서 SF₆ 또는 C₃F₈로 변경 고려
난치성 증례: 데스메막 봉합술 또는 부분적 데스메막절제술6) 고려
첫 치료에서는 공기를 선택하는 것이 기본입니다. 공기는 안전성이 높고 각막 내피 손상이 적습니다. 재발 시에는 SF₆ 또는 C₃F₈을 고려합니다. 이들 가스는 체류 시간이 길고 효과적이지만, 팽창성으로 인해 동공 차단 및 이차 녹내장의 위험이 있습니다. 재발 시에도 가스 장기 체류로 인한 각막 내피 손상을 고려하여 공기를 반복하는 것이 더 안전하다는 의견도 있습니다.
DMD의 발생 기전은 데스메막 열개 부위를 통해 방수가 데스메막 전방 공간(pre-descemetic space)으로 진입하는 것입니다. 각막 절개 시 실질과 데스메막 사이에 간격이 형성되고, 이 간격을 통해 관류액이나 OVD가 침입합니다.
데스메막은 각막 내피의 기저막으로, 전방 대상층(ABL, 두께 약 3μm, 출생 전 형성)과 후방 비대상층(PNBL, 내피 세포가 평생 분비, 20세에 약 3μm, 80세에 약 10μm)으로 구성됩니다.
DALK 후 각막에서는 공여자 실질과 숙주 데스메막 전층 사이에 분리 평면(cleavage plane)이 존재합니다7). 백내장 수술 시 수화 과정에서 BSS가 이 평면에 도달하면 수압에 의해 DMD가 발생합니다. 특징적으로 DMD는 이식편 내에 국한되고 숙주 각막 주변부에는 미치지 않습니다7).
PK 후 지연성 DMD에서는 이식편-숙주 경계에서 장기간의 반흔 조직 리모델링과 숙주 측 원추 각막의 진행으로 인해 경계 양측에 불균형한 견인력이 발생하여 DMD를 유발할 수 있습니다6). 이 견인 기전은 데스메막 열개를 동반하지 않으며, 공기/가스 데스메막고정술 후 재발을 반복합니다6).
광파괴에 의한 충격파와 음향 압력파가 데스메막 수준에 선상 균열을 발생시킵니다8). 얕은 전방에서는 각막과 플라즈마의 거리가 가깝기 때문에 과도한 에너지가 각막 내피에 전달됩니다. 가성박리에서는 데스메막의 미만성·불규칙한 비후와 가성박리 물질의 축적으로 DMD에 대한 취약성이 증가합니다8).
DSAEK 수술 중 Sheets glide로 렌티큘을 삽입할 때 불규칙한 글라이드 가장자리가 데스메막을 걸어 DMD를 유발할 수 있습니다3). 극히 드문 합병증이지만, 조기 발견과 신속한 데스메막고정술이 일차 이식편 부전 예방에 중요합니다3).
Köppe MK 등(2024)은 고해상도 swept-source OCT(Anterion)를 사용하여 DMD를 진단하고 치료 효과를 평가했으며, 71세 남성의 백내장 수술 후 DMD에 대한 공기 탐포네이드의 즉각적인 성공을 확인했습니다. 고해상도 SS-OCT가 임상적 의사 결정을 안내하는 유용한 도구임을 보여주었습니다4).
Kundan S 등(2025)은 백내장 수술 후 DMD 5례에서 데스메막고정술(C₃F₈ 또는 SF₆)과 각막 벤팅 절개를 병용한 결과를 보고했습니다. 4례에서 1주 이내에 좋은 시력 회복을 얻었습니다. 데스메막상강의 잔류액 제거가 조기 DM 재유착에 기여한다고 고찰했습니다5).
Sharma A 등(2023)은 말린 DMD에 대한 이중 기포 공기데스메막고정술을 보고했습니다. 작은 기포로 DM의 말림을 풀고 큰 기포로 재유착시키는 제어성이 높은 술기로, 각막내피이식을 피할 수 있었습니다1).
Hasan SM 등(2021)은 전층각막이식술 45년 후 발생한 지연성 DMD에서 공기 및 SF₆ 데스메막고정술이 실패한 후 부분 데스메막절제술로 완전 재유착을 달성했습니다. 견인 메커니즘을 제안하고 견인 해제가 치료의 핵심임을 보여주었습니다6).
- Sharma A, Sharma R, Kulshreshta A, Nirankari VS. Double bubble pneumodescemetopexy for the management of Descemet membrane detachment: An innovative technique. Indian J Ophthalmol. 2023;71(5):2234-2236.
- Orejudo de Rivas M, Martínez Morales J, Pardina Claver E, et al. Descemet’s Membrane Detachment during Phacocanaloplasty: Case Series and In-Depth Literature Review. J Clin Med. 2023;12(17):5461.
- Bevara A, Murthy SI. Iatrogenic Descemet membrane detachment in the donor lenticule during Descemet stripping automated endothelial keratoplasty. BMJ Case Rep. 2023;16(12):e256380.
- Köppe MK, Khoramnia R, Auffarth GU, Augustin VA. Pseudophakic corneal edema caused by Descemet membrane detachment using high-resolution swept-source OCT imaging. GMS Ophthalmol Cases. 2024;14:Doc12.
- Kundan S, Sahu PK, Sharma A, Das GK, Aamir PA. Descemet Membrane Detachment Assessed by Anterior Segment-Optical Coherence Tomography and Managed With Descemetopexy and Corneal Venting Incision: A Case Series. Cureus. 2025;17(6):e86631.
- Hasan SM, Jakob-Girbig J, Pateronis K, Meller D. Partial descemetorhexis for delayed Descemet membrane detachment following penetrating keratoplasty, suggestion of a pathomechanism. Am J Ophthalmol Case Rep. 2021;22:101077.
- Das AK, Panigrahi A, Gupta N. Central and bullous Descemet membrane detachment during cataract wound hydration: an insightful complication in a post-DALK eye. BMJ Case Rep. 2022;15(3):e249260.
- Turaga K, Kalary J, Velamala IP. Descemet’s membrane detachment after Nd:YAG laser iridotomy in a patient with pseudoexfoliation. BMJ Case Rep. 2022;15(2):e246071.