ความดันโลหิตสูงและภาวะไขมันในเลือดผิดปกติเป็นปัจจัยเสี่ยงของโรคหลอดเลือดทั่วร่างกาย ซึ่งส่งเสริมภาวะหลอดเลือดแดงแข็งและสะท้อนให้เห็นในภาพจอประสาทตา
หลอดเลือดจอประสาทตา เป็นหลอดเลือดเดียวในร่างกายที่สามารถสังเกตได้โดยตรง และถูกใช้เป็น “หน้าต่าง” ของสภาพหลอดเลือดทั่วร่างกายเพื่อประเมินความเสี่ยงโรคหัวใจและหลอดเลือด1)
การเปลี่ยนแปลงของจอประสาทตา จากความดันโลหิตสูงประเมินโดยการจำแนก Keith-Wagener-Barker (KWB) ระดับ I–IV โดยระดับ II ขึ้นไปมีความเสี่ยงต่อเหตุการณ์โรคหัวใจและหลอดเลือดเพิ่มขึ้นอย่างมีนัยสำคัญ5)
ความดันโลหิตสูงเป็นปัจจัยเสี่ยงที่สำคัญที่สุดของโรคหลอดเลือดดำจอประสาทตาอุดตัน (RVO ) โดยมีรายงานอัตราส่วนออดส์ 3.0–5.02)
ผู้ป่วยโรคหลอดเลือดแดงจอประสาทตา ส่วนกลางอุดตัน (CRAO ) ประมาณ 30% และผู้ป่วยโรคหลอดเลือดแดงจอประสาทตาสาขาอุดตัน (BRAO ) ประมาณ 25% พบภาวะสมองขาดเลือดร่วมภายใน 1 สัปดาห์หลังเกิดอาการ
เมื่อพบ Hollenhorst plaque (ลิ่มเลือดคอเลสเตอรอล) ในจอประสาทตา จำเป็นต้องตรวจสอบโรคหลอดเลือดแดงคาโรติด เนื่องจากเป็นตัวบ่งชี้ความเสี่ยงโรคหลอดเลือดสมอง
การจัดการทางการแพทย์สำหรับความดันโลหิตสูงและภาวะไขมันในเลือดผิดปกติเป็นลำดับความสำคัญสูงสุดในการป้องกันภาวะแทรกซ้อนทางตา และจำเป็นต้องมีการทำงานร่วมกันอย่างใกล้ชิดกับอายุรแพทย์
ความดันโลหิตสูงและภาวะไขมันในเลือดผิดปกติส่งเสริมภาวะหลอดเลือดแดงแข็งทั่วร่างกาย ซึ่งสะท้อนให้เห็นในภาพจอประสาทตา หลอดเลือดจอประสาทตา เป็นเตียงหลอดเลือดเดียวในร่างกายที่สามารถสังเกตได้โดยตรงด้วยตาเปล่า และถูกมองว่าเป็น “หน้าต่าง” ที่สะท้อนสภาพหลอดเลือดทั่วร่างกาย1)
การเปลี่ยนแปลงของจอประสาทตา จากความดันโลหิตสูงถือเป็นตัวบ่งชี้ความเสี่ยงโรคหัวใจและหลอดเลือดที่อิสระ โดยสามารถประเมินความรุนแรงของความดันโลหิตสูงและระดับของหลอดเลือดแดงแข็งจากการเปลี่ยนแปลงของหลอดเลือดแดงเล็กในจอประสาทตา 1) ความดันโลหิตสูงเป็นปัจจัยเสี่ยงที่สำคัญที่สุดของโรคหลอดเลือดดำจอประสาทตาอุดตัน (RVO ) โดยมีรายงานอัตราส่วนออดส์ 3.0–5.02) นอกจากนี้ ในโรคหลอดเลือดแดงจอประสาทตา อุดตัน (RAO ) ความดันโลหิตสูงและภาวะไขมันในเลือดผิดปกติก็เป็นปัจจัยเสี่ยงหลัก3)
ในภาวะไขมันในเลือดผิดปกตินอกจากจะส่งเสริมหลอดเลือดแดงแข็งแล้ว ยังทำให้เกิดลักษณะเฉพาะของจอประสาทตา ที่เรียกว่า Hollenhorst plaque (ลิ่มเลือดคอเลสเตอรอล) อีกด้วย ภาวะไขมันในเลือดผิดปกติยังมีอาการทางตาที่สำคัญ เช่น ไขมันสะสมที่เปลือกตา (xanthelasma ) และวงแหวนรอบกระจกตา (arcus senilis)6)
จอประสาทตา เป็นส่วนเดียวในร่างกายที่สามารถสังเกตหลอดเลือดได้โดยตรง จึงเป็นหน้าต่างสำหรับประเมินความเสี่ยงโรคหัวใจและหลอดเลือด1) ความดันโลหิตสูงเป็นปัจจัยเสี่ยงที่สำคัญที่สุดของโรคหลอดเลือดดำจอประสาทตาอุดตัน โดยมีอัตราส่วนออดส์ 3.0–5.02)
โรคหลอดเลือดแดงจอประสาทตา อุดตันถือเป็น “โรคหลอดเลือดสมองของจอประสาทตา ” (retinal stroke) ซึ่งจำเป็นต้องได้รับการประเมินอย่างเร่งด่วนเช่นเดียวกับโรคหลอดเลือดสมอง3)
การพบ Hollenhorst plaque เป็นตัวบ่งชี้ความเสี่ยงของโรคหลอดเลือดแดงคาโรติดและโรคหลอดเลือดสมอง
อาการทางตาของภาวะไขมันในเลือดผิดปกติ ได้แก่ ไขมันสะสมที่เปลือกตา วงแหวนรอบกระจกตา และภาวะไขมันในเลือดสูงในจอประสาทตา (retinal lipemia)6)
Q
ความดันโลหิตสูงส่งผลต่อดวงตาหรือไม่?
A
ความดันโลหิตสูงสะท้อนให้เห็นเป็นการเปลี่ยนแปลงของหลอดเลือดที่จอประสาทตา และเพิ่มความเสี่ยงของโรคหลอดเลือดดำจอประสาทตาอุดตัน โรคหลอดเลือดแดงจอประสาทตา อุดตัน และโรคเส้นประสาทตา ขาดเลือด การเปลี่ยนแปลงของจอประสาทตา จากความดันโลหิตสูงประเมินโดยการจำแนก Keith-Wagener-Barker (KWB) ซึ่งระดับ II ขึ้นไปมีความเสี่ยงต่อเหตุการณ์หัวใจและหลอดเลือดเพิ่มขึ้นอย่างมีนัยสำคัญ จอประสาทตา เป็นส่วนเดียวของร่างกายที่สามารถสังเกตสภาพหลอดเลือดทั่วร่างกายได้โดยตรง การตรวจจอประสาทตา จึงมีประโยชน์ในการประเมินความเสี่ยงต่อโรคหัวใจและหลอดเลือดด้วย
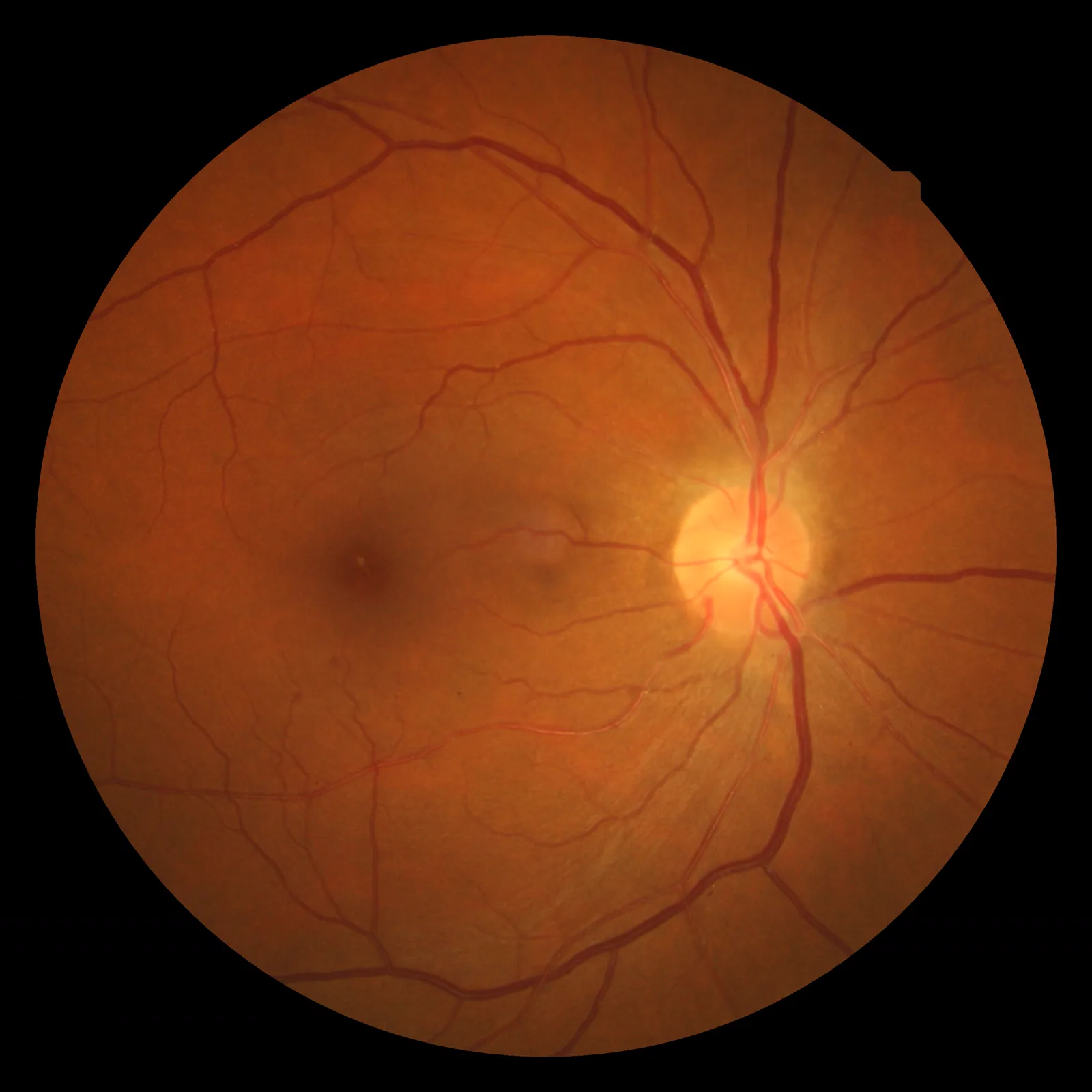
ภาพถ่ายจอประสาทตาแสดงการเปลี่ยนแปลงของจอประสาทตาจากความดันโลหิตสูง: ปรากฏการณ์ arteriovenous crossing และการตีบแคบของหลอดเลือดแดงเล็ก Wood F. Hypertensive retinopathy fundus photograph. 2009. Figure 1. Source ID: Wikimedia Commons (File:Hypertensiveretinopathy.jpg). License: CC BY 3.0.
ภาพถ่ายจอประสาทตา ที่สังเกตเห็นการตีบแคบของหลอดเลือดแดงเล็กที่จอประสาทตา และปรากฏการณ์ arteriovenous crossing (KWB ระดับ II) ซึ่งเกิดจากความดันโลหิตสูง ภาพนี้สอดคล้องกับปรากฏการณ์ arteriovenous crossing และการเปลี่ยนแปลงของหลอดเลือดแดงเล็กที่กล่าวถึงในหัวข้อ “2. การเปลี่ยนแปลงของจอประสาทตา จากความดันโลหิตสูง”
ความดันโลหิตสูงทำให้เกิดการเปลี่ยนแปลงลักษณะเฉพาะในหลอดเลือดแดงเล็กของจอประสาทตา ปัจจุบันมีการจำแนกหลายวิธี รวมถึงการจำแนก Keith-Wagener-Barker (KWB) ที่ยังคงใช้ในการตรวจสุขภาพ เป็นต้น
การจำแนก Keith-Wagener-Barker (KWB):
การจำแนก ผลการตรวจจอประสาทตา ระดับ I ความไม่สม่ำเสมอของเส้นผ่านศูนย์กลางหลอดเลือดแดงเล็ก การสะท้อนแสงเพิ่มขึ้นเล็กน้อย ระดับ II ปรากฏการณ์การไขว้กันของหลอดเลือดแดงและหลอดเลือดดำ (Gunn sign: การบีบรัดของหลอดเลือดดำ, Salus sign: การเบี่ยงเบนของหลอดเลือดดำ) ระดับ III เลือดออกแบบ flame-shaped, จุดขาวแบบ cotton-wool spots, hard exudates 1) ระดับ IV Papilledema (ความดันโลหิตสูงร้ายแรง, โรคสมองจากความดันโลหิตสูง) 1)
ในระดับ II ขึ้นไปตามการจำแนก KWB จะเกิดการเปลี่ยนแปลงทางโครงสร้างของหลอดเลือดแดงจอตา ซึ่งเพิ่มความเสี่ยงต่อโรคหลอดเลือดสมองและโรคหลอดเลือดหัวใจอย่างมีนัยสำคัญ 5) ระดับ IV (ความดันโลหิตสูงชนิดร้าย) เป็นภาวะฉุกเฉินทางจักษุวิทยา จำเป็นต้องควบคุมความดันโลหิตอย่างเร่งด่วน
การจำแนก Scheie :
ประเมินการเปลี่ยนแปลงจากความดันโลหิตสูง (การจำแนก H) และการเปลี่ยนแปลงจากหลอดเลือดแข็ง (การจำแนก S) อย่างอิสระ 4)
เป็นการจำแนกสองแกน H0–H4 / S0–S4 ซึ่งสามารถประเมินการเปลี่ยนแปลงจากความดันโลหิตสูงและการเปลี่ยนแปลงจากหลอดเลือดแข็งแยกจากกัน
การจำแนกแบบย่อของ Wong-Mitchell :
แบ่งเป็น 3 ระดับ: เล็กน้อย (mild) ปานกลาง (moderate) และร้าย (malignant) 5)
ตั้งแต่ระดับปานกลางขึ้นไป ความเสี่ยงต่อโรคหลอดเลือดสมองและเหตุการณ์ทางหัวใจและหลอดเลือดเพิ่มขึ้นอย่างมีนัยสำคัญ 5)
การศึกษาในกลุ่มประชากรขนาดใหญ่ (ARIC Study) แสดงให้เห็นว่าการตีบของหลอดเลือดแดงจอตาตั้งแต่ระดับปานกลางขึ้นไปเป็นปัจจัยทำนายอิสระของโรคหลอดเลือดหัวใจ 5)
อัตราส่วนหลอดเลือดแดงต่อหลอดเลือดดำ (AVR) :
อัตราส่วนหลอดเลือดแดงต่อหลอดเลือดดำ (AVR) ปกติของจอประสาทตา อยู่ที่ประมาณ 0.67 5)
การลดลงของ AVR (การตีบแคบของเส้นผ่านศูนย์กลางหลอดเลือดแดง) เป็นตัวบ่งชี้เชิงปริมาณของความดันโลหิตสูงและหลอดเลือดแดงแข็ง และสัมพันธ์กับความเสี่ยงโรคหัวใจและหลอดเลือด 5)
การเปลี่ยนแปลงของจอประสาทตา จากหลอดเลือดแดงแข็ง :
หลอดเลือดแดงสีทองแดง: การขยายตัวของแถบสะท้อนแสงเนื่องจากการเสื่อมสภาพแบบไฮยาลินของผนังหลอดเลือดแดง
หลอดเลือดแดงสีเงิน: การหายไปของภาพสะท้อนของคอลัมน์เลือดเนื่องจากการหนาตัวแบบไฟบรินของผนังหลอดเลือดแดง (บ่งชี้ถึงภาวะหลอดเลือดแดงแข็งรุนแรง)
แผ่นคราบ Hollenhorst: ภาวะที่ลิ่มเลือดคอเลสเตอรอลที่หลุดจากคราบไขมันในหลอดเลือดแดงคาโรติดหรือเอออร์ตาไปอุดตันที่แขนงของหลอดเลือดแดงจอประสาทตา
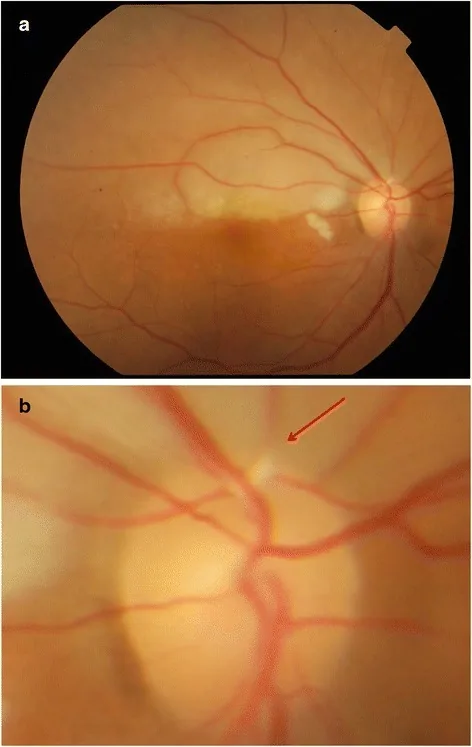
ภาพถ่ายจอประสาทตาข้างขวาแสดง Hollenhorst plaque (embolus คอเลสเตอรอล) ในหลอดเลือดแดงจอประสาทตา และสีซีดของจอประสาทตาส่วนบน Yong MH, Mustapha M, Che Hamzah J, et al. Right eye findings showing pale retina and Hollenhorst plaque. 2023. Figure 1. Source ID: Wikimedia Commons (File:Right_eye_findings,_Pale_Retina_and_Hollenhorst_plaque.png). License: CC BY 4.0.
สังเกตสีซีดของจอประสาทตา ส่วนบน (a) และ embolus คอเลสเตอรอล (Hollenhorst plaque, ลูกศร) (b) ที่ติดอยู่ในหลอดเลือดแดงขมับส่วนบน สอดคล้องกับ Hollenhorst plaque ที่กล่าวถึงในหัวข้อ “3. ภาวะไขมันในเลือดผิดปกติและโรคตา”
ภาวะไขมันในเลือดผิดปกติเพิ่มความเสี่ยงของโรคตาหลายชนิดโดยการเร่งหลอดเลือดแดงแข็ง และยังทำให้เกิดลักษณะทางตาที่จำเพาะ
การเปลี่ยนแปลงของจอประสาทตา จากหลอดเลือดแดงแข็ง (ที่เกี่ยวข้องกับไขมัน) :
Hollenhorst plaque: embolus คอเลสเตอรอลที่หลุดจาก atheroma ของหลอดเลือดแดงคาโรติดหรือเอออร์ตา ไปติดในหลอดเลือดแดงจอประสาทตา เมื่อพบจำเป็นต้องตรวจเพิ่มเติมด้วยอัลตราซาวนด์หลอดเลือดแดงคาโรติดและ echocardiography และต้องประสานงานกับอายุรแพทย์ระบบประสาทและอายุรแพทย์โรคหัวใจเพื่อป้องกันโรคหลอดเลือดสมอง
การมี cholesterol plaque มักไม่มีอาการ แต่บ่งชี้ถึงความเสี่ยงของ embolus สมอง
ลักษณะทางตาที่จำเพาะของภาวะไขมันในเลือดผิดปกติ :
Arcus senilis (วงแหวนไขมันที่กระจกตา ): การสะสมของไขมันบริเวณขอบกระจกตา การปรากฏก่อนอายุ 50 ปีถือเป็นสัญญาณของภาวะไขมันในเลือดผิดปกติ6)
แซนเทลาสมา (xanthelasma ): การสะสมของไขมันใต้ผิวหนังบริเวณเปลือกตา (รอยโรคสีเหลืองเป็นแผ่น) สัมพันธ์กับระดับ LDL คอเลสเตอรอลที่สูงขึ้น 6)
ลิพีเมีย รีตินาลิส (lipemia retinalis): ภาวะพบได้ยากที่หลอดเลือดจอประสาทตา กลายเป็นสีขาวขุ่นเนื่องจากระดับไตรกลีเซอไรด์ในเลือดสูงมาก (TG > 2,000 มก./ดล.) 7)
ภาวะไขมันในเลือดผิดปกติกับโรคหลอดเลือดดำจอประสาทตาอุดตัน :
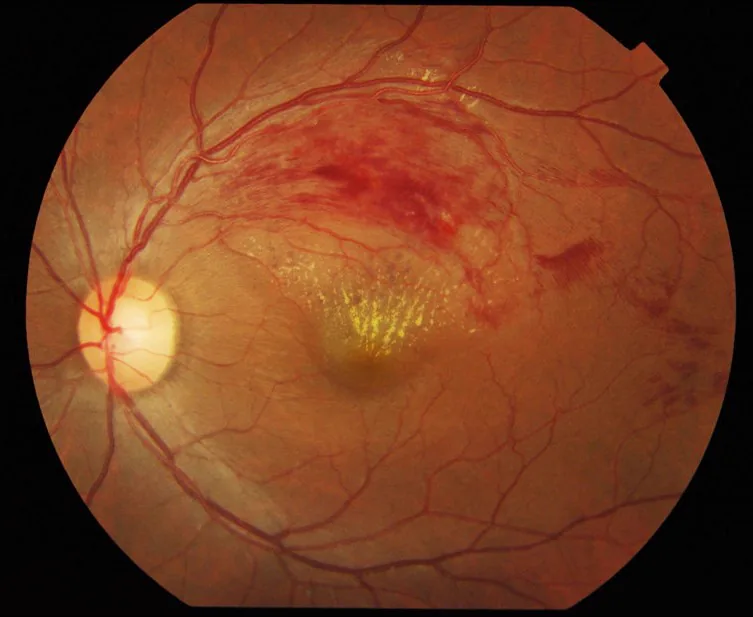
ภาพถ่ายจอประสาทตาซ้ายของโรคหลอดเลือดดำจอประสาทตาสาขาอุดตัน (BRVO): เลือดออกในจอประสาทตาและจุดขุ่นขาวรูปพัดจากการอุดตันของหลอดเลือดดำขมับส่วนบน Yong KC, Tan AK, Yeap TG, et al. Branch retinal vein occlusion color fundus photograph. 2012. Figure 1. Source ID: Wikimedia Commons (File:Branch_retinal_vein_occlusion.jpg). License: CC BY 2.0.
ภาพถ่าย
จอประสาทตา ซ้ายแสดงเลือดออกใน
จอประสาทตา และจุดขุ่นแข็งรูปพัดในบริเวณที่สอดคล้องกับการอุดตันของหลอดเลือดดำ
จอประสาทตา ขมับส่วนบน ตรงกับโรค
หลอดเลือดดำจอประสาทตาอุดตัน ที่กล่าวถึงในหัวข้อ “4. โรคตาที่เกี่ยวข้อง”
ความดันโลหิตสูงและภาวะไขมันในเลือดผิดปกติมีความเกี่ยวข้องโดยตรงกับโรคตาที่สำคัญหลายชนิด
โรคหลอดเลือดดำจอประสาทตาอุดตัน (RVO)
ความดันโลหิตสูงเป็นปัจจัยเสี่ยงที่สำคัญที่สุดของ CRVO : OR 3.0–5.02)
กลไกการเกิด BRVO : ความดันโลหิตสูงทำให้ผนังหลอดเลือดแดงหนาตัวขึ้น กดทับหลอดเลือดดำบริเวณจุดตัดหลอดเลือดแดง-ดำ ทำให้เกิดการอุดตัน2)
การรักษาภาวะจอประสาทตา บวมน้ำ : การรักษาด้วย anti-VEGF (เช่น ranibizumab) มีประสิทธิภาพ10)
หลักการจัดการ : การจัดการทางการแพทย์สำหรับความดันโลหิตสูงและภาวะไขมันในเลือดผิดปกติเป็นสิ่งสำคัญที่สุดในการป้องกันการกลับเป็นซ้ำ
โรคหลอดเลือดแดงจอประสาทตาอุดตัน (RAO)
Retinal stroke (โรคหลอดเลือดสมองของจอประสาทตา ) : จำเป็นต้องได้รับการประเมินอย่างเร่งด่วนเช่นเดียวกับโรคหลอดเลือดสมอง3)
ภาวะสมองขาดเลือดร่วม : ผู้ป่วย CRAO ประมาณ 30% และผู้ป่วย BRAO ประมาณ 25% มีภาวะสมองขาดเลือดร่วมภายใน 1 สัปดาห์
การตรวจค้นหาทั่วร่างกายที่จำเป็น : อัลตราซาวนด์หลอดเลือดแดงคาโรติด, การตรวจคลื่นเสียงสะท้อนหัวใจ, MRI, การตรวจคลื่นไฟฟ้าหัวใจ (เพื่อประเมินภาวะหัวใจห้องบนสั่นพลิ้ว) 3)
การรักษาในระยะเฉียบพลัน : การละลายลิ่มเลือดด้วย t-PA (ภายใน 4.5 ชั่วโมงหลังเริ่มมีอาการ) มีประสิทธิผล แต่ยังไม่ได้รับการอนุมัติให้ใช้ในประกันสุขภาพ
ภาวะเส้นประสาทตาขาดเลือดส่วนหน้าชนิดไม่เกิดจากหลอดเลือดแดงอักเสบ (NAION)
ปัจจัยเสี่ยง : ความดันโลหิตสูง, เบาหวาน, และภาวะไขมันในเลือดผิดปกติเป็นปัจจัยเสี่ยงหลัก 8)
บทบาทของความดันโลหิตที่ลดลงในเวลากลางคืน : การลดลงของความดันโลหิตในเวลากลางคืนมากเกินไป (nocturnal dipping) ทำให้เกิดความผิดปกติของการไหลเวียนเลือดไปยังเส้นประสาทตา ซึ่งเกี่ยวข้องกับพยาธิสภาพของโรค 8)
การจัดการ : พิจารณาปรับเวลาการรับประทานยาลดความดันโลหิต (เช่น หลีกเลี่ยงการรับประทานก่อนนอน)
โรคคอรอยด์จากความดันโลหิตสูง
choroidal ischemia ในภาวะความดันโลหิตสูงชนิดร้ายแรง : เกิดจาก fibrinoid necrosis ของหลอดเลือดคอรอยด์ 9)
ภาวะครรภ์เป็นพิษ ก็ทำให้เกิดพยาธิสภาพที่คล้ายกัน
ลักษณะเฉพาะ : จุด Elschnig (จุดสีจางจากการเสื่อมของ RPE ) และเส้น Siegrist (เส้น pigment สีเข้ม) 9)
ความเร่งด่วน : จำเป็นต้องควบคุมความดันโลหิตอย่างรวดเร็ว เช่นเดียวกับ KWB grade IV
Q
การตรวจตาเห็นภาวะหลอดเลือดแข็งหรือไม่?
A
จอตาเป็นตำแหน่งเดียวในร่างกายที่สามารถมองเห็นหลอดเลือดได้โดยตรง ระดับของหลอดเลือดแข็งสามารถประเมินได้จากลักษณะ copper wire artery, silver wire artery, arteriovenous crossing phenomenon (Gunn’s sign, Salus’s sign) และ arteriovenous ratio (AVR) ซึ่งเป็นตัวบ่งชี้ความเสี่ยงโรคหัวใจและหลอดเลือด หากพบ Hollenhorst plaque (embolus คอเลสเตอรอล) ในจอตา อาจบ่งชี้ถึงภาวะหลอดเลือดแดงคาโรติดแข็ง ซึ่งจำเป็นต้องตรวจเพิ่มเติมทางอายุรกรรมเนื่องจากความเสี่ยงต่อโรคหลอดเลือดสมอง
การจัดการโรคตาที่เกี่ยวข้องกับความดันโลหิตสูงและภาวะไขมันในเลือดผิดปกติ ต้องอาศัยการรักษาทางจักษุวิทยาร่วมกับการควบคุมโรคทางระบบอายุรกรรม
การตรวจทางจักษุวิทยา :
การตรวจขยายรูม่านตา (ด้วยกล้องตรวจตา/กล้องถ่ายภาพจอตา): การประเมินตามการจำแนกประเภท KWB และ Scheie
การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA ): การประเมินการไหลเวียนของจอตาและการระบุตำแหน่งหลอดเลือดอุดตัน
OCT : การประเมินอาการบวมน้ำที่จุดรับภาพและความเสียหายของชั้นในจอตาภาพถ่ายจอตา: การบันทึกและการติดตามผล
การประเมินทั่วร่างกาย (ร่วมกับอายุรกรรม) :
การวัดความดันโลหิต (ในห้องตรวจ ที่บ้าน และด้วยเครื่องวัดความดัน 24 ชั่วโมง)
โปรไฟล์ไขมัน: คอเลสเตอรอลรวม (TC), LDL-C, HDL-C, ไตรกลีเซอไรด์ (TG), HbA1c
อัลตราซาวนด์หลอดเลือดแดงคาโรติด: จำเป็นเมื่อพบ RAO , ตามัวชั่วคราว หรือ Hollenhorst plaque 3)
คลื่นไฟฟ้าหัวใจและ echocardiography: ประเมินภาวะ atrial fibrillation และโรคลิ้นหัวใจ (จำเป็นในผู้ป่วย CRAO ) 3)
แนวทางการรักษาตามโรคทางตา :
RVO (ที่มี macular edema): การรักษาด้วย anti-VEGF (ranibizumab, aflibercept เป็นต้น) 10) CRAO ระยะเฉียบพลัน: การละลายลิ่มเลือดด้วย t-PA (ภายใน 4.5 ชั่วโมงหลังเริ่มอาการ) มีประสิทธิผล แต่ยังไม่ได้รับการอนุมัติให้ใช้ในประกันสุขภาพ จึงต้องดำเนินการตามนโยบายของแต่ละสถานพยาบาลNAION : หากสงสัยว่าภาวะความดันโลหิตต่ำในเวลากลางคืนมีส่วนเกี่ยวข้อง ควรปรึกษาอายุรแพทย์เพื่อปรับเวลาการรับประทานยาลดความดันโลหิต
การจัดการทางอายุรกรรม :
ยาลดความดันโลหิต: ARB (angiotensin II receptor blocker) และ ACE inhibitor มีฤทธิ์ปกป้องหลอดเลือด 11)
สแตติน: ลด LDL-C เพื่อยับยั้งการลุกลามของหลอดเลือดแข็ง การวิเคราะห์อภิมานแสดงให้เห็นถึงผลป้องกันเล็กน้อยต่อความเสี่ยงในการเกิด AMD 12)
ความดันโลหิตเป้าหมาย: น้อยกว่า 130/80 mmHg (ในกรณีที่มีความเสี่ยงสูง)
หากพบข้อค้นพบดังต่อไปนี้ ควรพิจารณาส่งต่อหรือประสานงานกับอายุรแพทย์อย่างจริงจัง
ฉุกเฉินหรือกึ่งฉุกเฉิน : CRAO (ภายใน 4.5 ชั่วโมงหลังเริ่มอาการ → ส่งศูนย์โรคหลอดเลือดสมอง), KWB ระดับ IV (ความดันโลหิตสูงชนิดร้ายแรง → การจัดการลดความดันฉุกเฉิน)
กึ่งฉุกเฉินถึงการส่งต่อปกติ : พบ Hollenhorst plaque (อัลตราซาวนด์หลอดเลือดแดงคาโรติด ตรวจโดยอายุรแพทย์ระบบประสาท), CRVO , BRAO (ประเมินความเสี่ยงโรคหัวใจและหลอดเลือด)
การส่งต่อเป็นระยะ : เมื่อตรวจพบการเปลี่ยนแปลงของจอประสาทตา จากความดันโลหิตสูงครั้งแรก (ขอประเมินความดันโลหิต ไขมัน และน้ำตาลในเลือด), การตรวจสุขภาพพบความผิดปกติของจอประสาทตา (ตั้งแต่ H2 ขึ้นไป หรือ KWB ระดับ II ขึ้นไป)
Q
หากตรวจสุขภาพแล้วพบความผิดปกติของจอประสาทตา ควรทำอย่างไร?
A
การเปลี่ยนแปลงของจอประสาทตา จากความดันโลหิตสูงเป็นตัวบ่งชี้ความเสี่ยงต่อโรคหัวใจและหลอดเลือด การตรวจพบ KWB ระดับ II ขึ้นไป หรือ Scheie H2 ขึ้นไป บ่งชี้ว่าการเปลี่ยนแปลงจากภาวะหลอดเลือดแดงแข็งได้ถึงระยะที่มีการเปลี่ยนแปลงทางโครงสร้างแล้ว นอกจากการตรวจทางจักษุวิทยาอย่างละเอียด (การตรวจจอประสาทตา หลังขยายม่านตา และ OCT ) แล้ว ควรมีการประเมินความดันโลหิต ไขมัน และระดับน้ำตาลในเลือดโดยอายุรแพทย์ด้วย หากพบ Hollenhorst plaque (คราบจุลินทรีย์สีเหลืองแวววาว) การตรวจหาพยาธิสภาพของหลอดเลือดแดงคาโรติดมีความสำคัญเป็นพิเศษ และควรรีบไปพบอายุรแพทย์หรืออายุรแพทย์ระบบประสาทโดยเร็ว
กลไกที่ความดันโลหิตสูงและภาวะไขมันในเลือดผิดปกติทำลายเนื้อเยื่อตาสามารถแบ่งออกได้เป็น 3 ประเภทหลัก ได้แก่ การเปลี่ยนแปลงโครงสร้างของผนังหลอดเลือด ความผิดปกติของการไหลเวียนเลือด และกลไกการอุดตันจากลิ่มเลือด
การดำเนินไปเป็นระยะของการเปลี่ยนแปลงของหลอดเลือดแดงเล็กในจอประสาทตา จากความดันโลหิตสูง :
ระยะที่ 1 (ระยะหดตัวของหลอดเลือด): หลอดเลือดแดงเล็กหดตัวเป็นการตอบสนองต่อความดันโลหิตสูง ทำให้เกิดความไม่สม่ำเสมอของขนาดเส้นผ่านศูนย์กลางและการสะท้อนแสงเพิ่มขึ้น (KWB ระดับ I) 1)
ระยะที่ 2 (ระยะหลอดเลือดแดงแข็ง): ความดันโลหิตสูงอย่างต่อเนื่องทำให้ผนังหลอดเลือดหนาตัวขึ้นอย่างถาวร ที่จุดที่หลอดเลือดแดงและหลอดเลือดดำมีเยื่อหุ้มชั้นนอกร่วมกัน หลอดเลือดแดงจะกดทับและทำให้หลอดเลือดดำตีบแคบลง (KWB ระดับ II) 2)
ระยะที่ 3 (ระยะสารน้ำรั่ว): การซึมผ่านของผนังหลอดเลือดที่เพิ่มขึ้นและการแตกของผนังหลอดเลือดทำให้เกิดเลือดออกเป็นรูปเปลวไฟ จุดขาวคล้ายสำลี และจุดขาวแข็ง (KWB ระดับ III) 1)
ระยะที่ 4 (ระยะความดันโลหิตสูงชนิดร้ายแรง): ภาวะเนื้อตายแบบไฟบรินอยด์ของหลอดเลือดคอรอยด์ และภาวะบวมน้ำของจานประสาทตา (KWB ระดับ IV) 9)
กลไกของปรากฏการณ์การไขว้กันของหลอดเลือดแดงและดำ (KWB ระดับ II):
หลอดเลือดแดงและดำจอประสาทตา บริเวณที่ไขว้กันมีชั้นผนังชั้นนอก (adventitia) ร่วมกัน2)
ความดันโลหิตสูงทำให้ผนังหลอดเลือดแดงหนาตัวขึ้น ซึ่งไปกดทับหลอดเลือดดำผ่านชั้นผนังร่วม ทำให้หลอดเลือดดำตีบแคบลง (Gunn’s sign)
หากการกดทับรุนแรง อาจทำให้แนวเดินของหลอดเลือดดำเปลี่ยนไป (Salus’s sign)
การตีบแคบที่จุดไขว้กันนี้เพิ่มความเสี่ยงต่อการเกิดลิ่มเลือดในหลอดเลือดดำ ซึ่งนำไปสู่การเกิด BRVO โดยตรง
กลไกของคอเลสเตอรอลอุดตัน (Hollenhorst plaque):
ผลึกคอเลสเตอรอลขนาดเล็กหลุดออกจากแผ่นไขมันในหลอดเลือดแดงคาโรติดหรือส่วนโค้งของเอออร์ตา3)
ผลึกเหล่านี้ไหลไปตามกระแสเลือดเข้าสู่หลอดเลือดแดงจอประสาทตา จากนั้นเข้าสู่หลอดเลือดแดงจอประสาทตา สาขา และไปติดอยู่ที่จุดแยกของหลอดเลือด
สังเกตเห็นเป็นแผ่นสีเหลืองถึงส้มมันวาวที่จอตา
มักไม่ทำให้หลอดเลือดแดงอุดตันโดยสมบูรณ์ แต่บ่งชี้ถึงการมีแหล่งกำเนิดของลิ่มเลือดอุดตัน (หลอดเลือดแดงคาโรติด) และแสดงถึงความเสี่ยงต่อโรคหลอดเลือดสมอง
ภาวะไขมันในเลือดผิดปกติและความเสียหายของเยื่อบุผนังหลอดเลือด :
คอเลสเตอรอล LDL ที่ถูกออกซิไดซ์ทำลายเซลล์เยื่อบุผนังหลอดเลือด11)
การผลิตไนตริกออกไซด์ (NO) จากเยื่อบุผนังหลอดเลือดลดลง ทำให้การตอบสนองต่อการขยายตัวของหลอดเลือดบกพร่อง
การเกิดเซลล์โฟม → การเกิดแผ่นไขมันในหลอดเลือดแดง → การทำให้แผ่นไขมันไม่เสถียร → การเกิดลิ่มเลือดอุดตันเป็นกลไกหลัก
การเปลี่ยนแปลงที่คล้ายกันในหลอดเลือดคอรอยด์ นำไปสู่ภาวะจอประสาทตาเสื่อมจากความดันโลหิตสูง และความเสียหายของเซลล์เยื่อบุผิวเม็ดสีจอตา9)
การมีส่วนร่วมของความดันโลหิตต่ำในเวลากลางคืนใน NAION :
การไหลเวียนเลือดที่หัวประสาทตาขึ้นอยู่กับความดันเลือดไปเลี้ยงลูกตา (ความดันเลือดเฉลี่ยลบด้วยความดันลูกตา )
การลดลงของความดันเลือดมากเกินไปในเวลากลางคืน (nocturnal dipping) ทำให้การไหลเวียนเลือดที่หัวประสาทตาลดลง ส่งผลให้เกิดภาวะขาดเลือดของประสาทตา8)
การรับประทานยาลดความดันก่อนนอนอาจทำให้ความดันเลือดในเวลากลางคืนลดลงมากเกินไป ซึ่งเป็นปัจจัยเสี่ยงของ NAION ที่ต้องระวัง
เนื้อหาต่อไปนี้รวมถึงหัวข้อที่อยู่ในขั้นตอนการวิจัยหรือกำลังพัฒนา เป็นการนำเสนอหลักฐานในปัจจุบันอย่างเป็นกลาง และไม่ได้รับประกันประสิทธิผลทางคลินิกของการแทรกแซงใดๆ
การทำนายความเสี่ยงโรคหัวใจและหลอดเลือดจากภาพถ่ายจอประสาทตา ด้วย AI :
มีการรายงานการประมาณปัจจัยเสี่ยงโรคหัวใจและหลอดเลือด (เช่น อายุ เพศ ประวัติการสูบบุหรี่ ความดันเลือดซิสโตลิก) จากภาพถ่ายจอประสาทตา โดยใช้แบบจำลองการเรียนรู้เชิงลึก13)
การศึกษาของ Google แสดงให้เห็นว่าสามารถทำนายความเสี่ยงของเหตุการณ์หัวใจและหลอดเลือดที่สำคัญได้จากภาพถ่ายจอประสาทตา 13)
คาดว่าจะมีการประยุกต์ใช้ในสาขา teleophthalmology โดยใช้จอประสาทตา เป็นเครื่องมือคัดกรองโรคหัวใจและหลอดเลือด
การศึกษาระยะยาวเกี่ยวกับพารามิเตอร์หลอดเลือดจอประสาทตา และความเสี่ยงโรคหัวใจและหลอดเลือด :
ความสัมพันธ์ระหว่างการประเมินเชิงปริมาณของ AVR (อัตราส่วนหลอดเลือดแดงต่อหลอดเลือดดำ) เส้นผ่านศูนย์กลางหลอดเลือดแดงจอประสาทตา และเส้นผ่านศูนย์กลางหลอดเลือดดำ กับเหตุการณ์หัวใจและหลอดเลือดได้รับการศึกษาในกลุ่มประชากรตามรุ่นระยะยาวขนาดใหญ่5)
การศึกษา ARIC (Atherosclerosis Risk in Communities Study) แสดงให้เห็นว่าการตีบของหลอดเลือดแดงจอประสาทตา เป็นปัจจัยทำนายอิสระของโรคหลอดเลือดหัวใจ5)
การประเมินเชิงปริมาณของจุลภาคจอประสาทตา ด้วย OCTA :
มีการศึกษาว่าการประเมินเชิงปริมาณของความหนาแน่นของเส้นเลือดฝอยจอประสาทตา และบริเวณที่ไม่มีหลอดเลือดโดยใช้ Optical Coherence Tomography Angiography (OCTA ) อาจมีประโยชน์ในการตรวจหาการเปลี่ยนแปลงของจอประสาทตา จากความดันโลหิตสูงในระยะเริ่มต้น
มีรายงานว่าผู้ป่วยความดันโลหิตสูงมีความหนาแน่นของเส้นเลือดฝอยในชั้นตื้นและชั้นลึกลดลง
สแตตินและผลป้องกันจอประสาทตา :
ความสัมพันธ์ระหว่างการใช้สแตตินกับความเสี่ยงในการเกิด AMD ได้รับการตรวจสอบในการวิเคราะห์อภิมาน ซึ่งชี้ให้เห็นถึงผลป้องกันที่อ่อนแอ12)
การศึกษาระยะยาวเกี่ยวกับผลของสแตตินต่อความเสี่ยงของ RVO กำลังดำเนินการอยู่
ผลป้องกันหลอดเลือดจอประสาทตา โดยตรงของสแตติน (ผลหลายด้าน) ได้รับการแสดงในการวิจัยพื้นฐาน แต่ยังไม่มีการสร้างความสำคัญทางคลินิก
Wong TY, Mitchell P. Hypertensive retinopathy. N Engl J Med. 2004;351(22):2310-2317.
Hayreh SS, Zimmerman MB, Podhajsky P. Incidence of various types of retinal vein occlusion and their recurrence and demographic characteristics. Am J Ophthalmol. 1994;117(4):429-441.
Mac Grory B, Schrag M, Biousse V, et al. Management of central retinal artery occlusion: a scientific statement from the American Heart Association. Stroke. 2021;52(6):e282-e294.
Scheie HG. Evaluation of ophthalmoscopic changes of hypertension and arteriolar sclerosis. AMA Arch Ophthalmol. 1953;49(2):117-138.
Wong TY, Klein R, Sharrett AR, et al. Retinal arteriolar narrowing and risk of coronary heart disease in men and women. The Atherosclerosis Risk in Communities Study. JAMA. 2002;287(9):1153-1159.
Zech LA Jr, Hoeg JM. Correlating corneal arcus with atherosclerosis in familial hypercholesterolemia. Lipids Health Dis. 2008;7:7.
Vinger PF, Sachs BA. Ocular manifestations of hyperlipoproteinemia. Am J Ophthalmol. 1970;70(4):563-573.
Hayreh SS. Management of ischemic optic neuropathies. Indian J Ophthalmol. 2011;59(2):123-136. PMID: 21350282. PMCI D: PMC3116541. doi:10.4103/0301-4738.77024.
Tso MO, Jampol LM. Pathophysiology of hypertensive retinopathy. Ophthalmology. 1982;89(10):1132-1145.
Campochiaro PA, Heier JS, Feiner L, Gray S, Saroj N, Rundle AC, et al. Ranibizumab for macular edema following branch retinal vein occlusion: six-month primary end point results of a phase III study. Ophthalmology. 2010;117(6):1102-1112.e1. doi:10.1016/j.ophtha.2010.02.021.
O’Brien T, Nguyen TT, Zimmermann MB. Hyperlipidemia and diabetes mellitus. Mayo Clin Proc. 1998;73(10):969-976.
Ma L, Wang Y, Du J, et al. The association between statin use and risk of age-related macular degeneration. Sci Rep. 2015;5:18280.
Poplin R, Varadarajan AV, Blumer K, et al. Prediction of cardiovascular risk factors from retinal fundus photographs via deep learning. Nat Biomed Eng. 2018;2(3):158-164.