โรคกระจกตา ถลอกซ้ำ (RCE) เป็นโรคที่เยื่อบุกระจกตา หลุดลอกได้เองเนื่องจากความผิดปกติของโครงสร้างยึดเกาะระหว่างเยื่อบุกับเยื่อฐาน ทำให้เกิดการถลอกซ้ำๆ
ลักษณะเฉพาะคือมีอาการปวดตา เฉียบพลัน รู้สึกมีสิ่งแปลกปลอม น้ำตาไหล และกลัวแสงเมื่อตื่นนอน
อุบัติเหตุทางกลเกี่ยวข้องกับ 45–64% และโรคกระจกตา เสื่อมชนิดเยื่อฐานเยื่อบุผิวผิดปกติและโรคกระจกตา เสื่อมอื่นๆ เกี่ยวข้องกับ 19–29% ของผู้ป่วย1)
การรักษาพื้นฐานในระยะเฉียบพลันคือการหยดกรดไฮยาลูโรนิก 0.1% และใช้ยาทาตาก่อนนอน โดยต้องรักษาต่อเนื่องอย่างน้อย 3–6 เดือนเพื่อป้องกันการกลับเป็นซ้ำ
ในกรณีดื้อต่อการรักษา ให้ใช้วิธีการผ่าตัดเป็นขั้นตอน ได้แก่ การขูดเยื่อบุผิว การเจาะชั้นสโตรมาด้านหน้า (anterior stromal puncture) และ PTK
โดยทั่วไปโรคนี้มีแนวโน้มในการหายได้เอง แต่ก็อาจกลับเป็นซ้ำได้แม้ผ่านไปนานกว่า 1 ปี
โรคกระจกตา ถลอกซ้ำ (recurrent corneal erosion: RCE) เป็นโรคที่เยื่อบุกระจกตา หลุดลอกซ้ำๆ เนื่องจากความผิดปกติของโครงสร้างยึดเกาะระหว่างเยื่อบุกระจกตา กับเยื่อฐาน1,2) การถลอกของเยื่อบุผิวเองจะหายภายในไม่กี่วัน แต่มักกลับเป็นซ้ำหลังจากช่วงระยะเวลาหนึ่ง (1–2 สัปดาห์ถึงหลายเดือน) โรคนี้เป็นโรคกระจกตา ที่สำคัญซึ่งทำให้เกิดอาการปวดตา ซ้ำและความเสียหายของเยื่อบุกระจกตา ส่งผลกระทบต่อคุณภาพชีวิตของผู้ป่วยอย่างมาก5)
อาการมักเกิดขึ้นเมื่อตื่นนอนตอนเช้า ลักษณะเด่นคืออาการปวดและความรู้สึกมีสิ่งแปลกปลอมรุนแรงเมื่อเทียบกับขนาดของการถลอก หากเกิดซ้ำบ่อยๆ ผู้ป่วยอาจเกิดความเครียดทางจิตใจจากความกังวลเรื่องการกลับเป็นซ้ำ การเกิดหลังการนอนหลับอาจทำให้นอนไม่หลับได้ โรคนี้มักถูกวินิจฉัยผิดเป็นเริมที่กระจกตา เนื่องจากการอักเสบของกระจกตา ที่เกิดซ้ำข้างเดียว ดังนั้นการซักประวัติและการตรวจพบอย่างละเอียดร่วมกันจึงเป็นกุญแจสำคัญในการวินิจฉัย
สาเหตุที่พบบ่อยที่สุดคือการบาดเจ็บทางกลไก โดยเฉพาะการบาดเจ็บในแนวสัมผัสจากขอบกระดาษ เล็บ กิ่งไม้ ปลายมาสคาร่า เป็นต้น ในขณะเดียวกัน โรคกระจกตา เสื่อมรวมถึงโรคเยื่อบุฐานชั้นผิวกระจกตา เสื่อม (EBMD ) ก็เป็นสาเหตุสำคัญเช่นกัน และโรคเริมที่กระจกตา โรคเยื่อบุกระจกตา เสื่อมจากเบาหวาน โรคกระจกตา จากเส้นประสาทพิการก็อาจเป็นปัจจัยกระตุ้นได้เช่นกัน1,5)
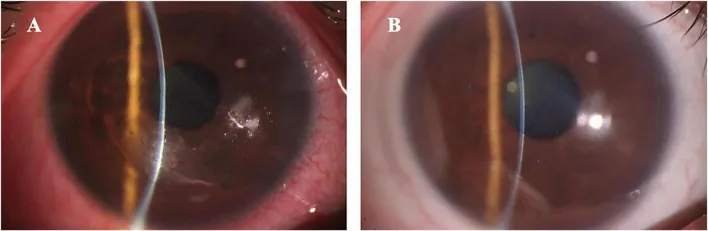
ภาพถ่ายหน้าส่วนตาของโรคกระจกตาถลอกซ้ำซาก ด้านซ้ายแสดงความไม่เรียบของเยื่อบุกระจกตาและตาแดง ด้านขวาแสดงพื้นผิวเรียบหลังการผ่าตัด Yu X, et al. Photorefractive keratectomy with extended ablation zone for recurrent corneal erosion syndrome accompanied with refractive errors: a study of effectiveness, safety, and refractive outcomes. Front Med (Lausanne). 2025. Figure 2. PM
CI D: PMC12313699. License: CC BY.
ชุดภาพถ่ายหน้าส่วนตาด้วยกล้องจุลทรรศน์กรีด 2 ภาพ ด้านซ้ายแสดงความไม่เรียบของชั้นผิว
กระจกตา และ
ตาแดง บริเวณ
เยื่อบุตา แสดงให้เห็นความผิดปกติของเยื่อบุ
กระจกตา ในโรค
กระจกตา ถลอกซ้ำซาก ซึ่งมีประโยชน์ในการอธิบายอาการแสดงทางคลินิก
ตามการจำแนกของ Chandler RCE แบ่งออกเป็น 2 รูปแบบดังนี้2)
การถลอกขนาดเล็ก (microform erosions) : อาการไม่รุนแรงและระยะเวลาสั้น แต่มักเกิดบ่อยการถลอกขนาดใหญ่ (macroform erosions) : อยู่นานหลายวัน มักเกี่ยวข้องกับประวัติการบาดเจ็บ
อาการหลักที่ผู้ป่วยรู้สึกมีดังนี้:
ปวดตา อย่างกะทันหันเมื่อตื่นนอน (ลักษณะเด่นที่สุด)รู้สึกมีสิ่งแปลกปลอมในตา
กลัวแสง
ตาพร่า มัวน้ำตาไหล
แม้ไม่มีอาการกำเริบ ผู้ป่วยอาจรู้สึกมีสิ่งแปลกปลอมในตาเมื่อตื่นนอน ซึ่งมีค่าทางการวินิจฉัยสูง เนื่องจากมักเกิดหลังการนอนหลับ จึงเป็นสาเหตุของอาการนอนไม่หลับและส่งผลต่อชีวิตประจำวันของผู้ป่วย2,5)
Q
ทำไมการถลอกกระจกตาจึงเกิดขึ้นเมื่อตื่นนอน?
A
ขณะหลับ ตาจะปิดทำให้การผลิตน้ำตาลดลง และเยื่อบุผิวดวงตาสัมผัสโดยตรงกับเปลือกตา เยื่อบุผิวที่ยึดติดไม่ดีจะหลุดลอกได้ง่ายเมื่อเปิดและปิดตา โดยเฉพาะอย่างยิ่งการลืมตาตื่นนอนเป็นตัวกระตุ้น ภาวะแห้งของผิวกระจกตา ในเวลากลางคืนร่วมกับการสัมผัสทางกายภาพกับเปลือกตาเป็นสาเหตุทำให้เกิดการกร่อนเมื่อตื่นนอน
ผลการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีดแสง (slit lamp) มีตั้งแต่ปกติไปจนถึงการสูญเสียเยื่อบุผิวเป็นบริเวณกว้าง2) .
ขณะเกิดอาการ : พบการกร่อนบริเวณกลางกระจกตา ถึงส่วนล่าง เยื่อบุผิวรอบรอยกร่อนขุ่นบวมน้ำ บ่งชี้การยึดติดที่ไม่ดี การย้อมฟลูออเรสซีน ทำให้เห็นข้อบกพร่องของเยื่อบุผิวได้ชัดเจนนอกช่วงอาการ : อาจพบไมโครซิสต์ (ถุงน้ำในเยื่อบุผิว) หรือความขุ่นสีเทาขาวใต้เยื่อบุผิว บางครั้งอาจพบลักษณะที่ทำให้ฟลูออเรสซีน ไม่ติด แต่ก็อาจไม่พบความผิดปกติใดๆ เลยตำแหน่ง : ครึ่งล่างของกระจกตา ได้รับผลกระทบบ่อยที่สุด หากมีประวัติการบาดเจ็บมาก่อน ตำแหน่งที่กร่อนมักตรงกับตำแหน่งที่เคยได้รับบาดเจ็บ3) กรณีเกิดจากโรคกระจกตา เสื่อม (corneal dystrophy) : มักเกิดขึ้นทั้งสองข้างและสมมาตรกัน1)
ตำแหน่งและขนาดของการกร่อนจะถูกบันทึกลงในแผนที่กระจกตา หรือถ่ายภาพเพื่อเปรียบเทียบเมื่อเวลาผ่านไป
การสังเกตด้วยกล้องจุลทรรศน์คอนโฟคอล ในร่างกาย (IVCM) ใน RCE ชนิดบาดเจ็บพบว่า มีการสะสมภายในเซลล์เยื่อบุผิวชั้นฐาน ไมโครโฟลด์ (รอยย่นขนาดเล็ก) และเส้นใต้เยื่อบุผิว เส้นประสาทใต้เยื่อบุผิวที่ได้รับความเสียหาย เยื่อฐานผิดปกติ การเปลี่ยนแปลงรูปร่างของเนื้อกระจกตา ชั้นหน้า4) ผลการตรวจเหล่านี้บ่งชี้ถึงการเปลี่ยนแปลงโครงสร้างระดับจุลภาคที่เป็นพื้นฐานของการยึดติดที่ไม่ดีทางคลินิก
สาเหตุของ RCE แบ่งออกเป็น 2 ประเภทหลักคือ จากการบาดเจ็บและไม่ใช่จากการบาดเจ็บ1,5) .
สาเหตุที่พบบ่อยที่สุด 1) การบาดเจ็บแบบสัมผัสถูกในแนวเส้นสัมผัสที่กระจกตา จากวัตถุมีคมเช่นขอบกระดาษ เล็บมือ กิ่งไม้ หรือปลายมาสคาร่ามักเป็นปัจจัยกระตุ้น ผู้ป่วยมักจำประวัติการบาดเจ็บไม่ได้ และมีบางกรณีที่แสดงอาการเป็นอาการไม่จำเพาะ 5)
โรคกระจกตา เสื่อมต่อไปนี้อาจเป็นสาเหตุของ RCE 1,2) :
โรคกระจกตา เสื่อมชนิดเยื่อฐานเยื่อบุผิว (EBMD ) : หรือเรียกว่าโรค Cogan dystrophy หรือ map-dot-fingerprint dystrophy เป็นโรคกระจกตา เสื่อมที่สัมพันธ์กับ RCE มากที่สุดโรคกระจกตา เสื่อมไรส์-บัคเลอร์ส (Reis-Bücklers) : โรคกระจกตา เสื่อมที่เกี่ยวข้องกับ TGFBI ร่วมกับความผิดปกติของชั้น Bowmanโรคกระจกตาเสื่อมมีสส์มันน์ (Meesmann)กระจกตา เสื่อมชนิดเยื่อบุผิวที่มีความผิดปกติของเคราตินในเยื่อบุผิวโรคกระจกตา เสื่อมชนิดแลตทิซ (Lattice) โรคกระจกตา เสื่อมชนิดแกรนูลาร์ (Granular) โรคกระจกตาเสื่อมชนิดแมคคูลาร์ (Macular)โรคกระจกตา เสื่อมฟุคส์ (Fuchs endothelial dystrophy)
โรคเบาหวาน โรคตาแห้ง ภาวะต่อมไมโบเมียมทำงานผิดปกติ (MGD ) โรซาเซียที่ตา (ocular rosacea) ภาวะแถบขุ่นที่กระจกตา (band keratopathy) ภาวะตาปิดไม่สนิทในเวลากลางคืน ประวัติการติดเชื้อที่กระจกตา ในอดีต (รวมถึงภาวะแทรกซ้อนหลังโรคเริมที่กระจกตา ) และภาวะซัลต์มันน์โนดูลาร์ดีเจนเนอเรชัน (Salzmann nodular degeneration) ก็มีส่วนเกี่ยวข้องกับการเกิด RCE 1,2,5)
การป้องกันการเกิดแผลถลอกที่กระจกตา ซ้ำ ควรใช้ยาขี้ผึ้งป้ายตาก่อนนอนและหยอดน้ำตาเทียม ทันทีหลังจากตื่นนอน วางขวดน้ำตาเทียม ไว้ข้างหมอน และสร้างนิสัยหยอดตาก่อนลืมตาเมื่อตื่นนอน ควรทำการรักษาเชิงป้องกันต่อเนื่องอย่างน้อย 3 เดือน ควรเป็น 6 เดือน หลังจากอาการกำเริบหายไป
Q
หากมีโรคกระจกตาเสื่อม จะต้องเป็น RCE ทุกคนหรือไม่?
A
ไม่ใช่ผู้ป่วยทุกรายที่เป็นโรคกระจกตา เสื่อมจะมี RCE โรคกระจกตา เสื่อมชนิดเยื่อฐานเยื่อบุผิว (EBMD ) มีความสัมพันธ์มากที่สุด แต่ก็พบเพียงประมาณ 19–29% ของผู้ป่วย RCE เท่านั้น ชนิดและความรุนแรงของโรคกระจกตา เสื่อม รวมถึงปัจจัยสิ่งแวดล้อม มีความเกี่ยวข้องในลักษณะซับซ้อน
การวินิจฉัย RCE อาศัยประวัติและการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด เป็นหลัก 2,5)
การซักประวัติ : ประวัติการบาดเจ็บ รูปแบบการเกิดเมื่อตื่นนอน ประวัติครอบครัวเป็นโรคกระจกตา เสื่อมมีความสำคัญ อาการปวดตา ซ้ำเมื่อตื่นนอนบ่งชี้โรคนี้อย่างชัดเจนการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด กระจกตา ด้วยการย้อมฟลูออเรสซีน ในระยะไม่มีอาการ ต้องไม่มองข้ามรอยโรคเล็กๆ เช่น ไมโครซีสต์หรือความขุ่นใต้ชั้นผิวกระจกตา การประเมินการกร่อน : บันทึกตำแหน่งและขนาดของการกร่อนอย่างเป็นกลางด้วยแผนที่กระจกตา หรือภาพถ่ายส่วนหน้าของดวงตาการตรวจความรู้สึกของกระจกตา : ตรวจความรู้สึกกระจกตา เพื่อการวินิจฉัยแยกโรคIVCM : ในรายที่ดื้อต่อการรักษาหรือผิดปกติ อาจมีประโยชน์ในการประเมินสารยึดเชื่อมต่อระหว่างเซลล์ 4)
ต้องระวังเพราะอาจถูกวินิจฉัยผิดเป็นโรคเริมที่กระจกตา ซึ่งเป็นโรคกระจกตา อักเสบข้างเดียวและเป็นซ้ำได้ง่าย 5)
โรคที่ต้องแยก จุดที่ใช้แยกโรค โรคเริมที่กระจกตา แผลเป็นรูปกิ่งไม้ ความรู้สึกกระจกตา ลดลง ข้างเดียว–เป็นซ้ำ โรคกระจกตาอักเสบจากเส้นประสาทเสื่อม ความรู้สึกกระจกตา ลดลงอย่างชัดเจน รอยขาดของชั้นผิวกระจกตา ที่รักษายาก โรคตาแห้ง ปริมาณน้ำตาลดลง, BUT สั้นลง กระจกตา เสื่อมแบบแถบความขุ่นแบบแถบบริเวณรอยเปิดเปลือกตา, การสะสมแคลเซียม ภาวะขาดสเต็มเซลล์บริเวณลิมบัส ผลตรวจที่ลิมบัส , การเปลี่ยนเป็นเยื่อบุตา ของกระจกตา กระจกตา เสื่อมแบบปุ่ม Salzmannรอยโรคยกตัวบนผิวกระจกตา
โรคอื่นๆ ที่ควรพิจารณาในการวินิจฉัยแยกโรค ได้แก่ แผลที่กระจกตา (จากแบคทีเรีย เชื้อรา เริม), สิ่งแปลกปลอมที่กระจกตา , กลุ่มอาการเปลือกตาหย่อน ยาน2)
สำหรับภาวะ dystrophy ของเยื่อชั้นฐานเยื่อบุผิวและ RCE การจัดการโดยการขูดเยื่อบุผิว (epithelial debridement) เป็นข้อบ่งชี้ที่เหมาะสม6)
การรักษา RCE จะดำเนินการเป็นขั้นตอน ในระยะเฉียบพลันจะส่งเสริมการหายของแผลถลอก หลังจากนั้นเป้าหมายหลักคือการป้องกันการกลับเป็นซ้ำ2,5,11)
การรักษาในระยะเฉียบพลัน
น้ำตาเทียม ・ยาขี้ผึ้งทาตา : สูตรพื้นฐานสำหรับเมื่อมีอาการกำเริบคือ การใช้น้ำตาหยอดโซเดียมไฮยาลูโรเนต 0.1% วันละ 4 ครั้ง ร่วมกับยาขี้ผึ้งทาตา ofloxacin (0.3%) ก่อนนอน
ผ้าปิดตา・ยาหยอดตาคลายกล้ามเนื้อปรับโฟกัส : ในระยะเฉียบพลัน ให้ใช้ยาหยอดตาคลายกล้ามเนื้อปรับโฟกัสร่วมกับผ้าปิดตาชั่วคราวเพื่อส่งเสริมการหายของผิวตา2)
ยาปฏิชีวนะ : สั่งจ่ายยาปฏิชีวนะชนิดทาเพื่อป้องกันการติดเชื้อในกรณีที่มีความบกพร่องของเยื่อบุกระจกตา
ยาระงับปวด : ลดอาการไม่สบายด้วยยาแก้อักเสบที่ไม่ใช่สเตียรอยด์ ชนิดรับประทาน (เช่น Loxoprofen 60 มก. รับประทานเมื่อจำเป็น)
การรักษาเพื่อป้องกันการกลับเป็นซ้ำ
ยาทาขี้ผึ้งทาตาก่อนนอน : ใช้ต่อเนื่องอย่างน้อย 3 เดือน ควรอย่างน้อย 6 เดือน หลังจากอาการกัดกร่อนหายแล้ว แนะนำให้หยอดน้ำตาเทียม ทันทีหลังจากตื่นนอน และวางขวดยาหยอดตาไว้ข้างหมอน
น้ำเกลือความเข้มข้นสูง : ใช้ยาหยอดตาหรือขี้ผึ้งโซเดียมคลอไรด์ 5% รายงานว่าการใช้ก่อนนอนมีประสิทธิภาพทั้งในระยะเฉียบพลันและเรื้อรัง2)
คอนแทคเลนส์รักษาโรค : สวมใส่ต่อเนื่องเพื่อทำให้เยื่อบุกระจกตา มีความคงตัว รายงานว่า 9 ใน 12 ราย (75%) ที่สวมใส่ต่อเนื่องเป็นเวลา 3 เดือนไม่พบการกลับเป็นซ้ำหลังติดตามประมาณ 1 ปี7)
การอุดรูน้ำตา : พิจารณาในกรณีที่มีภาวะตาแห้ง ร่วมด้วย เลือกการอุดชั่วคราวด้วยปลั๊กคอลลาเจน หรือการอุดถาวรด้วยปลั๊กซิลิโคน2)
เพิ่มเมื่อการรักษาแบบประคับประคองไม่ได้ผลเพียงพอ
Doxycycline : มีฤทธิ์ยับยั้ง matrix metalloproteinase-9 (MMP-9) รับประทาน 50 มก. วันละ 2 ครั้ง ประมาณ 2 เดือน ร่วมกับยาหยอดตาคอร์ติโคสเตียรอยด์ ชนิดทา (methylprednisolone 1%, prednisolone acetate 1% หรือ fluorometholone 0.1%) วันละ 3 ครั้ง นาน 2-3 สัปดาห์ รายงานของ Dursun และคณะพบว่าอาการปวดและความบกพร่องของเยื่อบุกระจกตา ดีขึ้นภายใน 2-10 วันหลังจากเริ่มการรักษา และไม่พบการกลับเป็นซ้ำระหว่างการติดตามเฉลี่ย 21.9 เดือน8) Cyclosporine ชนิดทา 0.05% : รายงานผู้ป่วยจำนวนน้อยพบว่าจำนวนครั้งของการกลับเป็นซ้ำลดลง2) การหยอดซีรั่มตนเอง : ถือเป็นทางเลือกการรักษาลำดับที่สองสำหรับผู้ป่วยที่ตอบสนองต่อสารหล่อลื่นและที่ปิดตาไม่เพียงพอ2)
บ่งชี้ในผู้ป่วยดื้อยาที่ไม่ตอบสนองต่อการรักษาแบบประคับประคอง
ทางเลือกการรักษาด้วยการผ่าตัด
การขจัดเยื่อบุผิว (epithelial debridement) : กำจัดเยื่อบุผิวที่ยึดเกาะไม่ดีออกด้วยสำลีพันก้านหรือฟองน้ำเซลลูโลส เพื่อเผยให้เห็นพื้นผิวเรียบของชั้น Bowman หลังจากนั้น ใส่คอนแทคเลนส์ชนิดนิ่มเพื่อการรักษาร่วมกับยาปฏิชีวนะเฉพาะที่6)
การเจาะชั้นสโตรมาส่วนหน้า (anterior stromal puncture - ASP ) : ใช้เข็มฉีดยาเบอร์ 25G ภายใต้กล้องจุลทรรศน์ชนิด slit lamp เจาะชั้นสโตรมาส่วนหลังการขจัดเยื่อบุผิว งอปลายเข็มเล็กน้อยเพื่อป้องกันการทะลุ ตำแหน่งเจาะจะทิ้งรอยขุ่นแบบจุด จึงต้องหลีกเลี่ยงบริเวณรูม่านตา ในการศึกษาย้อนหลังของ Zauberman และคณะ (ผู้ป่วย 30 ราย 35 ตา) พบว่า 62.9% ของตาหายจากอาการหลังการรักษาครั้งเดียว และ 37.1% มีอาการของ corneal erosion ที่รุนแรงน้อยลง9)
การขัดด้วยหัวเพชร (diamond burr polishing) : หลังขจัดเยื่อบุผิวแล้ว ใช้หัวเพชรขัดเยื่อ Bowman เพื่อเพิ่มการยึดเกาะของเยื่อบุผิว หลังทำหัตถการ ให้ใส่คอนแทคเลนส์เพื่อการรักษาเป็นเวลา 4-5 วัน2)
PTK (การตัดต่อกระจกตา เพื่อการรักษา)กระจกตา อย่างสม่ำเสมอที่ความลึก 5-7 μm รายงานของ O’Brart และคณะพบว่า 13 ใน 17 ตาไม่พบการกลับเป็นซ้ำ ณ การตรวจครั้งสุดท้าย10) อาจทำให้เกิดภาวะสายตายาว และสถานพยาบาลที่สามารถทำได้ก็มีจำกัด
สำหรับการเจาะชั้นสโตรมาส่วนหน้า มีรายงานวิธีการเจาะแบบไม่สัมผัสโดยใช้เลเซอร์ Nd:YAG (พัลส์ 0.4-0.5 mJ) เช่นกัน2) เนื่องจากตำแหน่งที่เจาะอาจเกิดแผลเป็น ดังนั้นไม่ว่าจะใช้วิธีใด ควรหลีกเลี่ยงการทำในบริเวณรูม่านตา
Q
Anterior stromal puncture คือการรักษาแบบใด?
A
เป็นการรักษาโดยใช้เข็มฉีดยาขนาด 25 เกจเจาะขนาดเล็กลงในชั้นตื้นของเนื้อกระจกตา บริเวณที่เยื่อบุผิวขาดหายไป สามารถทำได้ภายใต้กล้องจุลทรรศน์ชนิดกรีดหลังจากหยอดยาชาเฉพาะที่ การเจาะจะกระตุ้นให้เกิดปฏิกิริยาพังผืดชนิดถุงน้ำและการสมานแผล ซึ่งช่วยเสริมสร้างการยึดเกาะระหว่างเยื่อบุผิวและเนื้อกระจกตา การรักษาเพียงครั้งเดียวได้ผลประมาณ 63% แต่ควรหลีกเลี่ยงการทำในบริเวณรูม่านตา เพราะอาจทำให้เกิดจุดขุ่นที่ตำแหน่งที่เจาะได้
Q
จำเป็นต้องรักษาเชิงป้องกันต่อไปนานเท่าใด?
A
ให้ใช้ยาขี้ผึ้งป้ายตาก่อนนอนและน้ำตาเทียม ทันทีหลังจากตื่นนอนต่อไปอีกอย่างน้อย 3 เดือน ควรอย่างน้อย 6 เดือน หลังจากอาการกัดกร่อนหายไป ในบางกรณีอาการกัดกร่อนอาจเกิดขึ้นอีกหลังจากผ่านไปมากกว่า 1 ปี ดังนั้นการรักษาอย่างต่อเนื่องเป็นระยะเวลาที่เพียงพอจึงมีความสำคัญ
มีการทบทวนของ Cochrane ปี 2018 เกี่ยวกับการจัดการ RCE แต่การทดลองแบบสุ่มที่มีกลุ่มควบคุม 10 รายการ (รวม 505 ราย) ที่รวมอยู่มีข้อจำกัดด้านขนาดและคุณภาพ และไม่เพียงพอที่จะกำหนดขั้นตอนการรักษาที่ชัดเจน11) ในทางปฏิบัติทางคลินิก แนวทางทั่วไปคือเริ่มจากการรักษาแบบอนุรักษ์นิยมเป็นขั้นตอน และพิจารณาการผ่าตัดในกรณีที่รักษายาก
เยื่อบุผิวกระจกตา ปกติยึดติดกับเยื่อฐานผ่านเฮมิเดสโมโซมของเซลล์ฐาน1,2) เยื่อฐานประกอบด้วยคอลลาเจนชนิด IV และลามินินเป็นหลัก และเชื่อมต่อกับชั้นโบว์แมน และเนื้อกระจกตา ที่อยู่ข้างใต้ด้วยไฟบริลยึดเหนี่ยว (คอลลาเจนชนิด VII) ปฏิสัมพันธ์ระหว่างเซลล์และระหว่างเซลล์กับเมทริกซ์ผ่านระบบไฟโบรเนกติน-อินทิกรินมีบทบาทสำคัญในการรักษาโครงสร้างการยึดเกาะ
ใน RCE การยึดเกาะของเยื่อบุผิวกับเนื้อกระจกตา ชั้นล่างหลังการบาดเจ็บครั้งแรกจะไม่สมบูรณ์และไม่เสถียร1) ทางพยาธิวิทยาพบการแตกและขาดของเยื่อฐาน รวมถึงการลดลงของเฮมิเดสโมโซมซึ่งเป็นกลไกการยึดเกาะของเซลล์ฐาน
หลังการบาดเจ็บ RCE เกิดขึ้นเมื่อการสร้างโครงสร้างการยึดเกาะตามปกติถูกขัดขวางด้วยสาเหตุบางประการ การบาดเจ็บในแนวสัมผัสจากกระดาษหรือเล็บไม่เพียงทำให้เยื่อบุผิวเสียหาย แต่ยังทำลายกลไกการยึดเกาะใกล้ชั้น Bowman และเส้นใยยึดเกาะ (anchoring fibrils) ไม่สามารถสร้างใหม่ได้อย่างเพียงพอในกระบวนการสมานแผล5) ในทางตรงกันข้าม ใน RCE ที่เกิดจาก corneal dystrophy ความผิดปกติทางพันธุกรรมของโปรตีนองค์ประกอบทำให้โครงสร้างการยึดเกาะอ่อนแอลงตั้งแต่แรก
การสังเกตด้วย IVCM ใน RCE ชนิด post-traumatic เผยให้เห็นรายละเอียดของความบกพร่องของ adhesion complex การสะสมภายในเซลล์เยื่อบุผิวชั้นฐาน (basal epithelial cells) รอยพับระดับจุลภาคใต้เยื่อบุผิว (subepithelial microfolds) ความเสียหายของเส้นประสาทใต้เยื่อบุผิว เยื่อฐานที่ผิดปกติ และการเปลี่ยนแปลงรูปร่างของเนื้อเยื่อส่วนหน้า (anterior stroma)4) ผลการค้นพบเหล่านี้สะท้อนให้เห็นความผิดปกติระดับจุลภาคที่ซับซ้อนซึ่งเกี่ยวข้องกับเยื่อฐาน ชั้น Bowman และเนื้อเยื่อส่วนหน้า ไม่ใช่เพียงการหลุดลอกของเยื่อบุผิวเท่านั้น
ในผู้ป่วยที่มีภาวะ meibomian gland dysfunction (MGD ), ocular rosacea และ recurrent erosion พบว่าระดับของ toxic free fatty acids, interleukin-1 (IL-1) และ matrix metalloproteinase-9 (MMP-9) สูงขึ้น2) โมเลกุลเหล่านี้จะสลาย adhesion complex และยับยั้งการสร้างเยื่อฐาน
ทั้ง doxycycline และ topical steroid ลดปริมาณและกิจกรรมของ MMP-9 ในการเพาะเลี้ยง corneal epithelium ของมนุษย์ การยับยั้ง MMP-9 ช่วยลดการสลาย collagen และ hemidesmosome ซึ่งเชื่อว่ามีส่วนช่วยให้กลไกการยึดเกาะของเยื่อบุผิวมีความเสถียรมากขึ้น8)
การสมานแผลของ corneal epithelium ดำเนินไปใน 3 ขั้นตอนดังนี้2) :
การเคลื่อนที่ (Migration) : เซลล์เยื่อบุผิวที่เหลืออยู่บริเวณข้างเคียงเคลื่อนที่เข้าสู่บริเวณที่ขาดการเพิ่มจำนวน (Proliferation) : เซลล์ที่เคลื่อนที่มาแบ่งตัวและเพิ่มจำนวนเพื่อเติมเต็มบริเวณที่ขาดการเปลี่ยนสภาพ (Differentiation) : การเปลี่ยนสภาพเป็นโครงสร้างเยื่อบุผิวปกติเสร็จสมบูรณ์ และโครงสร้างการยึดเกาะถูกสร้างขึ้นใหม่
ใน RCE การสร้างโครงสร้างการยึดเกาะในขั้นตอนที่ 3 ไม่สมบูรณ์ ทำให้เยื่อบุผิวหลุดลอกได้ง่ายอย่างต่อเนื่อง
ในระหว่างการนอนหลับตอนกลางคืน การหลับตาทำให้การผลิตน้ำตาลดลง เยื่อบุกระจกตา และเยื่อบุตา ส่วนเปลือกตาจะแนบชิดกัน ส่วนของเยื่อบุที่มีการยึดเกาะหลวมจะหลุดลอกได้ง่ายจากแรงเครียดเชิงกลเมื่อลืมตาตื่นนอน ตามกลไกนี้ อาการของ RCE จะเกิดขึ้นในช่วงเช้าตรู่เมื่อตื่นนอน2,5)
โดยพื้นฐานแล้ว RCE เป็นโรคที่มีแนวโน้มในการหายเองได้สูง2) อย่างไรก็ตาม การประเมินว่าหายดีแล้วจำเป็นต้องมีระยะเวลาที่ไม่มีอาการกำเริบอย่างน้อย 3 เดือน และควรเป็น 6 เดือน ในบางกรณี อาการเยื่อบุหลุดลอกอาจกลับเป็นซ้ำได้หลังจากผ่านไปมากกว่า 1 ปี ดังนั้นจึงสำคัญที่จะต้องอธิบายให้ผู้ป่วยทราบซ้ำๆ เกี่ยวกับความเสี่ยงในการกลับเป็นซ้ำ
มีบางกรณีที่อาการกำเริบทันทีเมื่อหยุดการรักษา โดยเฉพาะเมื่อสาเหตุมาจากการบาดเจ็บ การสร้างโครงสร้างการยึดเกาะใหม่ทั้งหมดอาจใช้เวลาหลายเดือนถึงครึ่งปี ดังนั้นจึงจำเป็นต้องสร้างแรงจูงใจให้ผู้ป่วยใช้ยาหยอดตาป้องกันต่อไปแม้อาการจะหายไปแล้ว การแจ้งให้ผู้ป่วยทราบตั้งแต่ครั้งแรกที่มาตรวจเกี่ยวกับแนวทางการรักษาระยะยาวจะช่วยป้องกันการกลับเป็นซ้ำ โดยป้องกันไม่ให้ผู้ป่วยหยุดยาเองเมื่อคิดว่า “หายแล้ว”
ภาวะแทรกซ้อน ได้แก่ กระจกตา ขุ่นและเกิดแผลเป็น กระจกตา อักเสบติดเชื้อจากการใช้คอนแทคเลนส์รักษาหรือการใช้สเตียรอยด์ เป็นเวลานาน และการมองเห็น ลดลง2) การพยากรณ์โรคดีมากหากได้รับการรักษาที่เหมาะสมและการวินิจฉัยที่รวดเร็ว ดังนั้นจึงควรให้ความรู้แก่ผู้ป่วยที่มีปัจจัยเสี่ยงให้ไปพบแพทย์ทันทีเมื่อมีอาการ
Ramamurthi S, Rahman MQ, Dutton GN, Ramaesh K. Pathogenesis, clinical features and management of recurrent corneal erosions. Eye (Lond). 2006;20(6):635-644. PMID: 16021185.
Miller DD, Hasan SA, Simmons NL, Stewart MW. Recurrent corneal erosion: a comprehensive review. Clin Ophthalmol. 2019;13:325-335. PMID: 30809089.
Hykin PG, Foss AE, Pavesio C, Dart JK. The natural history and management of recurrent corneal erosion: a prospective randomised trial. Eye (Lond). 1994;8(Pt 1):35-40. PMID: 8013716.
髙橋紀久也, 和久田真紀子, 近間泰一郎, 西田輝夫. レーザー生体共焦点顕微鏡で観察した外傷性再発性角膜びらんの角膜所見. 臨床眼科. 2006;60(6):983-988. doi:10.11477/mf.1410101665.
川本晃司, 西田輝夫. 再発性角膜上皮びらん. 臨床眼科. 2004;58(2):134-136. doi:10.11477/mf.1410101028.
American Academy of Ophthalmology Cornea/External Disease PPP Panel. Corneal Edema and Opacification Preferred Practice Pattern. Ophthalmology. 2019;126(1):P216-P285.
Fraunfelder FW, Cabezas M. Treatment of recurrent corneal erosion by extended-wear bandage contact lens. Cornea. 2011;30(2):164-166. PMID: 20847650.
Dursun D, Kim MC, Solomon A, Pflugfelder SC. Treatment of recalcitrant recurrent corneal erosions with inhibitors of matrix metalloproteinase-9, doxycycline and corticosteroids. Am J Ophthalmol. 2001;132(1):8-13. PMID: 11438047.
Zauberman NA, Artornsombudh P, Elbaz U, Goldich Y, Rootman DS, Chan CC. Anterior stromal puncture for the treatment of recurrent corneal erosion syndrome: patient clinical features and outcomes. Am J Ophthalmol. 2014;157(2):273-279.e1. PMID: 24439438.
O’Brart DP, Muir MG, Marshall J. Phototherapeutic keratectomy for recurrent corneal erosions. Eye (Lond). 1994;8(Pt 4):378-383. PMID: 7821455.
Watson SL, Leung V. Interventions for recurrent corneal erosions. Cochrane Database Syst Rev. 2018;7(7):CD001861. PMID: 29985545.