FES

폐쇄성 수면 무호흡 증후군의 안과적 징후
한눈에 보는 포인트
섹션 제목: “한눈에 보는 포인트”1. 폐쇄성 수면 무호흡 증후군의 안과적 징후
섹션 제목: “1. 폐쇄성 수면 무호흡 증후군의 안과적 징후”폐쇄성 수면 무호흡 증후군(OSA)은 수면 중 상기도가 반복적으로 부분적 또는 완전히 폐쇄되는 흔한 수면 장애입니다. 폐쇄로 인해 저산소혈증과 재산소화 주기가 반복되어 전신에 다양한 영향을 미칩니다.
**무호흡-저호흡 지수(AHI)**는 수면 1시간당 무호흡 및 저호흡 사건의 수를 의미합니다. AHI >5이면서 주간 졸림, 피로, 인지 기능 장애를 동반한 상태를 OSA로 정의합니다. 무호흡은 10초 이상의 완전한 기류 정지, 저호흡은 저산소혈증 또는 각성을 동반한 상대적 기류 감소를 말합니다.
유병률은 남성 37%, 여성 25%로 알려져 있지만, 미국 코호트에서는 남성 1731%, 여성 6.59%로 보고되었습니다. 65세 이상에서는 유병률이 2~3배 증가합니다. 소아에서는 편도 및 아데노이드 비대를 동반한 경우에 흔하며, 아프리카계 미국인에서 더 높은 경향이 있습니다.
OSA는 안과 질환의 독립적 위험 인자로 인식되며, 여섯 가지 질환(눈꺼풀 이완 증후군, 녹내장, 비동맥염성 전방 허혈성 시신경병증, 유두부종, 원추각막, 중심성 장액성 맥락망막병증)과의 연관성이 보고되었습니다(Huon 2016 [PMID 27230013], Bulloch 2024 [PMID 37227479]). OSA 환자 진료에 참여하는 안과 의사는 이러한 합병증을 염두에 두어야 합니다.
OSA와 관련된 주요 안과 합병증은 여섯 가지입니다: 눈꺼풀 이완 증후군, 녹내장, 비동맥염성 전방 허혈성 시신경병증(NAION), 유두부종, 원추각막, 중심성 장액성 맥락망막병증입니다. 간헐적 저산소증, 교감신경 과잉 자극, 산화 스트레스가 공통된 병태생리 기전으로 관여합니다.
2. 주요 증상 및 임상 소견
섹션 제목: “2. 주요 증상 및 임상 소견”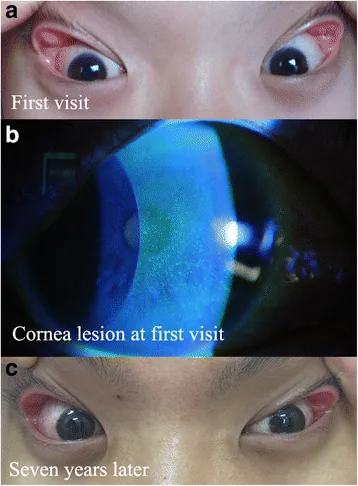
자각 증상(OSA의 전신 증상)
섹션 제목: “자각 증상(OSA의 전신 증상)”OSA의 증상은 잠행성으로 시작되어 진료까지 수년이 경과하는 경우가 많습니다. 체중 증가, 노화, 폐경으로 악화됩니다.
주간 증상:
- 과다수면: 일상생활에 지장을 초래할 정도의 졸음
- 기상 시 두통: 아침에 발생하는 두통
- 구갈 및 과민감: 수면 분절화에 따른 증상
- 건망증 및 우울감: 인지 기능과 기분에 미치는 영향
야간 증상:
- 코골이: 상기도 협착에 따른 진동음
- 질식감, 헐떡임, 코를 골는 소리: 기도 폐쇄 시 각성 반응
- 불면증 및 야간뇨: 수면 분절화로 인함
임상 소견(안과적 징후)
섹션 제목: “임상 소견(안과적 징후)”OSA와 관련된 안과적 합병증은 다음과 같습니다.
비동맥염성 전방 허혈성 시신경병증
비동맥염성 전방 허혈성 시신경병증: 갑작스러운 무통성 단안 시력 저하, 시신경 유두 부종, RAPD(상대적 구심성 동공 장애)를 나타냅니다.
연관 강도: OSA 환자는 비동맥염성 전방 허혈성 시신경병증 발병률이 16% 더 높습니다. 비동맥염성 전방 허혈성 시신경병증 환자의 7189%에서 OSA가 동반됩니다. OSA는 비동맥염성 전방 허혈성 시신경병증 위험을 1.73.8배 증가시킵니다(Farahvash 2020 [PMID 32753994]).
반대안 위험: OSA가 동반된 경우 반대안에서 비동맥염성 전방 허혈성 시신경병증 발병 위험도 증가합니다.
녹내장 및 유두 부종
각막 및 망막
영향을 받는 눈은 환자가 평소에 아래로 향하고 자는 쪽과 일치하는 경향이 있습니다. 옆으로 누운 자세에서 아래쪽 눈꺼풀이 베개나 침구에 눌려 기계적 자극이 가해져 그 쪽의 눈 표면 증상이 우세하게 나타나는 것으로 생각됩니다.
3. 원인 및 위험 요인
섹션 제목: “3. 원인 및 위험 요인”OSA의 위험 인자
섹션 제목: “OSA의 위험 인자”OSA 발병과 관련된 주요 위험 인자는 다음과 같습니다.
- 비만: 가장 중요한 위험 인자입니다. 체중이 10% 증가하면 OSA 발병 위험이 6배 상승합니다.
- 남성: 남성은 여성보다 유병률이 높습니다.
- 고령: 65세 이상에서 유병률이 2~3배 증가합니다.
- 해부학적 요인: 편도·혀 비대, 하악 후퇴증, 설골의 하방 변위.
- 인두 주변 지방 축적: 폐용량 감소 → 인두 허탈성 증가
- 소아: 편도 및 아데노이드 비대를 동반한 경우에 흔함
- 인종: 아프리카계 미국인에서 더 흔함
전신 관련 질환
섹션 제목: “전신 관련 질환”OSA는 다음과 같은 전신 질환과도 관련이 있습니다: 고혈압, 대사 증후군, 당뇨병, 심부전, 관상동맥 질환, 부정맥, 뇌졸중, 폐고혈압, 신경인지 장애, 기분 장애.
4. 진단 및 검사 방법
섹션 제목: “4. 진단 및 검사 방법”OSA의 진단 기준
섹션 제목: “OSA의 진단 기준”다음 A~C를 사용하여 진단합니다. A 또는 B와 C를 충족하면 확진합니다. 증상과 관계없이 AHI ≥15/시간인 경우에도 확진합니다.
- A: 다른 요인으로 설명할 수 없는 주간 과도한 졸림
- B: 수면 중 질식 또는 헐떡임, 반복적인 각성, 숙면 부족, 주간 피로, 집중력 저하 중 2개 이상
- C: 수면 1시간당 5회 이상의 폐쇄성 호흡 사건
중증도 분류
섹션 제목: “중증도 분류”AHI에 기반한 중증도 분류는 다음과 같습니다.
| 중증도 | AHI(회/시간) |
|---|---|
| 경증 | 5~14 |
| 중등증 | 15~29 |
| 중증 | ≥30 |
선별 도구
섹션 제목: “선별 도구”- STOP-Bang 설문지(SBQ): 8개 항목: 코골이, 피로, 관찰된 무호흡, 고혈압, BMI, 나이, 목둘레, 성별
- Epworth 졸음 척도(ESS): 주간 졸음의 정량적 평가. FES 환자에서 점수 >10인 경우 야간 PSG 적응증
- 베를린 설문지: 3개 범주로 평가: 코골이, 주간 졸음, 고혈압, 비만
야간수면다원검사(PSG)가 표준 검사법입니다. 휴대용 간이 수면 검사 기기도 있지만, 최종 확진에는 PSG가 권장됩니다.
안과 의사의 선별 검사 역할
섹션 제목: “안과 의사의 선별 검사 역할”- FES 환자에게 야간 PSG 권장
- OSA 환자의 포괄적인 안과 검진 시 FES 적극 선별
- 눈꺼풀의 용이한 뒤집힘 여부를 임상적으로 확인하는 것이 FES 진단의 핵심
- 비동맥염성 전방허혈시신경병증 환자의 문진 시 혈관장애 위험인자, 수술력, 흡연, 약물력(PDE5 억제제 등), OSA 증상, 거대세포동맥염 증상을 확인합니다.
5. 표준 치료법
섹션 제목: “5. 표준 치료법”OSA 자체의 치료
섹션 제목: “OSA 자체의 치료”OSA 치료는 안과 합병증의 근본적인 관리로 이어집니다.
- 체중 감량: 가장 기본적인 관리. 체중 감소로 AHI가 개선됩니다.
- CPAP(지속적 양압 호흡) 요법: 수면 중 기도 허탈을 방지합니다. OSA의 일차 치료로, 증상 및 합병증 감소에 효과적입니다.
- 구강 내 장치(마우스피스): 경증 OSA 또는 CPAP 불내성 환자 대상. 하악 전진 또는 혀 고정으로 기도를 확장합니다.
- 수술 요법: 두개안면 이상이나 명확한 폐쇄 병변이 있는 경우 적응됩니다.
- 설하신경 전기 자극 요법(HSN): 내과적 치료에 반응하지 않는 환자 대상. AHI 및 ESS 점수 감소, 각성 수준 개선이 보고되었습니다.
- 측와위 수면: 체위 변경을 통한 보존적 치료.
FES 치료
섹션 제목: “FES 치료”보존적 치료
섹션 제목: “보존적 치료”- 안과적 관리: 인공눈물 및 안연고 점안
- 눈꺼풀 테이핑/아이실드: 수면 중 눈꺼풀 뒤집힘 방지
- 측와위 및 복와위 회피: 환측을 아래로 두고 자지 않도록 지도
- 항염증 점안액: 안구 표면 염증이 심한 경우 단기간만 사용
- CPAP 요법: McNab의 보고에 따르면 CPAP 시작으로 유두상 결막염이 소실되고 안검 이완이 정상화되었다. 중등도~중증 OSA 환자에서 CPAP 18개월 사용 후 FES 등급, OSDI 점수(안구건조증 증상), 눈물 기능 검사(TBUT, Schirmer I), 각막 플루오레세인 염색에서 통계적으로 유의한 개선이 보고되었다.
수술적 치료
섹션 제목: “수술적 치료”보존 요법 및 CPAP 불응성 증례에 적용한다.
- 외측 안검판 고정술(LTS): 70예에서 91%의 증상 개선, 97.5%의 장기 안정성이 보고되었다.
- 전층 쐐기 절제술(FTWE): FTWE는 LTS에 비해 재발률이 높은 경향이 있다.
- Moorfields 안과 병원의 장기 연구(71예)에서는 재발률이 25.6~60.6%였으며, 내측 및 외측 안각 성형술과 LTS가 FTWE보다 우수한 생존 결과를 보였다.
비동맥염성 전방 허혈성 시신경병증의 예방적 관리
섹션 제목: “비동맥염성 전방 허혈성 시신경병증의 예방적 관리”- 수정 가능한 위험 인자(고혈압, 당뇨병, 고지혈증, OSAS)를 확인하고 관리합니다
- 금연, 체중 감량, 운동을 권장합니다
- 야간 혈압약을 취침 전에 복용하지 않도록 합니다(야간 저혈압이 비동맥염성 전방 허혈성 시신경병증의 소인이 됩니다)
- 환측으로 눕지 않도록 지도합니다
- 안압이 경계치 또는 높은 경우 안압 하강 치료를 고려합니다
- PDE5 억제제 사용 여부 확인 (비동맥염성 전방 허혈성 시신경병증 위험과 관련)
- 유리체내 주사는 신중히 시행 (급격한 안압 상승이 ONH 순환 장애를 유발하여 반대안 비동맥염성 전방 허혈성 시신경병증 발병 위험을 높일 수 있음)
CPAP는 FES에 효과가 있는 것으로 나타났으며, 장기간 사용(18개월 이상) 시 FES 등급, 안구건조증 증상 및 눈물 기능 검사의 개선이 보고되었습니다. 그러나 치료 초기에는 안구건조증 증상이 일시적으로 악화될 수 있으므로 1년 이상 지속하는 것이 권장됩니다. 비동맥염성 전방 허혈성 시신경병증에 대한 위험 감소 효과는 현재 확립되지 않았습니다.
6. 병태생리학 및 상세 발병 기전
섹션 제목: “6. 병태생리학 및 상세 발병 기전”OSA의 상기도 폐쇄 메커니즘
섹션 제목: “OSA의 상기도 폐쇄 메커니즘”OSA의 폐쇄는 해부학적 요인과 신경근육 요인의 상호작용으로 발생합니다.
- 해부학적 요인: 편도 및 혀 비대, 하악 후퇴증, 설골의 하방 변위
- 신경근육 요인: 수면 중 인두 확장근 활동 감소
- 비만의 영향: 인두 주변 지방 축적 → 폐용적 감소 → 인두 허탈성 증가
전신적으로는 산소포화도 변화가 교감신경계를 활성화하여 혈압 상승, 인슐린 저항성, 부정맥, 혈관내피 기능 장애, 전신 염증 지표 상승 및 혈소판 응집 촉진을 초래합니다.
안과 합병증의 주요 기전
섹션 제목: “안과 합병증의 주요 기전”OSA가 안과 합병증을 유발하는 주요 경로는 다음과 같은 네 가지입니다.
- 간헐적 저산소증: 반복적인 산소포화도 저하와 재산소화가 조직 손상을 유발합니다.
- 교감신경 과잉 자극: 안압 상승 및 시신경 혈류에 미치는 영향
- 산화 스트레스: 재산소화 시 자유라디칼 생성으로 인한 혈관 내피 손상
- 엔도텔린-1(ET-1)의 유해 작용: 강력한 혈관 수축 작용을 가진 펩타이드의 과잉 생성
FES의 병태생리
섹션 제목: “FES의 병태생리”FES 발병 기전에 대한 여러 가설이 있습니다.
기계적 이론: 옆으로 누운 자세로 수면 중 눈꺼풀이 뒤집혀 베개나 침구와 안구 표면이 직접 접촉합니다. 깨어날 때 증상이 가장 심하다는 점이 이 이론을 뒷받침합니다.
국소 허혈-재관류 이론(Culbertson & Tseng): 측와위 또는 복와위에서의 안검 압박 허혈과 OSA로 인한 전신 간헐적 저산소증, 체위 변경 또는 각성 시 재관류로 인한 산화 스트레스 및 자유 라디칼 손상, 결합 조직 변성, 안검 이완의 기전이 제안되었습니다.
고렙틴혈증과 기질 금속단백분해효소(MMPs): OSA 중증도와 상관관계가 있는 고렙틴혈증은 용량 의존적으로 MMP-9 발현을 조절합니다. MMP-7 및 MMP-9의 증가는 검판 세포외 기질의 변성에 관여합니다. 조직학적으로 검판의 엘라스틴 함량 감소와 콜라겐 변성이 관찰됩니다.
비동맥염성 전방 허혈성 시신경병증의 병태생리
섹션 제목: “비동맥염성 전방 허혈성 시신경병증의 병태생리”비동맥염성 전방 허혈성 시신경병증은 다음 세 가지 기전이 동시에 작용하는 것으로 생각됩니다.
- 일과성 저산소증: 무호흡 에피소드로 인한 시신경 유두(ONH)의 허혈
- 혈류 자동조절 장애: ONH 혈류의 자동조절 능력 저하
- 두개내압 상승: 무호흡 에피소드 중 ICP 상승 → 시신경유두 수준에서 관류압 감소
녹내장과 CSCR의 병태생리
섹션 제목: “녹내장과 CSCR의 병태생리”녹내장: 혈관 요인(저산소증 후 재관류 시 산화 스트레스)과 기계적 요인(교감신경 긴장 항진으로 인한 야간 안압 상승)이 모두 관여합니다.
CSCR: 산화 스트레스 증가로 인한 혈관내피 손상 및 혈관수축이 맥락막 순환 장애를 초래합니다. 비만이 공통 위험 인자로 관여할 가능성이 있습니다.
7. 최신 연구와 향후 전망(연구 단계 보고)
섹션 제목: “7. 최신 연구와 향후 전망(연구 단계 보고)”설하신경 전기자극 치료(HSN)
섹션 제목: “설하신경 전기자극 치료(HSN)”약물 치료에 반응하지 않는 환자를 위한 새로운 선택지로 연구가 진행 중입니다.
현재 보고에 따르면 HSN 치료는 AHI 및 ESS 점수 감소, 각성 수준 개선, 입면 후 각성 시간 단축을 보여줍니다. CPAP에 불내성인 중등도~중증 OSA 환자에 대한 적응이 검토되고 있습니다.
OSA 수술과 FES의 관계
섹션 제목: “OSA 수술과 FES의 관계”Bayir 등은 경증~중등도 OSA 환자에서 전구개성형술을 시행한 후, 수술 3개월 후 FES 유병률과 등급이 유의하게 감소하고 산소탈포화지수도 개선되었다고 보고했습니다. 이는 OSA 자체의 외과적 치료가 FES를 개선할 수 있음을 시사하는 소견입니다.
CPAP과 비동맥염성 전방허혈성시신경병증 발병 위험
섹션 제목: “CPAP과 비동맥염성 전방허혈성시신경병증 발병 위험”CPAP 치료가 비동맥염성 전방허혈성시신경병증의 첫 발병 또는 반대쪽 눈 발병 위험을 감소시키는지는 현재 확립되지 않았습니다. OSA 관리와 비동맥염성 전방허혈성시신경병증 예방 간의 관계에 대해서는 추가적인 증거 축적이 필요합니다.
시신경초감압술
섹션 제목: “시신경초감압술”Sergott 등(1989)은 “진행성” 비동맥염성 전방허혈성시신경병증 사례에서 시신경 주변 조직에 슬릿이나 창을 만들어 뇌척수액을 배출하고 구획증후군을 해소하는 시신경초감압술이 시력 개선 가능성을 제공한다고 보고했습니다. 그러나 이 시술은 표준 치료로 확립되지 않았으며 연구 단계의 소견입니다.
8. 참고문헌
섹션 제목: “8. 참고문헌”本記事は以下の文献を参考に作成した(いずれもPubMed/PMCで実在を確認済み)。
- Farahvash A, Micieli JA. Neuro-Ophthalmological Manifestations of Obstructive Sleep Apnea: Current Perspectives. Eye Brain. 2020;12:61-71. doi:10.2147/EB.S247121. PMID: 32753994; PMCID: PMC7353992.
- Bulloch G, Seth I, Zhu Z, Sukumar S, McNab A. Ocular manifestations of obstructive sleep apnea: a systematic review and meta-analysis. Graefes Arch Clin Exp Ophthalmol. 2024;262(1):19-32. doi:10.1007/s00417-023-06103-3. PMID: 37227479; PMCID: PMC10806133.
- Huon LK, Liu SY, Camacho M, Guilleminault C. The association between ophthalmologic diseases and obstructive sleep apnea: a systematic review and meta-analysis. Sleep Breath. 2016;20(4):1145-1154. doi:10.1007/s11325-016-1358-4. PMID: 27230013.
- Cheong AJY, Ho OTW, Wang SKX, et al. Association between obstructive sleep apnea and floppy eyelid syndrome: A systematic review and meta-analysis. Surv Ophthalmol. 2023;68(2):257-264. doi:10.1016/j.survophthal.2022.11.006. PMID: 36427560.
- Cristescu Teodor R, Mihaltan FD. Eyelid laxity and sleep apnea syndrome: a review. Rom J Ophthalmol. 2019;63(1):2-9. PMID: 31198891; PMCID: PMC6531778.
- Pellegrini M, Bernabei F, Friehmann A, Giannaccare G. Obstructive Sleep Apnea and Keratoconus: A Systematic Review and Meta-analysis. Optom Vis Sci. 2020;97(1):9-14. doi:10.1097/OPX.0000000000001467. PMID: 31895272.
- Thurtell MJ, Trotti LM, Bixler EO, et al. Obstructive sleep apnea in idiopathic intracranial hypertension: comparison with matched population data. J Neurol. 2013;260(7):1748-1751. doi:10.1007/s00415-013-6858-6. PMID: 23412355; PMCID: PMC3707935.
