ภาวะหยุดหายใจขณะหลับจากการอุดกั้น (OSA) เป็นปัจจัยเสี่ยงที่ซ่อนเร้นของโรคทางตา
ภาวะแทรกซ้อนทางตาที่เกี่ยวข้องหลักมี 6 โรค ได้แก่ กลุ่มอาการหนังตาหย่อน (FES ) ต้อหิน โรคเส้นประสาทตา ขาดเลือดส่วนหน้าชนิดไม่เกิดจากหลอดเลือดแดงอักเสบ (NAION ) ภาวะหัวนมประสาทตาบวม โรคกระจกตา รูปกรวย และโรคจอประสาทตา ชั้นกลางอักเสบชนิดมีน้ำใต้จอตา (CSC R)
ผู้ป่วย FES ร้อยละ 96 มี OSA ร่วมด้วย และ FES อาจเป็นตัวบ่งชี้ความรุนแรงของ OSA
ผู้ป่วย OSA มีโอกาสเกิด NAION สูงขึ้นประมาณร้อยละ 16 และผู้ป่วย NAION ร้อยละ 71–89 มี OSA ร่วมด้วย
การรักษาด้วย CPAP เป็นหลักสำคัญของการรักษา OSA และยังช่วยให้ระดับ FES และอาการตาแห้ง ดีขึ้น
การตรวจวินิจฉัยมาตรฐานทองคำคือการตรวจการนอนหลับแบบครบวงจร (PSG)
เมื่อจักษุแพทย์พบ FES สิ่งสำคัญคือต้องแนะนำให้ตรวจ OSA อย่างละเอียด (PSG)
กลุ่มอาการหยุดหายใจขณะหลับจากการอุดกั้น (obstructive sleep apnea; OSA) เป็นโรคการนอนหลับที่พบบ่อย โดยทางเดินหายใจส่วนบนเกิดการอุดกั้นซ้ำๆ บางส่วนหรือทั้งหมดระหว่างการนอนหลับ การอุดกั้นทำให้เกิดวงจรของภาวะออกซิเจนในเลือดต่ำและการได้รับออกซิเจนกลับคืนซ้ำๆ ส่งผลกระทบต่อระบบต่างๆ ของร่างกายอย่างกว้างขวาง
ดัชนีภาวะหยุดหายใจขณะหลับ-หายใจแผ่ว (AHI) หมายถึงจำนวนครั้งของภาวะหยุดหายใจหรือหายใจแผ่วต่อชั่วโมงการนอนหลับ ภาวะ AHI >5 ร่วมกับอาการง่วงนอนตอนกลางวัน อ่อนเพลีย หรือความบกพร่องทางสติปัญญา ถือเป็นภาวะ OSA โดยภาวะหยุดหายใจหมายถึงการหยุดการไหลของอากาศโดยสมบูรณ์นาน ≥10 วินาที ส่วนภาวะหายใจแผ่วหมายถึงการลดลงของการไหลของอากาศสัมพัทธ์ที่ทำให้เกิดภาวะขาดออกซิเจนหรือการตื่น
ความชุกของโรคอยู่ที่ร้อยละ 3–7 ในผู้ชาย และร้อยละ 2–5 ในผู้หญิง แต่ในกลุ่มประชากรสหรัฐอเมริการายงานว่าอยู่ที่ร้อยละ 17–31 ในผู้ชาย และร้อยละ 6.5–9 ในผู้หญิง ในผู้ที่มีอายุ 65 ปีขึ้นไป ความชุกเพิ่มขึ้น 2–3 เท่า ในเด็กมักพบร่วมกับต่อมทอนซิลและอะดีนอยด์โต และพบมากในชาวแอฟริกันอเมริกัน
OSA ได้รับการยอมรับว่าเป็นปัจจัยเสี่ยงอิสระต่อโรคทางตา โดยมีรายงานความสัมพันธ์กับ 6 โรค ได้แก่ กลุ่มอาการเปลือกตาหย่อน (FES ) ต้อหิน ภาวะเส้นประสาทตา ขาดเลือดส่วนหน้าชนิดไม่เกิดจากหลอดเลือดแดงอักเสบ (NAION ) ภาวะหัวนมประสาทตาบวม โรคกระจกตา ทรงกรวย (KCN) และจอประสาทตาลอก แบบเซรุ่มส่วนกลาง (CSC R) (Huon 2016 [PMID 27230013], Bulloch 2024 [PMID 37227479]) จักษุแพทย์ที่ดูแลผู้ป่วย OSA ควรคำนึงถึงภาวะแทรกซ้อนเหล่านี้
Q
หากมีภาวะหยุดหายใจขณะหลับ จะเสี่ยงต่อโรคตาชนิดใดบ้าง?
A
ภาวะแทรกซ้อนทางตาที่สำคัญที่เกี่ยวข้องกับ OSA ได้แก่ 6 โรค คือ กลุ่มอาการหนังตาหย่อน (floppy eyelid syndrome ), ต้อหิน , โรคเส้นประสาทตา ขาดเลือดส่วนหน้าชนิดไม่เกิดจากหลอดเลือดแดงอักเสบ (NAION ), ภาวะหัวนมประสาทตาบวม (papilledema), โรคกระจกตา ทรงกรวย (keratoconus), และโรคจอประสาทตา ส่วนกลางอักเสบชนิดมีน้ำใต้จอตา (central serous chorioretinopathy) กลไกทางพยาธิวิทยาร่วม ได้แก่ ภาวะออกซิเจนต่ำเป็นระยะ, การกระตุ้นระบบประสาทซิมพาเทติกมากเกิน, และภาวะเครียดออกซิเดชัน
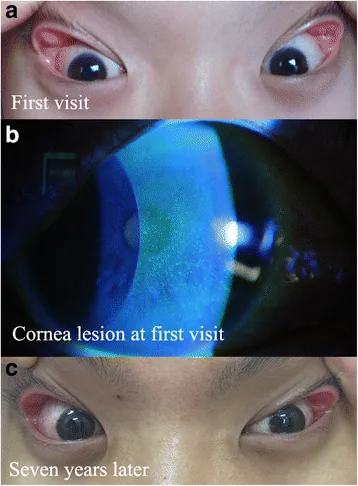
obstructive sleep apnea floppy eyelid corneal staining Superficial punctate keratopathy in a pediatric patient was related to adenoid hypertrophy and obstructive sleep apnea syndrome: a case report. BMC Ophthalmol. 2018 Feb 23; 18:55. Figure 1. PM
CI D: PMC5824558. License: CC BY.
พบหนังตาหย่อนระดับ 2 และเยื่อบุตา ส่วนบัลบาร์อักเสบเล็กน้อยในตาทั้งสองข้างเมื่อมาตรวจครั้งแรก (a) พบรอยโรคที่กระจกตา ชั้นเยื่อบุผิวแบบจุดเล็กกระจายตัว ยืนยันโดยการย้อมฟลูออเรสซีน ในตาขวา (b) ระดับหนังตาหย่อนยังคงเดิมหลังจาก 7 ปี (c)
อาการของ OSA มักเริ่มแบบค่อยเป็นค่อยไป และมักใช้เวลาหลายปีกว่าจะมาพบแพทย์ อาการแย่ลงเมื่อน้ำหนักเพิ่ม อายุมากขึ้น หรือหลังหมดประจำเดือน
อาการในเวลากลางวัน:
อาการง่วงนอนมากเกินไป : อาการง่วงนอนที่รบกวนชีวิตประจำวันปวดศีรษะตอนตื่นนอน : อาการปวดศีรษะที่เกิดขึ้นในตอนเช้าปากแห้งและไวต่อความรู้สึก : อาการที่เกี่ยวข้องกับการนอนหลับที่ไม่ต่อเนื่องหลงลืมและซึมเศร้า : ผลกระทบต่อการทำงานของสมองและอารมณ์
อาการในเวลากลางคืน:
เสียงกรน: เสียงสั่นสะเทือนจากการตีบของทางเดินหายใจส่วนบนความรู้สึกหายใจไม่ออก หอบ หรือเสียงสูดจมูก: ปฏิกิริยาตื่นจากการอุดกั้นทางเดินหายใจนอนไม่หลับ ปัสสาวะบ่อยตอนกลางคืน: จากการนอนหลับที่ขาดตอน
ภาวะแทรกซ้อนทางจักษุวิทยาที่เกี่ยวข้องกับ OSA มีดังนี้
FES
กลุ่มอาการหนังตาหย่อน (FES ) : ภาวะที่หนังตาบนสามารถพลิกกลับขึ้นด้านบนได้ง่าย ผู้ป่วย FES ส่วนใหญ่ (90–100%) มี OSA ร่วมด้วย (Cristescu 2019 [PMID 31198891], Cheong 2023 [PMID 36427560]) ความชุกของ FES ในผู้ป่วย OSA อยู่ที่ 4.5–18% (odds ratio 4.1)
อาการที่ผิวตา : ร่วมกับเยื่อบุตาอักเสบ แบบ papillary, หนังตาบวม, และการหลุดลอกของเยื่อบุกระจกตา พบ keratitis แบบ punctate epithelial มากที่สุด
ข้างที่ได้รับผลกระทบ : มักตรงกับข้างที่ผู้ป่วยนอนทับ
optic neuropathy ขาดเลือดส่วนหน้าชนิดไม่สัมพันธ์กับหลอดเลือดแดงอักเสบ
optic neuropathy ขาดเลือดส่วนหน้าชนิดไม่สัมพันธ์กับหลอดเลือดแดงอักเสบ : มีอาการตาพร่า ลงอย่างเฉียบพลัน ไม่เจ็บ ข้างเดียว, optic disc บวม, และ RAPD (relative afferent pupillary defect)
ความสัมพันธ์ที่เกี่ยวข้อง : ผู้ป่วย OSA มีความเสี่ยงสูงขึ้น 16% ในการเกิด anterior ischemic optic neuropathy ที่ไม่เกี่ยวข้องกับหลอดเลือดแดงอักเสบ ผู้ป่วย anterior ischemic optic neuropathy ที่ไม่เกี่ยวข้องกับหลอดเลือดแดงอักเสบ 71-89% มี OSA ร่วมด้วย OSA เพิ่มความเสี่ยงของ anterior ischemic optic neuropathy ที่ไม่เกี่ยวข้องกับหลอดเลือดแดงอักเสบ 1.7-3.8 เท่า (Farahvash 2020 [PMID 32753994])
ความเสี่ยงต่อตาข้างตรงข้าม : ในผู้ป่วยที่มี OSA ร่วมด้วย ความเสี่ยงในการเกิด anterior ischemic optic neuropathy ที่ไม่เกี่ยวข้องกับหลอดเลือดแดงอักเสบที่ตาข้างตรงข้ามก็เพิ่มขึ้นเช่นกัน
ต้อหินและ papilledema
ต้อหิน ความดันลูกตา ที่เพิ่มขึ้นในเวลากลางคืนและ oxidative stress ภายหลังภาวะขาดออกซิเจนมีส่วนเกี่ยวข้อง
papilledema (อาการบวมของจานประสาทตา ) : การบวมของจานประสาทตา ทั้งสองข้างเนื่องจากความดันในกะโหลกศีรษะ (ICP) สูงขึ้น ในผู้ป่วยที่ไม่มีปัจจัยเสี่ยงของภาวะความดันในกะโหลกศีรษะสูงโดยไม่ทราบสาเหตุ (IIH ) ควรพิจารณา OSA ในการวินิจฉัยแยกโรค (Thurtell 2013 [PMID 23412355])
กระจกตาและจอประสาทตา
keratoconus (โรคกระจกตา รูปกรวย) : ผู้ป่วยโรคกระจกตา รูปกรวยมีความชุกของ OSA สูงกว่าประชากรทั่วไป และการวิเคราะห์อภิมานแสดงให้เห็นความสัมพันธ์ที่มีนัยสำคัญ (Pellegrini 2020 [PMID 31895272]) พบมากในผู้ชายที่มีค่าดัชนีมวลกายสูงหรือมีประวัติครอบครัวเป็น OSA การบาดเจ็บทางกลไกต่อกระจกตา ระหว่างการนอนหลับถูกเสนอว่าเป็นสาเหตุหนึ่ง
central serous chorioretinopathy (CSC R) (โรคจอประสาทตา ชั้นกลางมีน้ำใต้จอตา) : ผู้ป่วย CSC R ประมาณ 2 ใน 3 มี OSA ร่วมด้วย ความเสียหายของเยื่อบุผนังหลอดเลือดและการหดตัวของหลอดเลือดจากความเครียดออกซิเดชันมีส่วนเกี่ยวข้อง
Q
ในกลุ่มอาการหนังตาหย่อน (Floppy Eyelid Syndrome) ทำไมบางครั้งอาการจึงเกิดขึ้นเพียงข้างเดียว?
A
ดวงตาที่ได้รับผลกระทบมักจะตรงกับข้างที่ผู้ป่วยนอนทับเป็นประจำ การนอนตะแคงทำให้เปลือกตาข้างที่อยู่ด้านล่างถูกกดทับกับหมอนหรือเครื่องนอน ทำให้เกิดการระคายเคืองเชิงกล และส่งผลให้อาการทางผิวหนังตาข้างนั้นเด่นชัดกว่า
ปัจจัยเสี่ยงหลักที่เกี่ยวข้องกับการเกิด OSA แสดงดังต่อไปนี้
โรคอ้วน : ปัจจัยเสี่ยงที่สำคัญที่สุด น้ำหนักตัวเพิ่มขึ้น 10% จะเพิ่มความเสี่ยงในการเกิด OSA ขึ้น 6 เท่าเพศชาย : อัตราความชุกของโรคในเพศชายสูงกว่าเพศหญิงอายุสูง : อัตราความชุกเพิ่มขึ้น 2-3 เท่าในผู้ที่มีอายุ 65 ปีขึ้นไปปัจจัยทางกายวิภาค : ต่อมทอนซิลและลิ้นโต, ขากรรไกรล่างหด, กระดูกไฮออยด์เคลื่อนต่ำไขมันสะสมรอบคอหอย : ปริมาตรปอดลดลง → เพิ่มการยุบตัวของคอหอยในเด็ก : พบมากในรายที่มีต่อมทอนซิลและอะดีนอยด์โตเชื้อชาติ : พบมากในชาวแอฟริกันอเมริกัน
OSA เกี่ยวข้องกับโรคทั่วร่างกายดังต่อไปนี้: ความดันโลหิตสูง กลุ่มอาการเมตาบอลิก เบาหวาน หัวใจล้มเหลว โรคหลอดเลือดหัวใจ ภาวะหัวใจเต้นผิดจังหวะ โรคหลอดเลือดสมอง ความดันโลหิตสูงในปอด ความบกพร่องทางระบบประสาทและการรู้คิด และโรคทางอารมณ์
วินิจฉัยโดยใช้เกณฑ์ A ถึง C ต่อไปนี้ ยืนยันการวินิจฉัยเมื่อเข้าเกณฑ์ A หรือ B และ C ร่วมกัน หรือเมื่อ AHI ≥ 15/ชั่วโมง โดยไม่คำนึงถึงอาการ
A : อาการง่วงนอนมากเกินไปในเวลากลางวันซึ่งไม่สามารถอธิบายได้จากปัจจัยอื่นB : มีอาการอย่างน้อย 2 ข้อจากต่อไปนี้ ได้แก่ หายใจไม่ออกหรือหอบระหว่างนอนหลับ ตื่นบ่อย รู้สึกนอนไม่เต็มอิ่ม อ่อนเพลียในเวลากลางวัน หรือสมาธิลดลงC : เหตุการณ์หยุดหายใจแบบอุดกั้น ≥5 ครั้งต่อชั่วโมงการนอนหลับ
การจำแนกความรุนแรงตาม AHI มีดังนี้
ความรุนแรง AHI (ครั้ง/ชั่วโมง) เล็กน้อย 5–14 ปานกลาง 15–29 รุนแรง ≥30
แบบสอบถาม STOP-Bang (SBQ) : 8 รายการ ได้แก่ เสียงกรน อ่อนเพลีย สังเกตภาวะหยุดหายใจ ความดันโลหิตสูง BMI อายุ เส้นรอบคอ และเพศแบบประเมินอาการง่วงซึมของเอปเวิร์ธ (ESS) : การประเมินเชิงปริมาณของอาการง่วงนอนตอนกลางวัน ในผู้ป่วย FES ที่มีคะแนน >10 ควรทำการตรวจ PSG ตลอดคืนแบบสอบถามเบอร์ลิน : ประเมินจาก 3 หมวดหมู่ ได้แก่ การกรน อาการง่วงนอนตอนกลางวัน ความดันโลหิตสูง และโรคอ้วน
การตรวจการนอนหลับตลอดคืน (PSG) เป็นมาตรฐานทองคำ แม้จะมีอุปกรณ์ตรวจการนอนหลับแบบพกพา แต่การวินิจฉัยที่แน่นอนยังแนะนำให้ใช้ PSG
แนะนำให้ทำ PSG ตลอดคืนในผู้ป่วย FES
ตรวจคัดกรอง FES อย่างจริงจังในการตรวจตาแบบครอบคลุมสำหรับผู้ป่วย OSA
การตรวจทางคลินิกว่าสามารถพลิกหนังตาได้ง่ายหรือไม่เป็นกุญแจสำคัญในการวินิจฉัย FES
ในการซักประวัติผู้ป่วยโรคเส้นประสาทตา ขาดเลือดส่วนหน้าชนิดไม่เกิดจากหลอดเลือดแดงอักเสบ ควรตรวจสอบปัจจัยเสี่ยงต่อโรคหลอดเลือด ประวัติการผ่าตัด การสูบบุหรี่ ประวัติการใช้ยา (เช่น ยายับยั้ง PDE5) อาการของ OSA และอาการของหลอดเลือดแดงอักเสบขนาดใหญ่
Q
ต้องใช้การตรวจใดในการวินิจฉัยภาวะหยุดหายใจขณะหลับ?
A
การตรวจวินิจฉัยที่ได้มาตรฐานทองคำคือการตรวจการนอนหลับแบบครบวงจร (PSG) สำหรับการคัดกรองผู้ป่วยนอก ใช้แบบสอบถาม STOP-Bang แบบวัดความง่วงของเอปเวิร์ธ และแบบสอบถามเบอร์ลิน ในผู้ป่วย FES ที่มีคะแนน ESS >10 แนะนำให้ทำ PSG
การรักษา OSA นำไปสู่การจัดการภาวะแทรกซ้อนทางตาอย่างครอบคลุม
การลดน้ำหนัก : การจัดการพื้นฐานที่สุด การลดน้ำหนักช่วยให้ AHI ดีขึ้นการบำบัดด้วย CPAP (Continuous Positive Airway Pressure) : ป้องกันการยุบตัวของทางเดินหายใจระหว่างนอนหลับ เป็นการรักษาหลักของ OSA และมีประสิทธิภาพในการลดอาการและภาวะแทรกซ้อนอุปกรณ์ในช่องปาก (เฝือกฟัน) : สำหรับผู้ป่วย OSA ระดับเล็กน้อยหรือผู้ที่ไม่ทนต่อ CPAP ช่วยขยายทางเดินหายใจโดยการเลื่อนขากรรไกรล่างไปข้างหน้าหรือยึดลิ้นการผ่าตัด : เหมาะสำหรับผู้ที่มีความผิดปกติของกะโหลกศีรษะและใบหน้าหรือรอยโรคอุดกั้นที่ชัดเจนการกระตุ้นเส้นประสาทใต้ลิ้นด้วยไฟฟ้า (HS N) : สำหรับผู้ป่วยที่ไม่ตอบสนองต่อการรักษาทางยา มีรายงานว่าลดคะแนน AHI และ ESS และเพิ่มระดับการตื่นตัวการนอนตะแคง : การรักษาแบบอนุรักษ์นิยมโดยการเปลี่ยนท่าทาง
การดูแลทางจักษุวิทยา : การหยอดน้ำตาเทียม และยาทาขี้ผึ้งทาตาการติดเทปเปลือกตาและแผ่นปิดตา : เพื่อป้องกันการพลิกกลับของเปลือกตาขณะนอนหลับหลีกเลี่ยงการนอนตะแคงหรือนอนคว่ำ : แนะนำไม่ให้นอนตะแคงข้างที่ได้รับผลกระทบยาหยอดตาต้านการอักเสบ : ใช้ในระยะสั้นเท่านั้นเมื่อมีการอักเสบที่ผิวตาอย่างรุนแรงการบำบัดด้วย CPAP : รายงานของ McNab พบว่าการเริ่มใช้ CPAP ทำให้เยื่อบุตาอักเสบ แบบตุ่มหายไปและหนังตาหย่อนกลับเป็นปกติ การใช้ CPAP เป็นเวลา 18 เดือนในผู้ป่วย OSA ระดับปานกลางถึงรุนแรง พบว่ามีการปรับปรุงอย่างมีนัยสำคัญทางสถิติในระดับ FES คะแนน OSDI (อาการตาแห้ง ) การตรวจการทำงานของน้ำตา (TBUT และ Schirmer I) และการย้อมฟลูออเรสซีน ที่กระจกตา
ใช้ในกรณีที่ไม่ตอบสนองต่อการรักษาแบบอนุรักษ์นิยมหรือ CPAP
การตรึงแผ่นกระดูกอ่อนเปลือกตาด้านนอก (LTS) : รายงานการปรับปรุงอาการ 91% ใน 70 ราย และความคงตัวในระยะยาว 97.5%การตัดเนื้อเยื่อรูปลิ่มแบบเต็มชั้น (FTWE) : FTWE มีแนวโน้มการกลับเป็นซ้ำสูงกว่า LTSการศึกษาในระยะยาวของ Moorfields Eye Hospital (71 ราย) พบอัตราการกลับเป็นซ้ำ 25.6–60.6% และการเย็บรั้งหัวตาและหางตาร่วมกับ LTS ให้ผลลัพธ์การรอดชีวิตที่ดีกว่า FTWE
ระบุและจัดการปัจจัยเสี่ยงที่ปรับเปลี่ยนได้ (ความดันโลหิตสูง เบาหวาน ไขมันในเลือดสูง ภาวะหยุดหายใจขณะหลับจากการอุดกั้น)
แนะนำให้เลิกบุหรี่ ลดน้ำหนัก และออกกำลังกาย
หลีกเลี่ยงการรับประทานยาลดความดันโลหิตก่อนนอน (ความดันโลหิตต่ำในเวลากลางคืนเป็นปัจจัยเสี่ยงของภาวะเส้นประสาทตา ขาดเลือดส่วนหน้าชนิดไม่เกิดจากหลอดเลือดแดงอักเสบ)
แนะนำให้หลีกเลี่ยงการนอนตะแคงข้างที่เป็น
หากความดันลูกตา อยู่ในระดับเส้นเขตแดนหรือสูง ควรพิจารณาลดความดันลูกตา
ตรวจสอบประวัติการใช้ยา PDE5 inhibitor (เกี่ยวข้องกับความเสี่ยงของ NAION )
การฉีดยาเข้าช่องว่างแก้วตาควรทำด้วยความระมัดระวัง (ความดันลูกตา ที่เพิ่มขึ้นอย่างรวดเร็วอาจทำให้การไหลเวียนของ ONH บกพร่อง และเพิ่มความเสี่ยงของการเกิด NAION ในตาข้างตรงข้าม)
Q
การบำบัดด้วย CPAP ช่วยปรับปรุงอาการทางตาได้หรือไม่?
A
CPAP แสดงให้เห็นถึงประสิทธิภาพสำหรับ FES โดยมีการรายงานการปรับปรุงระดับ FES อาการตาแห้ง และการทดสอบการทำงานของน้ำตาหลังการใช้ในระยะยาว (มากกว่า 18 เดือน) อย่างไรก็ตาม ในช่วงเริ่มต้นอาจมีอาการตาแห้ง แย่ลงชั่วคราว และแนะนำให้ใช้ต่อเนื่องอย่างน้อย 1 ปี ยังไม่มีการยืนยันผลในการลดความเสี่ยงต่อ NAION ในปัจจุบัน
การอุดกั้นใน OSA เกิดจากปฏิสัมพันธ์ระหว่างปัจจัยทางกายวิภาคและปัจจัยทางประสาทกล้ามเนื้อ
ปัจจัยทางกายวิภาค : ต่อมทอนซิลและลิ้นโต, ขากรรไกรล่างหดตัว, กระดูกไฮออยด์เคลื่อนลงต่ำปัจจัยทางประสาทกล้ามเนื้อ : การทำงานของกล้ามเนื้อขยายคอหอยลดลงระหว่างการนอนหลับผลของโรคอ้วน : การสะสมไขมันรอบคอหอย → ปริมาตรปอดลดลง → เพิ่มการยุบตัวของคอหอย
ในระดับระบบ การเปลี่ยนแปลงของความอิ่มตัวของออกซิเจนจะกระตุ้นระบบประสาทซิมพาเทติก ทำให้ความดันโลหิตสูงขึ้น ดื้อต่ออินซูลิน หัวใจเต้นผิดจังหวะ การทำงานของเซลล์บุผนังหลอดเลือดผิดปกติ เครื่องหมายการอักเสบในร่างกายเพิ่มขึ้น และการรวมตัวของเกล็ดเลือดเพิ่มขึ้น
เส้นทางหลักที่ OSA ทำให้เกิดภาวะแทรกซ้อนทางจักษุวิทยามี 4 ประการดังนี้
ภาวะขาดออกซิเจนเป็นระยะ : การลดลงของความอิ่มตัวของออกซิเจนซ้ำๆ และการกลับมามีออกซิเจนอีกครั้งทำให้เกิดความเสียหายของเนื้อเยื่อการกระตุ้นระบบประสาทซิมพาเทติกมากเกินไป : ผลต่อความดันลูกตา ที่เพิ่มขึ้นและการไหลเวียนเลือดไปยังเส้นประสาทตา ภาวะเครียดออกซิเดชัน ผลเสียของเอนโดทีลิน-1 (ET-1) : การผลิตเปปไทด์ที่มีฤทธิ์หดตัวของหลอดเลือดอย่างรุนแรงมากเกินไป
มีสมมติฐานหลายประการเกี่ยวกับกลไกการเกิด FES
ทฤษฎีเชิงกล : ระหว่างการนอนตะแคง เปลือกตาจะพลิกกลับ ทำให้พื้นผิวตาสัมผัสโดยตรงกับหมอนหรือเครื่องนอน อาการจะรุนแรงที่สุดเมื่อตื่นนอน ซึ่งสนับสนุนทฤษฎีนี้
ทฤษฎีการขาดเลือดเฉพาะที่และการกลับมาไหลเวียนใหม่ (Culbertson & Tseng) : มีการเสนอว่าการกดทับเปลือกตาขณะนอนตะแคงหรือคว่ำร่วมกับภาวะขาดออกซิเจนเป็นระยะทั่วร่างกายจาก OSA → การกลับมาไหลเวียนใหม่เมื่อเปลี่ยนท่าหรือตื่น → ความเครียดออกซิเดชันและอนุมูลอิสระทำลายเนื้อเยื่อ → การเสื่อมของเนื้อเยื่อเกี่ยวพัน → เปลือกตาหย่อน
ภาวะเลปตินในเลือดสูงและเยื่อเมือกเพมฟิกอยด์ (แมทริกซ์เมทัลโลโปรตีเนส) : ภาวะเลปตินในเลือดสูงซึ่งสัมพันธ์กับความรุนแรงของ OSA จะควบคุมการแสดงออกของเยื่อเมือกเพมฟิกอยด์-9 ในลักษณะที่ขึ้นกับขนาดยา การเพิ่มขึ้นของเยื่อเมือกเพมฟิกอยด์-7 และเยื่อเมือกเพมฟิกอยด์-9 เกี่ยวข้องกับการเสื่อมของแมทริกซ์นอกเซลล์ของต่อมไมโบเมียน ทางจุลกายวิภาคพบว่าปริมาณอีลาสตินในต่อมไมโบเมียน ลดลงและคอลลาเจนเสื่อม
ในโรคเส้นประสาทตา ขาดเลือดส่วนหน้าชนิดไม่เกิดจากหลอดเลือดแดงอักเสบ เชื่อว่ากลไกสามประการต่อไปนี้ทำงานร่วมกัน:
ภาวะขาดออกซิเจนชั่วคราว : การขาดเลือดของหัวประสาทตา (ONH) จากภาวะหยุดหายใจความผิดปกติของการควบคุมการไหลเวียนเลือดอัตโนมัติ : ความสามารถในการควบคุมการไหลเวียนเลือดของ ONH ลดลงความดันในกะโหลกศีรษะสูง : ICP เพิ่มขึ้นระหว่างภาวะหยุดหายใจ → ความดันเลือดไปเลี้ยงที่ระดับ ONH ลดลง
โรคต้อหิน : ปัจจัยทางหลอดเลือด (ความเครียดออกซิเดชันจากการกลับมาไหลเวียนหลังภาวะขาดออกซิเจน) และปัจจัยทางกล (ความดันลูกตา สูงในเวลากลางคืนจากภาวะซิมพาเทติกเกิน) มีส่วนเกี่ยวข้อง
CSC Rคอรอยด์ โรคอ้วนอาจเป็นปัจจัยเสี่ยงร่วม
เนื้อหาต่อไปนี้เป็นข้อมูลที่อยู่ในระยะวิจัยหรือการทดลองทางคลินิกเท่านั้น และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
กำลังมีการวิจัยในฐานะทางเลือกใหม่สำหรับผู้ป่วยที่ไม่ตอบสนองต่อการรักษาทางยา
รายงานในปัจจุบันพบว่าการบำบัดด้วย HS N ช่วยลดค่า AHI และ ESS ปรับปรุงระดับการตื่นตัว และลดระยะเวลาตื่นหลังหลับ กำลังพิจารณาการใช้ในผู้ป่วย OSA ระดับปานกลางถึงรุนแรงที่ทนต่อ CPAP ไม่ได้
Bayir และคณะรายงานว่าในผู้ป่วย OSA ระดับเล็กน้อยถึงปานกลางที่ได้รับการผ่าตัดเพดานปากส่วนหน้า ความชุกและระดับของ FES ลดลงอย่างมีนัยสำคัญที่ 3 เดือนหลังผ่าตัด และดัชนีการลดออกซิเจนในเลือดก็ดีขึ้นด้วย ผลการวิจัยนี้ชี้ให้เห็นว่าการรักษา OSA ด้วยการผ่าตัดอาจช่วยปรับปรุง FES ได้
ปัจจุบันยังไม่สามารถสรุปได้ว่าการรักษาด้วย CPAP ช่วยลดความเสี่ยงต่อการเกิดภาวะเส้นประสาทตา ขาดเลือดส่วนหน้าชนิดไม่เกิดจากการอักเสบของหลอดเลือดแดงครั้งแรกหรือในตาข้างตรงข้ามได้หรือไม่ จำเป็นต้องมีหลักฐานเพิ่มเติมเกี่ยวกับความสัมพันธ์ระหว่างการจัดการ OSA และการป้องกันภาวะเส้นประสาทตา ขาดเลือดส่วนหน้าชนิดไม่เกิดจากการอักเสบของหลอดเลือดแดง
Sergott และคณะ (1989) รายงานว่าในผู้ป่วยโรคเส้นประสาทตา ขาดเลือดส่วนหน้าชนิดไม่เกิดจากการอักเสบแบบ “ลุกลาม” การผ่าตัดลดความดันปลอกประสาทตาโดยการสร้างรอยกรีด หรือหน้าต่างในเนื้อเยื่อรอบเส้นประสาทตา เพื่อระบายน้ำไขสันหลังและแก้ไขกลุ่มอาการ compartment syndrome อาจช่วยให้การมองเห็น ดีขึ้นได้ อย่างไรก็ตาม วิธีการนี้ยังไม่ได้รับการยอมรับเป็นการรักษามาตรฐาน และเป็นเพียงข้อค้นพบในขั้นการวิจัยเท่านั้น
本記事は以下の文献を参考に作成した(いずれもPubMed/PMCで実在を確認済み)。
Farahvash A, Micieli JA. Neuro-Ophthalmological Manifestations of Obstructive Sleep Apnea: Current Perspectives. Eye Brain. 2020;12:61-71. doi:10.2147/EB .S247121. PMID: 32753994; PMCI D: PMC7353992.
Bulloch G, Seth I, Zhu Z, Sukumar S, McNab A. Ocular manifestations of obstructive sleep apnea: a systematic review and meta-analysis. Graefes Arch Clin Exp Ophthalmol. 2024;262(1):19-32. doi:10.1007/s00417-023-06103-3. PMID: 37227479; PMCI D: PMC10806133.
Huon LK, Liu SY, Camacho M, Guilleminault C. The association between ophthalmologic diseases and obstructive sleep apnea: a systematic review and meta-analysis. Sleep Breath. 2016;20(4):1145-1154. doi:10.1007/s11325-016-1358-4. PMID: 27230013.
Cheong AJY, Ho OTW, Wang SKX, et al. Association between obstructive sleep apnea and floppy eyelid syndrome : A systematic review and meta-analysis. Surv Ophthalmol. 2023;68(2):257-264. doi:10.1016/j.survophthal.2022.11.006. PMID: 36427560.
Cristescu Teodor R, Mihaltan FD. Eyelid laxity and sleep apnea syndrome: a review. Rom J Ophthalmol. 2019;63(1):2-9. PMID: 31198891; PMCI D: PMC6531778.
Pellegrini M, Bernabei F, Friehmann A, Giannaccare G. Obstructive Sleep Apnea and Keratoconus: A Systematic Review and Meta-analysis. Optom Vis Sci. 2020;97(1):9-14. doi:10.1097/OPX.0000000000001467. PMID: 31895272.
Thurtell MJ, Trotti LM, Bixler EO, et al. Obstructive sleep apnea in idiopathic intracranial hypertension: comparison with matched population data. J Neurol. 2013;260(7):1748-1751. doi:10.1007/s00415-013-6858-6. PMID: 23412355; PMCI D: PMC3707935.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต