세극등 현미경 검사

테리엔 각막 주변부 변성
한눈에 보는 포인트
섹션 제목: “한눈에 보는 포인트”1. Terrien 각막 주변부 변성이란?
섹션 제목: “1. Terrien 각막 주변부 변성이란?”Terrien 각막 주변부 변성(TMD)은 각막 주변부 실질의 얇아짐에 지질 침착과 표층 혈관 신생을 동반하는 드문 변성 질환입니다. 서서히 진행하며, 전형적인 예는 비염증성이고, 양안성이며 비대칭적인 경과를 보입니다. 초기에는 각막 주변부에 아치형의 미세 과립상 실질 혼탁이 나타나고, 혼탁부와 각막 윤부 사이에는 투명대가 남습니다. 진행됨에 따라 얇아진 부위의 가장자리는 조개껍질처럼 부채꼴로 둘러싸이고, 지방 침착과 가성 익상편을 동반하게 됩니다. 얇아짐이 현저해지면 각막 실질이 취약해져 전방으로 돌출하고, 강한 역규칙 난시 또는 불규칙 난시로 인해 시력이 저하됩니다.
이 질환은 1900년 프랑스 안과 의사 Louis-Auguste Terrien에 의해 처음 기술되었으며, 이후 1세기 이상 실질 얇아짐을 특징으로 하는 주변부 각막 변성의 대표적인 예로 자리 잡았습니다. 유병률에 대한 정확한 값은 알려져 있지 않지만, 전 세계적으로 드문 질환이며 각막 전문의도 일생 동안 경험하는 증례 수는 많지 않습니다. 진행은 일반적으로 서서히 이루어지며, 수년에서 수십 년에 걸쳐 증상의 발현이 늦어집니다. 그러나 진행기에는 역규칙 난시로 인해 독서나 운전에 지장을 초래하고, 드물게 천공에 이르기도 하므로 장기 경과 관찰과 적절한 시기의 개입이 중요합니다.
발병 연령은 40대 이후가 많고, 남성에 약간 많습니다. 20~40대를 중심으로 남녀 비는 약 3:1로 보고되며, 중장년의 전형형과 젊은 발병 예의 이봉성 분포를 보입니다 4). Chan 등의 25예 다기관 증례 시리즈에서는 28%(7예)가 단안성이었으며, 기존의 ‘양안성이 원칙’이라는 상식이 수정되었습니다 3). 최연소는 6세 여아 예가 보고되었으며 5), Mandal 등은 10세 남아의 편측성 TMD를 상세히 보고했습니다 2).
두 가지 임상형이 알려져 있습니다.
| 임상형 | 특징 |
|---|---|
| 중년 및 노년 전형형 | 무증상, 완만 진행, 비염증성, 양안성 및 비대칭 |
| 청년 발병형 | 20~30대 남성에 많고, 재발성 상공막염 및 전안부 염증을 동반함13) |
진행 특징
섹션 제목: “진행 특징”얇아짐은 일반적으로 위쪽에서 시작되며, 경미한 점상 상피하 혼탁과 전방 실질 혼탁을 나타냅니다. 혼탁 부위와 각막 윤부 사이에는 투명한 영역이 남아 있습니다. 혼탁에 이어 주변부 표층에 미세한 혈관 판누스가 발생하고, 수년에서 수십 년에 걸쳐 원주 모양으로 확장됩니다. 진행 가장자리에는 지질 침착으로 인한 황백색 선이 나타나고, 혈관은 고랑을 가로질러 그 너머까지 뻗어 있습니다. 얇아짐은 위쪽에 많지만 어느 방향으로든 발생할 수 있습니다. 아래쪽 윤부까지 미치는 경우는 드뭅니다. 경과 중 각막 상피는 건강하게 유지되는 것이 특징입니다.
약 20%의 증례에서 가성 익상편이 동반됩니다. 자연 천공은 드물지만, 경미한 외상으로 쉽게 천공이 발생할 수 있으므로 주의가 필요합니다. Chan 등의 시리즈에서는 25안 중 5안에서 각막 천공이 관찰되었고, 이 중 4안은 자발적 천공이었습니다3).
TMD는 일반적으로 2040대에 발생하지만, 소아기 발병 사례도 여러 건 보고되었습니다. 최연소 사례는 6세 여아로, 아래쪽 48시 방향에 각막 얇아짐이 확인되었습니다5). Mandal 등은 10세 남아의 편측성 TMD를 보고하였으며, 위쪽 9~3시 방향의 아치형 실질 얇아짐에 지질 침착과 신생혈관이 동반되었습니다2). 소아 사례에서는 불규칙 난시로 인한 약시 발생 위험이 높으므로, 조기 굴절 교정과 정기적인 경과 관찰이 중요합니다2). 소아에서도 자연 천공이 발생할 수 있으므로, 천공 위험을 설명하고 신중히 경과를 관찰해야 합니다14).
2. 주요 증상과 임상 소견
섹션 제목: “2. 주요 증상과 임상 소견”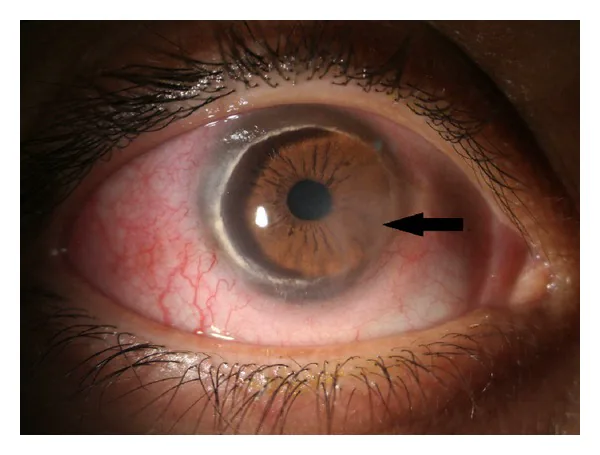
자각 증상
섹션 제목: “자각 증상”- 시야 흐림: 가장 흔한 증상으로, 역난시 진행에 따라 점차 악화됩니다. 전형적으로 무통성 경과를 보입니다.
- 무증상 경과: 경증 사례에서는 난시 외에 자각 증상이 없는 경우가 적지 않습니다. 건강검진이나 다른 질환 진료 중 우연히 발견되는 경우가 많습니다.
- 이물감 및 통증: 조기 발병형에서는 재발성 통증과 결막 충혈을 동반한 염증 에피소드가 나타날 수 있습니다 13).
- 급성 시력 저하: 경미한 외상 후 천공으로 인해 갑작스러운 시력 저하와 통증이 발생할 수 있습니다 3)15).
임상 소견 (의사가 진찰로 확인하는 소견)
섹션 제목: “임상 소견 (의사가 진찰로 확인하는 소견)”- 주변부 각막 얇아짐: 일반적으로 위쪽에서 시작하여 초승달 모양 또는 활 모양의 고랑을 형성합니다. 중심 쪽 벽은 가파르고, 주변 쪽은 완만하게 경사집니다. 가장자리는 조개껍질처럼 부채꼴로 둘러싸입니다.
- 투명대 존재: 초기에는 혼탁 부위와 각막 윤부 사이에 1~2mm의 투명한 영역이 남아 있습니다.
- 지질 침착: 고랑의 중심 쪽 가장자리(판누스 끝)에 황백색의 선상 지질 침착이 관찰됩니다. 혈관은 고랑을 가로질러 침착물 너머까지 뻗어 있습니다.
- 표층 혈관 신생 (판누스): 윤부에서 얇아진 부위를 향해 미세 혈관이 신장됩니다. 전형적으로 윤부 염증 없이 조용히 진행됩니다.
- 가성 익상편: 약 20%의 증례에서 합병됩니다.
- 상피의 건전성: 각막 상피는 결손 없이 유지되며, 플루오레세인으로 염색되지 않습니다. 이는 무렌 궤양이나 주변부 궤양성 각막염과의 결정적인 차이점입니다.
- 고도 역난시: 수직 경선의 진행성 편평화로 인해 강한 역난시 또는 불규칙 난시가 발생합니다. Mandal 등의 10세 남아 증례에서는 6.3 D의 역난시가 관찰되었고, 안경 교정(-6 DC at 90°)으로 시력이 20/200에서 20/60으로 개선되었습니다 2).
- 비전형 소견: 결막 충혈 및 상공막염을 동반한 조기 발병형에서는 재발성 전안부 염증 에피소드를 반복하면서 얇아짐이 진행됩니다 13).
- AS-OCT 소견: 얇아진 부위 주변에 상피하 고휘도 띠가 관찰되는 경우가 있으며, 임상적으로 비염증성으로 보여도 OCT에서 잠재적 염증기를 나타낼 수 있습니다 2)6). Mandal 등의 증례에서 얇은 부위의 각막 두께는 이측 305 μm, 비측 355 μm로 측정되었습니다 2). 시간 경과에 따른 각막 두께 측정은 진행 평가의 중요한 지표이며, 1년 동안 15 μm 감소를 보인 증례도 보고되었습니다 2).
시기능에 미치는 영향
섹션 제목: “시기능에 미치는 영향”시력 저하의 가장 큰 원인은 고도 불규칙 난시입니다. 안경 교정으로 대처 가능한 범위에서는 일상생활에 지장이 적지만, 불규칙 난시가 전면화되면 고차 수차가 증가하여 안경 교정으로도 상의 왜곡이나 이중상(ghosting)을 자각하게 됩니다. 야간 시력 저하, 눈부심, 대비 감도 저하도 진행기의 전형적인 호소입니다. 양안성·비대칭 진행 예에서는 좌우 굴절 차이가 확대되어 부등상시(aniseikonia)가 발생할 수 있습니다. 소아 발병 예에서는 시각 발달의 결정적 시기에 고도 불규칙 난시가 발생하면 비가역적 약시에 이르므로, 조기 굴절 교정과 약시 훈련이 예후를 좌우합니다2).
3. 원인과 위험 요인
섹션 제목: “3. 원인과 위험 요인”병인은 여전히 알려져 있지 않습니다. 현재 변성 기원설과 염증 기원설의 두 가지 가설이 병존하고 있습니다4). 조직학적으로는 병변부의 보우만막 결손, 데스메막 파열, 실질 내 낭종 형성이 관찰됩니다. 광학현미경에서는 상피하 섬유성 콜라겐 변성이 관찰되고, 전자현미경에서는 콜라겐 전구체, 실질 기질, 그리고 높은 리소좀 활성을 가진 조직구에 의한 지질의 식작용이 확인됩니다4). 조직구의 리소좀 활성이 콜라겐 섬유 파괴에 관여하는 것으로 생각됩니다. 젊은 연령 발병형에서는 혈관 침습 주변의 염증 세포 침윤이 보고되어, 면역 매개 기전의 관여가 시사됩니다13). 명확한 유전성은 확립되어 있지 않으며, 가족 발병 보고도 극히 산발적입니다. 특정 전신 질환과의 강한 연관성도 알려져 있지 않지만, 후술하는 원추각막·PPCD와의 합병 보고는 각막 구조 취약성을 배경으로 하는 공통 기반의 존재를 시사합니다.
관련 질환과 합병
섹션 제목: “관련 질환과 합병”- 원추각막과의 합병: Pouliquen 등은 TMD와 원추각막이 같은 눈 또는 같은 환자의 양안에 발생한 증례를 보고했습니다7).
- 후부 다형성 각막 이영양증(PPCD): Wagoner 등은 TMD와 PPCD의 합병 증례를 보고했습니다8).
- 반대안의 잠재적 각막 형태 이상: Nahata 등은 한쪽 눈에 TMD를 보인 20대 여성의 반대안이 임상적으로 정상(시력 20/20)이었음에도 각막 형태 분석에서 하방 급경사와 후방 융기를 보여 원추각막양 지형도 변화를 보고했습니다1). TMD와 각막 확장증 스펙트럼의 연관성이 시사됩니다.
- 전기저막 이영양증, 지속성 융기 홍반 등과의 합병 증례도 산발적으로 보고되고 있습니다.
- 혈관염 관련: Keenan 등은 혈관염과 관련하여 Fuchs 표층 주변부 각막염과 TMD가 비대칭적으로 발생한 증례를 보고했습니다16).
외상에 의한 천공 위험
섹션 제목: “외상에 의한 천공 위험”진행된 TMD에서는 각막 실질이 현저히 얇아져 가벼운 외상에도 각막 천공이 발생할 수 있습니다. Chan 등의 증례 시리즈에서는 25안 중 5안에서 천공이 관찰되었습니다3). Chung 등은 소아 증례14), Srinivasan 등은 성인 증례15)에서 자발 천공을 보고했습니다.
4. 진단 및 검사 방법
섹션 제목: “4. 진단 및 검사 방법”TMD의 진단은 임상 진단이며, 세극등 현미경 검사가 가장 유용합니다. 각막 지형 분석과 전안부 빛간섭단층촬영(AS-OCT)이 진단의 정확도를 높이고 염증기 평가 및 감별 진단에 기여합니다. 2021년 Nordic Terrien degeneration 연구에서는 지질 침착을 동반한 주변부 얇아짐, 표층 신생혈관, 상피의 건전성을 축으로 한 진단 기준이 제안되었습니다9).
각막 지형 분석 및 AS-OCT
역 게 발톱 패턴: 얇아진 주변부 각막의 평탄화와 그 중간점에서 약 90도 떨어진 각막의 상대적 급경사를 나타냅니다1)2). 투명가장자리각막변성(PMD)의 게 발톱 패턴이 하방에 위치하는 반면, TMD에서는 상방에 위치하므로 ‘역’이라고 합니다2).
도난시의 정량 평가: Mandal 등의 증례에서는 6.3 D의 도난시가 검출되었습니다2). 시간 경과에 따른 변화 추적에 유용합니다.
AS-OCT를 통한 염증기 평가: 정지기에는 국소적 실질 얇아짐만 보이지만, 염증기에는 얇아진 부위에 인접한 상피하 고휘도 띠가 나타납니다6). 임상적으로 염증 징후가 없는 경우에도 잠재적 염증기를 검출할 수 있습니다2).
반대안 평가: Nahata 등은 임상적으로 정상인 반대안에서도 각막 형태 분석에서 불규칙 패턴(원추각막 유사 변화)을 관찰했다고 보고하며, 단안성으로 보이는 경우에도 반대안의 체계적 평가가 필요함을 강조했다1).
감별 진단
섹션 제목: “감별 진단”TMD와 감별이 필요한 주요 질환은 다음과 같다2)4). 지질 침착 유무, 상피 결손 유무, 통증·염증 유무, 얇아짐의 호발 부위가 감별의 포인트가 된다.
| 질환 | TMD와의 감별점 |
|---|---|
| 무렌 궤양 | 통증·염증 심함, 상피 결손 있음, 돌출 가장자리, 지질 침착 없음 |
| 투명 가장자리 변성(PMD) | 하방 4~8시 방향에 호발, 지질 침착 없음, 신생혈관 없음 |
| 주변부 고랑 변성 | 고령자, 양안성, 신생혈관 없음, 비진행성 |
| 푹스 표층 주변부 각막염 | 양안성, 회색 띠, 지질 침착 없음, 가성 익상편·각막 얇아짐 동반10) |
| 류마티스성 주변부 궤양성 각막염(PUK) | 교원병 동반, 통증·충혈·상피 결손, 공막염 동반 |
| 포도상구균성 주변부 각막염 | 만성 안검염에 이차적, 침윤과 윤부 사이의 투명 간격 |
| 감염성 주변부 각막염 | 급속 진행, 화농성 침윤, 콘택트렌즈 관련 |
| Dellen (각막 델렌) | 눈물막 파괴 부위의 국소 탈수, 익상편 또는 여과포 인접에서 발생 |
청소년 발병형 TMD는 공막염 및 전안부 염증을 동반하므로, 비전형적인 경우 무렌 궤양 및 교원병 관련 PUK와의 감별이 특히 중요합니다13). 교원병 및 혈관염 선별을 위한 혈액 검사(항핵항체, 류마티스 인자, ANCA, HLA-B27, 매독 혈청 검사 등)가 필요할 수 있습니다. Mandal 등의 증례에서도 HLA-B27, c-ANCA, p-ANCA, 항핵항체, 류마티스 인자, 항CCP 항체, HBs 항원, HCV, HIV 등을 모두 검사한 후 음성을 확인하고 TMD 진단을 확정했습니다2).
감별 진단의 임상적 초점은 다음과 같이 요약됩니다. 첫째, 통증과 상피 결손의 유무: 둘 다 없으면 TMD 또는 노인성 고랑 변성의 가능성이 높습니다. 둘째, 지질 침착의 유무: 진행 가장자리에 황백색 선상 침착이 있으면 TMD를 강력히 시사합니다. 셋째, 얇아짐의 호발 부위: 상부 우세면 TMD, 하부 우세면 PMD, 전주면이면 PUK 합병을 고려합니다. 넷째, 신생혈관의 양상: 윤부에서 얇아진 부위로 미세한 표층 판누스가 조용히 확장되는 소견은 TMD에 특징적이며, 무렌 궤양의 활동성 염증을 동반한 혈관 반응과 구별됩니다.
5. 표준 치료법
섹션 제목: “5. 표준 치료법”TMD는 서서히 진행하고 전형적인 경우 무증상이므로 치료의 기본은 경과 관찰과 굴절 교정입니다. 염증 발작이나 천공 임박 시 적극적인 개입이 필요합니다.
보존적 치료
섹션 제목: “보존적 치료”- 경과 관찰: 무증상 전형적 사례는 치료가 필요하지 않으며, 6개월~1년마다 세극등 검사와 각막 형태 분석으로 진행을 모니터링합니다. 진행 속도는 개인차가 커서 수십 년 동안 거의 정지 상태인 경우도 있는 반면, 수년 내에 고도의 도난시에 이르는 경우도 있습니다.
- 안경 교정: 난시의 첫 번째 선택입니다. 경도~중등도의 도난시는 안경으로 교정 가능합니다. 정기적인 굴절 검사를 통해 처방 값을 업데이트합니다.
- 산소투과성 하드 콘택트렌즈(RGP-CL) 및 공막렌즈: 안경으로 교정이 어려운 고도 불규칙 난시의 경우 RGP-CL이나 공막렌즈를 이용한 교정을 시도합니다4). 공막렌즈는 각막 전체를 덮고 눈물층으로 굴절을 조절하여 주변부 불규칙한 형태 변화로 인한 수차를 줄일 수 있으며 진행기 TMD에도 적용하기 쉽습니다. 그러나 노인에서는 콘택트렌즈에 대한 내성이 낮은 경우가 많고 소아에서도 착용이 어려울 수 있습니다2).
- 윤활 점안액: 표면 불규칙에 대해 카르복시메틸셀룰로오스 0.5% 등의 인공눈물을 병용합니다. Mandal 등의 소아 증례에서는 윤활 점안액만으로도 증상 완화가 보고되었습니다2).
- 저농도 스테로이드 점안액: 결막 충혈이나 상공막염을 동반한 염증 발작 증례에는 플루오로메톨론 0.1%를 하루 3회 등의 저농도 스테로이드 점안액을 사용합니다. 조기 발병형에서는 장기간 지속이 필요한 경우가 있으므로 안압, 후낭하 백내장 등의 부작용에 주의하고 최저 유효 농도, 최단 기간을 유지하도록 합니다.
외과적 치료
섹션 제목: “외과적 치료”진행성 얇아짐으로 천공이 임박한 경우, 또는 난시로 인해 시력이 현저히 저하된 경우 수술 적응증이 됩니다. AAO의 Preferred Practice Pattern에서는 TMD를 포함한 주변부의 현저한 실질 소실과 난시 증가를 동반한 증례에 대해 주변부 초승달 모양 또는 환상 패치 이식이 권장됩니다11).
- 초승달 모양 패치 이식(crescentic patch graft): 층판 또는 전층 각공막 패치 이식을 얇아진 부위에 시행합니다. 부분적인 실질 소실을 보강하고 장기간 난시 진행을 억제할 수 있습니다. 중증 역난시 진행을 최대 20년간 억제했다는 장기 보고도 있습니다4). Fernandes 등은 양안 TMD에서 경미한 외상 후 천공된 증례에 패치 이식을 시행하여 양호한 시기능을 얻었다고 보고했습니다12).
- 환상 층판 각막 이식술(annular lamellar keratoplasty): 360도 주변부 변성을 동반한 중증 증례에 적용됩니다4). 도넛 모양의 이식편을 윤부 전주에 봉합합니다.
- 자동 층판 치료 각막 이식술(ALTK): 주변부 진행성 얇아짐 증례에 대해 구조적 보강을 목적으로 선택됩니다11).
- 치료용 소프트 콘택트렌즈: 천공 부위가 작은 경우 조직 접착제(시아노아크릴레이트)와 병용하여 일시적으로 폐쇄하고 2단계 수술을 계획하기도 합니다.
- 전층 각막 이식술(PK): 중심 각막까지 확장된 병변이나 광범위한 불규칙 난시의 경우, 편심성 PK 또는 회전 자가 이식술이 선택될 수 있습니다11). 편심성 PK는 정원형 이식편을 중심에서 주변부로 이동시켜 봉합하는 술기로, 동공 영역을 피하면서 병변을 절제할 수 있는 장점이 있지만, 수술 후 난시 관리가 어렵고 증례 선택이 중요합니다.
- 수술 후 관리: 어떤 수술법이든 장기적인 국소 스테로이드 점안, 봉합사 관련 감염 모니터링, 잔여 각막 형태 평가가 필요합니다. 수술 후 초기에 봉합사를 단계적으로 제거하여 난시를 최적화하고, 필요에 따라 RGP-CL을 재도입합니다.
6. 병태생리학 및 상세 발병 기전
섹션 제목: “6. 병태생리학 및 상세 발병 기전”조직병리학적 소견
섹션 제목: “조직병리학적 소견”TMD 병변 부위의 상피는 정상, 비후, 또는 얇아진 형태를 모두 취할 수 있습니다. 보우만층은 일반적으로 결손 또는 변성되어 있으며, 데스메막은 얇아지거나 파열이 관찰될 수 있습니다. 병변 실질 내에는 실질 내 낭종이 형성되고, 광학현미경에서는 상피하 섬유성 콜라겐 변성이 관찰됩니다. 전자현미경 소견으로는 콜라겐 전구체, 실질 기질, 그리고 높은 리소좀 활성을 가진 조직구에 의한 지질의 식작용이 관찰되며, 조직구의 리소좀 활성이 콜라겐 섬유의 완만한 파괴에 관여하는 것으로 생각됩니다4).
변성과 염증의 이중성
섹션 제목: “변성과 염증의 이중성”TMD는 오랫동안 비염증성 변성 질환으로 여겨져 왔으나, Austin 등은 1981년에 젊은 나이에 발병하는 염증성 TMD를 보고하여 변성설과 염증설의 병립을 제기했습니다13). Chan 등의 다기관 증례 시리즈에서는 염증 에피소드를 동반한 증례의 비율과 예후 특징이 상세히 분석되었으며, 염증형이 비염증형보다 진행이 빠르고 수술적 중재를 필요로 하는 경향이 있음이 나타났습니다3).
AS-OCT를 통한 염증기 평가
섹션 제목: “AS-OCT를 통한 염증기 평가”Rodriguez 등은 고해상도 AS-OCT를 사용하여 주변부 각막 얇아짐의 염증형과 비염증형을 감별할 수 있음을 보여주었습니다. 정지기에는 국소적 실질 얇아짐만 관찰되지만, 염증기에는 얇아진 부위에 인접한 상피하 고휘도 띠가 나타납니다6). Mandal 등의 소아 증례에서도 임상적으로 염증 소견이 없음에도 AS-OCT에서 상피하 고휘도 띠가 관찰되어 잠재적 염증기일 가능성이 시사되었습니다2). 이 소견은 치료 방침 결정(스테로이드 점안 적응 판단)과 예후 예측에 활용됩니다.
각막 형태에 미치는 영향
섹션 제목: “각막 형태에 미치는 영향”TMD에서는 얇아진 부위의 각막이 편평해지고, 그 90도 방향에 상대적인 급경사가 발생하여 강한 도난시(against-the-rule astigmatism)를 나타냅니다. 이러한 변화는 각막 형태 분석에서 역 게 발톱 패턴으로 나타납니다1)2). PMD의 게 발톱 패턴이 하방에 위치하는 반면, TMD에서는 병변이 상방에 위치하는 경우가 많아 ‘역’이라고 합니다2). 진행기에는 얇아진 부위의 전방 돌출이 현저해져 불규칙 난시가 교정 어려워집니다.
천공의 기전
섹션 제목: “천공의 기전”TMD는 자연 천공이 드문 것으로 여겨져 왔지만, 진행기의 실질 얇아짐이 심한 경우 경미한 외상(눈 비비기, 둔상, 콘택트렌즈 착용/제거 등)으로 쉽게 천공이 발생할 수 있습니다. Chan 등의 시리즈에서는 25안 중 5안에서 천공이 관찰되었고, 그중 4안은 명확한 외상 계기가 없는 자연 천공이었습니다3). Chung 등은 소아 TMD에서 자연 천공에 이른 증례를 보고했고14), Srinivasan 등은 성인에서 초발 증상이 자연 천공이었던 증례를 보고했습니다15). 얇아진 부위의 두께가 약 100 μm까지 감소하는 경우 급격히 천공 위험이 증가하므로, AS-OCT를 통한 정량적 모니터링과 조기 수술적 개입 판단이 중요합니다.
7. 최신 연구와 향후 전망
섹션 제목: “7. 최신 연구와 향후 전망”2021년 Nordic Terrien degeneration study는 기존에 통일되지 않았던 TMD의 진단 기준을 제안하고, 지질 침착, 표층 혈관 신생, 상피 건강성을 축으로 하는 임상 기준을 정립했습니다9). 진단 기준의 표준화로 다기관에서의 증례 등록과 전향적 경과 관찰 연구 설계가 용이해질 것으로 기대됩니다. 고해상도 AS-OCT를 통한 염증기/정지기 감별은 치료 방침 결정에 응용이 진행되고 있으며, 기존 세극등 소견만으로는 포착할 수 없었던 잠재적 염증을 검출하는 수단으로 자리 잡고 있습니다6).
공막렌즈는 중심 각막을 건너뛰고 주변 얇은 부위의 굴절 영향을 흡수하기 때문에 중증 불규칙 난시에 대한 비침습적 선택지로 주목받고 있습니다4). 대구경 RGP 렌즈와 하이브리드 렌즈도 선택지이며, 수술을 피하기 위한 수단으로 최근 적극적으로 고려되고 있습니다. 주변부 각막 크로스링킹(CXL)은 TMD에 적용 가능성이 논의되고 있지만, 얇은 부위에서 필요한 각막 두께(400 μm 이상)에 미치지 못하는 증례가 많아 적응증이 제한적입니다. 생체공학 각막 이식편을 이용한 구조적 보강, 탈세포화 공여 조직의 임상 적용, 3D 프린팅을 이용한 초승달 모양 지지체 등이 향후 연구 대상이 될 수 있지만, 현재 TMD를 대상으로 한 대규모 무작위 대조 시험은 존재하지 않으며, 현재의 증거는 증례 시리즈와 후향적 연구에 의존하고 있습니다. 조기 진단과 환자 교육, 진행 모니터링, 적절한 시기의 수술적 중재가 계속해서 임상 관리의 핵심입니다.
8. 참고 문헌
섹션 제목: “8. 참고 문헌”- Nahata H, Nagaraja H, Shetty R. Topographic changes in contralateral eye of a case of Terrien’s marginal degeneration. BMJ Case Rep. 2022;15:e249493. doi:10.1136/bcr-2022-249493
- Mandal S, Sachdeva G, Nagpal R, Maharana PK. Early onset unilateral Terrien’s marginal degeneration. BMJ Case Rep. 2022;15:e248889. doi:10.1136/bcr-2022-248889
- Chan AT, Ulate R, Goldich Y, et al. Terrien marginal degeneration: clinical characteristics and outcomes. Am J Ophthalmol. 2015;160:867-872.
- Ding Y, Murri MS, Birdsong OC, et al. Terrien marginal degeneration. Surv Ophthalmol. 2019;64:162-174.
- Vest A, Jean-Charles A, Bechet L, et al. Terrien’s marginal corneal degeneration in a six-year-old girl: A case report. J Fr Ophtalmol. 2018;41:e433-e435.
- Rodriguez M, Yesilirmak N, Chhadva P, et al. High-Resolution optical coherence tomography in the differentiation of inflammatory versus noninflammatory peripheral corneal thinning. Cornea. 2017;36:48-52.
- Pouliquen Y, Renard G, Savoldelli M. Keratoconus associated with Terrien’s marginal degeneration. A clinical and ultrastructural study. Acta Ophthalmol Suppl. 1989;192:174-181.
- Wagoner MD, Teichmann KD. Terrien’s marginal degeneration associated with posterior polymorphous dystrophy. Cornea. 1999;18:612-615.
- Ruutila M, Fagerholm P, Lagali N, et al. Diagnostic criteria for Terrien marginal degeneration: Nordic Terrien degeneration study. Cornea. 2021;40:133-141.
- Harada S, Mohamed YH, Kusano M, Inoue D, Uematsu M. Bilateral Fuchs’ Superficial Marginal Keratitis Diagnosis and Treatment. Life (Basel). 2024;14(12):1644. doi:10.3390/life14121644.
- American Academy of Ophthalmology. Preferred Practice Pattern: Corneal Edema and Opacification. San Francisco, CA: American Academy of Ophthalmology; 2018.
- Fernandes M, Vira D. Patch graft for corneal perforation following trivial trauma in bilateral Terrien’s marginal degeneration. Middle East Afr J Ophthalmol. 2015;22:255-257.
- Austin P, Brown SI. Inflammatory Terrien’s marginal corneal disease. Am J Ophthalmol. 1981;92:189-192.
- Chung J, Jin KH, Kang J, et al. Spontaneous corneal perforation in Terrien’s marginal degeneration in childhood: a case report. Medicine (Baltimore). 2017;96:e9095.
- Srinivasan S, Murphy CC, Fisher AC, et al. Terrien marginal degeneration presenting with spontaneous corneal perforation. Cornea. 2006;25:977-980.
- Keenan JD, Mandel MR, Margolis TP. Peripheral ulcerative keratitis associated with vasculitis manifesting asymmetrically as Fuchs superficial marginal keratitis and Terrien marginal degeneration. Cornea. 2011;30:825-827.
