前眼部所見

伊波拉病毒相關眼疾
一目瞭然的要點
Section titled “一目瞭然的要點”1. 什麼是伊波拉病毒相關眼病?
Section titled “1. 什麼是伊波拉病毒相關眼病?”伊波拉病毒病(EVD)是由絲狀病毒科(Filoviridae)伊波拉病毒屬的負鏈單鏈RNA病毒引起的人畜共通傳染病。平均致死率約為50%。
急性期眼部症狀以結膜充血(48–58%)為特徵,但眼科主要關注的是感染後的後遺症。EVD存活者出現的多種症狀統稱為伊波拉病毒病後症候群(PEVDS)。PEVDS包括關節炎、聽力喪失和神經精神障礙,而眼部併發症是最常見的後遺症之一1)。
2013–2016年西非爆發是歷史上最大規模的疫情,超過28,000例病例和約11,000人死亡。2024年一項針對獅子山112名EVD存活者的研究發現,即使在疫情爆發後中位8年,仍有21%(23/112)的存活者患有葡萄膜炎,顯示眼病負擔長期持續1)。
據報導,病毒可從房水中分離出活病毒顆粒,房水是免疫監視較難到達的「免疫特權部位」之一。淚液中未分離出病毒。即使在病毒血症消失後,眼內仍可能存在持續感染。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”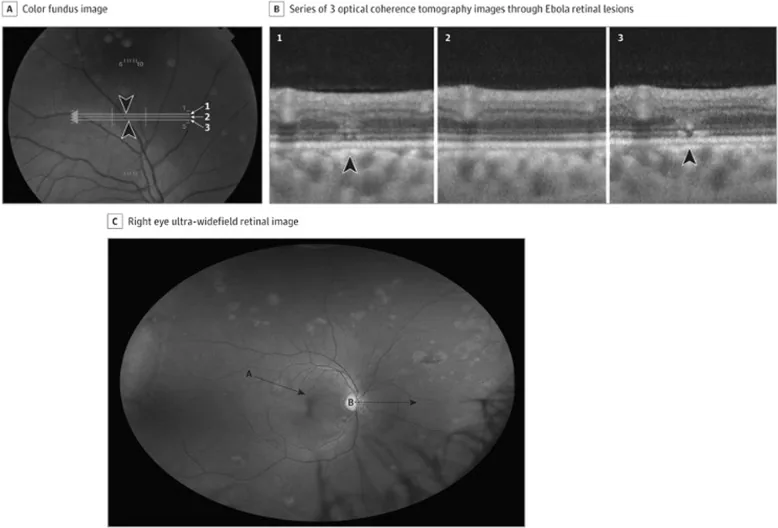
PEVDS相關的眼部症狀是非特異性的。
PEVDS的眼部表現可呈現為過去發炎或當前發炎性變化。
後段所見
在獅子山的一項世代研究中,39%確診葡萄膜炎的眼睛視力低於20/400(WHO失明閾值)1)。後葡萄膜炎(57%)和全葡萄膜炎(29%)是主要類型1)。白內障(18%)、角膜疤痕(9%)和視神經病變(6%)被觀察為繼發性併發症1)。
3. 原因與風險因素
Section titled “3. 原因與風險因素”EVD後葡萄膜炎發病的危險因子包括以下內容:
- 高病毒量:急性期病毒量越高,葡萄膜炎的風險越高。
- 急性期紅眼:急性EVD感染期的雙眼紅眼是葡萄膜炎發病的預測因子。
- 高齡:年齡增長會增加風險。
病毒在免疫特權部位的持續感染也被認為是眼部併發症的主要機制1)。伊波拉病毒可在房水和精液等體液中長期存在,即使在全身病毒血症消失後也是如此。
前往EVD流行的撒哈拉以南非洲地區旅行是最大的危險因子。醫護人員的感染風險也很高。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”PEVDS相關葡萄膜炎的診斷是透過確認有EVD病史患者的眼內發炎症狀來進行。目前文獻中多數報告前葡萄膜炎最常見,但也有研究報告後葡萄膜炎最多。
| 檢查方法 | 目的 |
|---|---|
| 眼底攝影/OCT | 評估視網膜病變和黃斑水腫 |
| 螢光血管攝影(FA) | 評估黃斑水腫和血管炎 |
| B型超音波 | 評估後段和玻璃體混濁 |
OCT顯示外視網膜層異常。眼底照片典型表現為非色素性視網膜病變,病變周圍伴有「無壓迫暗區」。
- 血清學檢查與抗原檢測:用於EVD診斷。急性期RT-PCR、ELISA和病毒分離有效。
- 前房水檢查(RT-PCR檢測病毒RNA):用於確認眼內病毒存在。尤其在白內障手術前重要,有助於評估手術創傷時的病毒暴露風險。
在獅子山的一個隊列中,對50名計劃進行白內障手術的EVD倖存者,在19個月和34個月時通過RT-PCR檢測前房水、玻璃體液和結膜樣本,結果均為伊波拉病毒RNA陰性。
感染後伊波拉葡萄膜炎的鑑別診斷需考慮廣泛的炎症性和感染性原因。
5. 標準治療方法
Section titled “5. 標準治療方法”PEVDS的眼科後遺症根據病因進行管理。
葡萄膜炎的內科治療
Section titled “葡萄膜炎的內科治療”治療根據初診時的嚴重程度分階段進行。
- 局部類固醇(眼藥水):每日4次至每小時頻繁點眼。根據發炎程度調整。
- 睫狀肌麻痺劑:用於預防虹膜後粘連和緩解眼痛。
- 口服類固醇(如潑尼松):當視力顯著下降或發炎惡化時考慮使用。
- 玻璃體內類固醇注射:可用於控制發炎。
有報告將抗病毒藥物(口服法匹拉韋)與類固醇合併使用,但尚不清楚是否有助於疾病消退。迄今為止,尚無免疫調節劑用於慢性伊波拉相關葡萄膜炎管理的報告,其作用尚不明確。
PEVDS中最常見的外科介入是白內障手術。EVD倖存者的白內障通常非常嚴重,併發症風險高。需要注意手術中可能接觸活病毒顆粒,必須採取適當的感染防護措施。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”伊波拉病毒最初感染巨噬細胞、庫普弗細胞和樹突狀細胞等抗原呈現細胞(APCs),然後經由血液和淋巴系統播散至全身。隨後,感染擴散至纖維母細胞、內皮細胞、肝細胞和腎上腺皮質細胞。
APC的病毒感染導致免疫調節失調,釋放大量發炎性和血管擴張性趨化因子。最終,內皮功能障礙和凝血障礙導致低血壓、休克和多器官衰竭。
在眼部,病毒持續潛伏於房水等免疫特權部位被認為是眼科併發症的主要機制1)。房水中曾分離出活病毒顆粒,但淚液中未分離出。
Mandizadza等人(2024)的統合分析提出,伊波拉病毒在免疫特權部位(睪丸、中樞神經系統、眼內液)蓄積,並透過再活化引起發炎和直接組織損傷的機制。病毒在眼內液和中樞神經系統的持續感染可能導致眼科和神經症狀1)。
此外,有指出急性感染期間伊波拉病毒引起的強烈免疫反應(細胞激素風暴)可能留下組織損傷,並成為長期發炎的基礎1)。
7. 最新研究與未來展望(研究階段報告)
Section titled “7. 最新研究與未來展望(研究階段報告)”伊波拉疫苗的開發
Section titled “伊波拉疫苗的開發”2014年疫情爆發後,疫苗開發全面展開。2019年12月19日,美國FDA批准了rVSV-ZEBOV疫苗(商品名Ervebo)用於18歲及以上個體預防EVD。該疫苗的普及可能有助於未來降低EVD後眼科併發症的發生率。
治療性單株抗體
Section titled “治療性單株抗體”在剛果民主共和國針對EVD患者的隨機對照試驗中,MAb114和REGN-EB3在急性期治療方面優於ZMapp和瑞德西韋。這些療法的普及提高了存活率,使得眼部後遺症的管理成為更重要的課題。
長期眼科篩檢的重要性
Section titled “長期眼科篩檢的重要性”獅子山的一項研究顯示,即使在EVD爆發後中位8年,眼疾負擔仍然持續存在1)。在受影響地區建立長期眼科照護體系已成為重要的公共衛生挑戰。
8. 參考文獻
Section titled “8. 參考文獻”- Mandizadza OO, Phebeni RT, Ji C. Prevalence of somatic symptoms among Ebola Virus Disease (EVD) survivors in Africa: a systematic review and meta-analysis. BMC Public Health. 2024;24:1511.
- Yeh S, Shantha JG, Hayek B, Crozier I, Smith JR. Clinical Manifestations and Pathogenesis of Uveitis in Ebola Virus Disease Survivors. Ocul Immunol Inflamm. 2018;26(7):1128-1134. PMID: 29993303.
- Nabi W, Merle H, Abroug N, Jean-Charles A, Ksiaa I, Jelliti B, et al. [Viral uveitis in the tropics]. J Fr Ophtalmol. 2024;47(10):104342. PMID: 39509945.
