ผู้รอดชีวิตจากโรคไวรัสอีโบลา (EVD ) มากถึง 60% มีอาการทางตาหลังฟื้นตัว
ภาวะแทรกซ้อนทางตาที่พบบ่อยที่สุดคือม่านตาอักเสบ (uveitis) ซึ่งเกิดขึ้นในผู้รอดชีวิตประมาณ 21–34%
ม่านตาอักเสบ มักเกิดขึ้น 3–8 สัปดาห์หลังออกจากโรงพยาบาล มักเป็นข้างเดียวและเกิดที่ส่วนหน้าของตาไวรัสสามารถคงอยู่ในบริเวณที่มีภูมิคุ้มกันพิเศษเป็นเวลานาน รวมถึงในอารมณ์ขันน้ำ (aqueous humor) ยังไม่พบการแยกไวรัสจากน้ำตา
มีรายงานว่าภาระโรคทางตายังคงอยู่ในผู้รอดชีวิตจาก EVD เป็นเวลาหลายปีหลังการติดเชื้อ
การรักษาทางจักษุวิทยาโดยพื้นฐานแล้วคือการรักษาตามอาการแบบเป็นขั้นตอนตามโรคที่เป็นสาเหตุ (ม่านตาอักเสบ )
ก่อนการผ่าตัดต้อกระจก ควรตรวจหาไวรัสในน้ำในช่องหน้าลูกตา ด้วยวิธี RT-PCR
โรคไวรัสอีโบลา (EVD ) เป็นโรคติดต่อจากสัตว์สู่คนที่เกิดจากไวรัส RNA สายเดี่ยวลบในวงศ์ Filoviridae สกุลอีโบลา อัตราการเสียชีวิตโดยเฉลี่ยประมาณ 50%
อาการทางตาระยะเฉียบพลันที่ทราบกันดีคือเยื่อบุตาอักเสบ (48-58%) แต่ปัญหาทางจักษุวิทยาที่สำคัญคือภาวะแทรกซ้อนหลังการติดเชื้อ อาการต่างๆ ที่เกิดขึ้นในผู้รอดชีวิตจาก EVD เรียกรวมกันว่า กลุ่มอาการหลังโรคไวรัสอีโบลา (post-Ebola virus disease syndrome: PEVD S) อาการของ PEVD S ได้แก่ ข้ออักเสบ สูญเสียการได้ยิน และความผิดปกติทางจิตประสาท แต่ภาวะแทรกซ้อนทางจักษุวิทยาเป็นหนึ่งในภาวะแทรกซ้อนหลังการติดเชื้อที่พบบ่อยที่สุด1) .
การระบาดของโรคไวรัสอีโบลาในแอฟริกาตะวันตกระหว่างปี 2013–2016 เป็นการระบาดครั้งใหญ่ที่สุดในประวัติศาสตร์ โดยมีผู้ป่วยมากกว่า 28,000 ราย และเสียชีวิตประมาณ 11,000 ราย การศึกษาในปี 2024 กับผู้รอดชีวิตจาก EVD จำนวน 112 คนในเซียร์ราลีโอน พบว่าภาวะม่านตาอักเสบ ยังคงพบในผู้รอดชีวิต 21% (23/112 คน) หลังจากผ่านไปเฉลี่ย 8 ปีนับจากการระบาด ซึ่งบ่งชี้ถึงภาระโรคทางตาที่ยาวนาน1) .
Q
ไวรัสอีโบลาซ่อนตัวอยู่ในส่วนใดของดวงตา?
A
มีรายงานการแยกอนุภาคไวรัสที่มีชีวิตจาก aqueous humor ส่วนหน้า ซึ่งเป็นหนึ่งในบริเวณที่มีภูมิคุ้มกันพิเศษที่ระบบภูมิคุ้มกันเข้าถึงได้ยาก ยังไม่มีการแยกไวรัสจากน้ำตา การติดเชื้อที่คงอยู่ในดวงตาอาจเกิดขึ้นได้แม้หลังจากไวรัสในเลือดหายไปแล้ว
ภาพไวรัสอีโบลา Ashwin Venkatesh; Ravi Patel; Simran Goyal; Timothy Rajaratnam; Anant Sharma; Parwez Hossain. Ocular manifestations of emerging viral diseases. Eye (Lond). 2021 Apr 29; 35(4):1117-1139. Figure 1. PM
CI D: PMC7844788. License: CC BY.
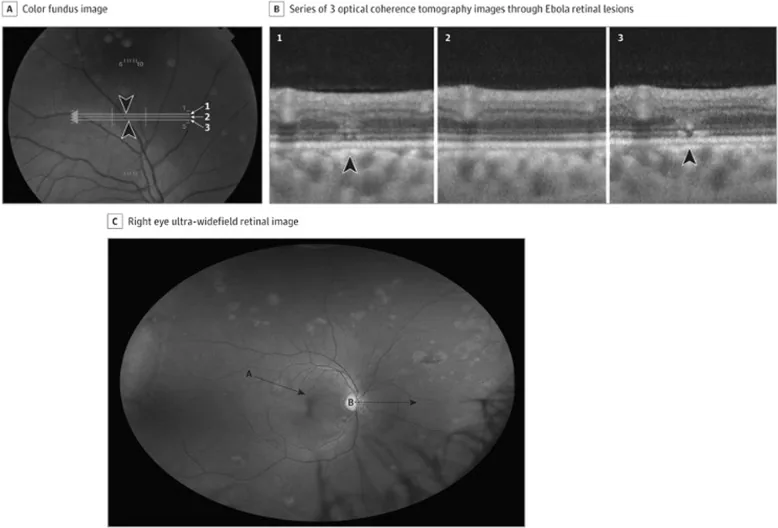
รอยโรคจอประสาทตา จากอีโบลา A ภาพถ่ายจอประสาทตา สี B ภาพ OCT ที่สอดคล้องกันแสดงความไม่ต่อเนื่องในชั้นจอประสาทตา ชั้นนอก C รอยโรคหลายจุดที่ไม่มีเม็ดสีและบริเวณรอบรอยโรคมืดโดยไม่มีแรงกด ที่มา: Steptoe et al. [18] (สัญญาอนุญาต CC-BY).
อาการทางตาที่เกี่ยวข้องกับ PEVD S ไม่จำเพาะเจาะจง
การมองเห็น ลดลงต้อกระจก กลัวแสง (ไวต่อแสง ) : ปรากฏร่วมกับการอักเสบจุดลอยในตา : เนื่องจากความขุ่นของวุ้นตา อาการแสบตาและเห็นแสงเป็นวง : เกี่ยวข้องกับกระจกตา บวมหรือต้อกระจก ปวดตา ความดันลูกตา สูง
อาการแสดงทางตาของ PEVD S ปรากฏเป็นการเปลี่ยนแปลงจากการอักเสบในอดีตหรือปัจจุบัน
อาการแสดงของส่วนหน้าของตา
เยื่อบุตาอักเสบ และกระจกตา บวม
ตะกอนหลังกระจกตา (KP) : แบบ granulomatous หรือ non-granulomatous
เซลล์ในช่องหน้าตาและ flare : สะท้อนระดับการอักเสบ
การยึดติดของม่านตา ด้านหลัง : เกิดจากการอักเสบซ้ำๆ
ม่านตา สองสี
ความผิดปกติของส่วนหลังของลูกตา
ความขุ่นในวุ้นตา : เนื่องจากการแทรกซึมของเซลล์อักเสบ
รอยโรคจอตา : ไม่มีเม็ดสี มีบริเวณ “มืดโดยไม่มีแรงกด” ล้อมรอบ รอยโรครอบหัวประสาทตาจะโค้งตามแนวราฟีแนวนอน หลีกเลี่ยงรอยบุ๋มจอตา
จอตาบวมที่จุดรับภาพ : ทำให้การมองเห็น ลดลง
อาการบวมของหัวประสาทตา : พบในบางราย
จอประสาทตาลอก แบบดึงรั้ง / ลูกตาฝ่อ
ในการศึกษาแบบกลุ่มประชากรในเซียร์ราลีโอน พบว่า 39% ของดวงตาที่ยืนยันว่ามีม่านตาอักเสบ มีระดับสายตาแย่กว่า 20/400 (เกณฑ์ตาบอดของ WHO)1) ม่านตาอักเสบ ส่วนหลัง (57%) และม่านตาอักเสบ ทั้งตา (29%) เป็นรูปแบบหลัก1) นอกจากนี้ ยังพบต้อกระจก (18%) แผลเป็นที่กระจกตา (9%) และโรคเส้นประสาทตา (6%) เป็นภาวะแทรกซ้อนทุติยภูมิ1)
Q
ม่านตาอักเสบหลัง EVD เกิดขึ้นเมื่อใด?
A
โดยทั่วไปเกิดขึ้น 3–8 สัปดาห์หลังจากออกจากโรงพยาบาลด้วย EVD ในกรณีส่วนใหญ่ เริ่มต้นเป็นม่านตาอักเสบ ส่วนหน้าข้างเดียว แต่ก็พบม่านตาอักเสบ ส่วนหลังหรือทั้งตาในจำนวนหนึ่ง นอกจากนี้ มีรายงานว่าภาระโรคตายังคงอยู่เป็นเวลาหลายปีหลังการติดเชื้อ1)
ปัจจัยเสี่ยงต่อการเกิดม่านตาอักเสบ หลังโรคไวรัสอีโบลา ได้แก่:
ปริมาณไวรัสสูง : ยิ่งปริมาณไวรัสในระยะเฉียบพลันสูง ความเสี่ยงต่อม่านตาอักเสบ ก็ยิ่งเพิ่มขึ้นตาแดง ในระยะเฉียบพลันตาแดง ทั้งสองข้างในระยะติดเชื้ออีโบลาเฉียบพลันเป็นปัจจัยทำนายการเกิดม่านตาอักเสบ อายุมาก : ความชราทำให้ความเสี่ยงเพิ่มขึ้น
การติดเชื้อไวรัสแบบถาวรในบริเวณที่มีภูมิคุ้มกันพิเศษ ยังถือเป็นกลไกหลักของภาวะแทรกซ้อนทางตา1) ไวรัสอีโบลาสามารถคงอยู่ในของเหลวในร่างกายรวมถึงอารมณ์ขันในน้ำและน้ำอสุจิเป็นเวลานานแม้หลังจากไวรัสในกระแสเลือดหายไปแล้ว
การเดินทางไปยังภูมิภาคแอฟริกาใต้สะฮาราที่โรคไวรัสอีโบลาเป็นโรคประจำถิ่นเป็นปัจจัยเสี่ยงที่ใหญ่ที่สุด บุคลากรทางการแพทย์ก็มีความเสี่ยงสูงต่อการติดเชื้อเช่นกัน
การวินิจฉัยม่านตาอักเสบ ที่เกี่ยวข้องกับ PEVD S ทำได้โดยการยืนยันการพบการอักเสบภายในลูกตาในผู้ป่วยที่มีประวัติการติดเชื้อ EVD วรรณกรรมปัจจุบันส่วนใหญ่รายงานว่าม่านตาอักเสบ ส่วนหน้าเป็นชนิดที่พบบ่อยที่สุด แต่ก็มีการศึกษาที่รายงานว่าม่านตาอักเสบ ส่วนหลังเป็นชนิดที่พบบ่อยที่สุดเช่นกัน
วิธีการตรวจภาพ วัตถุประสงค์ ภาพถ่ายจอตา / OCT ประเมินรอยโรคจอตาและจอตาบวมน้ำ การตรวจหลอดเลือดด้วยฟลูออเรสซีน (FA ) ประเมินจอประสาทตา บวมน้ำและหลอดเลือดอักเสบ อัลตราซาวนด์โหมด B ประเมินส่วนหลังของลูกตาและความขุ่นของวุ้นตา
OCT แสดงความผิดปกติของชั้นจอประสาทตา ชั้นนอก ภาพถ่ายจอประสาทตา แสดงรอยโรคจอประสาทตา ที่ไม่มีเม็ดสี โดยมีบริเวณ “มืดโดยไม่มีแรงกด” รอบรอยโรค ซึ่งเป็นลักษณะเฉพาะ
การตรวจทางซีรั่มวิทยา/การตรวจหาแอนติเจน : การวินิจฉัยโรคอีโบลา (EVD ) ในระยะเฉียบพลัน การตรวจ RT-PCR, ELISA และการแยกเชื้อไวรัสมีประโยชน์การตรวจน้ำในช่องหน้าตา (การตรวจหา RNA ของไวรัสด้วย RT-PCR) : ใช้เพื่อยืนยันการมีอยู่ของไวรัสภายในลูกตา สำคัญโดยเฉพาะก่อนการผ่าตัดต้อกระจก ช่วยประเมินความเสี่ยงของการสัมผัสไวรัสระหว่างการผ่าตัด
ในกลุ่มตัวอย่างจากเซียร์ราลีโอน ตัวอย่างน้ำในช่องหน้าตา น้ำวุ้นตา และเยื่อบุตา จากผู้รอดชีวิตจาก EVD จำนวน 50 รายที่วางแผนจะผ่าตัดต้อกระจก ถูกตรวจด้วย RT-PCR ที่ 19 และ 34 เดือน และทั้งหมดยืนยันว่าเป็นลบต่อ RNA ของไวรัสอีโบลา
สำหรับการวินิจฉัยแยกโรคม่านตาอักเสบ จากอีโบลาหลังการติดเชื้อ ต้องพิจารณาสาเหตุการอักเสบและการติดเชื้อที่หลากหลาย
ไวรัสเริมชนิดที่ 1 และ 2, ไซโตเมกาโลไวรัส, ไวรัสเอปสไตน์-บาร์
ไวรัสซิกา ไวรัสเวสต์ไนล์ ไวรัสเดงกี
ทอกโซพลาสมา ซิฟิลิส วัณโรค ซาร์คอยโดซิส
คอรอยด์ อักเสบหลายจุด โรคฮาราดะ
ภาวะแทรกซ้อนทางจักษุวิทยาของ PEVD S ได้รับการจัดการตามพยาธิสภาพที่เป็นสาเหตุ
การรักษาจะดำเนินการเป็นขั้นตอนตามความรุนแรงในการตรวจครั้งแรก
สเตียรอยด์ เฉพาะที่ (ยาหยอดตา)ยาหยอดตาคลายกล้ามเนื้อปรับเลนส์ : ใช้เพื่อป้องกันการยึดติดของม่านตา ด้านหลังและบรรเทาอาการปวดตา สเตียรอยด์ ชนิดรับประทาน (เช่น เพรดนิโซน)การมองเห็น ลดลงอย่างมากหรือการอักเสบแย่ลงการฉีดสเตียรอยด์ เข้าในวุ้นตา : อาจใช้เพื่อควบคุมการอักเสบ
มีรายงานการใช้ยาต้านไวรัส (ฟาวิพิราเวียร์ชนิดรับประทาน) ร่วมกับสเตียรอยด์ แต่ไม่ชัดเจนว่าช่วยให้โรคหายหรือไม่ จนถึงปัจจุบัน ยังไม่มีรายงานการใช้ยาปรับภูมิคุ้มกันในการจัดการยูเวียอักเสบเรื้อรังที่เกี่ยวข้องกับอีโบลา และบทบาทของยายังไม่เป็นที่ทราบ
การผ่าตัดที่พบบ่อยที่สุดใน PEVD S คือการผ่าตัดต้อกระจก ต้อกระจก ในผู้รอดชีวิตจาก EVD มักมีความรุนแรงมาก มีความเสี่ยงสูงต่อภาวะแทรกซ้อน ต้องระวังการสัมผัสกับอนุภาคไวรัสที่มีชีวิตระหว่างการผ่าตัด และจำเป็นต้องมีมาตรการป้องกันการติดเชื้อที่เหมาะสม
แนะนำอย่างยิ่งให้ทำการตรวจ RT-PCR ของไวรัสอีโบลาในอารมณ์ขันน้ำและอารมณ์ขันวุ้นตา ก่อนการผ่าตัดตา (โดยเฉพาะการผ่าตัดต้อกระจก )
สมาคมธนาคารตา แห่งอเมริกา (EB AA) ได้แก้ไขมาตรฐานเพื่อแยกบุคคลที่มีประวัติ EVD ออกจากการเป็นผู้บริจาคอย่างถาวร
เมื่อใช้สเตียรอยด์ เพื่อควบคุมการอักเสบ ให้ใช้ด้วยความระมัดระวังโดยคำนึงถึงความเป็นไปได้ของการติดเชื้อไวรัส
ไวรัสอีโบลาในระยะแรกจะติดเชื้อในเซลล์นำเสนอแอนติเจน (APCs) เช่น มาโครฟาจ เซลล์คัพเฟอร์ และเซลล์เดนไดรต์ จากนั้นแพร่กระจายไปทั่วร่างกายผ่านทางเลือดและระบบน้ำเหลือง ต่อมาการติดเชื้อจะขยายไปยังเซลล์ไฟโบรบลาสต์ เซลล์บุผนังหลอดเลือด เซลล์ตับ และเซลล์ต่อมหมวกไตส่วนคอร์เทกซ์
การติดเชื้อไวรัสใน APC ทำให้เกิดความผิดปกติในการควบคุมภูมิคุ้มกัน ปล่อยสารเคมีที่ก่อให้เกิดการอักเสบและขยายหลอดเลือดจำนวนมาก ในที่สุด ความผิดปกติของเยื่อบุผนังหลอดเลือดและความผิดปกติของการแข็งตัวของเลือดนำไปสู่ความดันโลหิตต่ำ ภาวะช็อก และอวัยวะล้มเหลวหลายระบบ
ในดวงตา การที่ไวรัสแฝงตัวอย่างต่อเนื่องในบริเวณที่มีภูมิคุ้มกันพิเศษ เช่น อารมณ์ขันในน้ำ ถือเป็นกลไกหลักของภาวะแทรกซ้อนทางจักษุวิทยา 1) อนุภาคไวรัสที่มีชีวิตเคยถูกแยกได้จากอารมณ์ขันในน้ำ แต่ไม่เคยถูกแยกจากน้ำตา
การวิเคราะห์อภิมานของ Mandizadza และคณะ (2024) เสนอว่ากลไกที่ไวรัสอีโบลาสะสมในบริเวณที่มีภูมิคุ้มกันพิเศษ (อัณฑะ ระบบประสาทส่วนกลาง และของเหลวในลูกตา) และทำให้เกิดการอักเสบและการทำลายเนื้อเยื่อโดยตรงผ่านการกระตุ้นซ้ำ การติดเชื้อไวรัสอย่างต่อเนื่องในของเหลวในลูกตาและระบบประสาทส่วนกลางอาจเป็นสาเหตุของอาการทางจักษุวิทยาและระบบประสาท 1) .
นอกจากนี้ การตอบสนองทางภูมิคุ้มกันที่รุนแรง (พายุไซโตไคน์) จากไวรัสอีโบลาในระหว่างการติดเชื้อเฉียบพลันอาจทำให้เกิดความเสียหายต่อเนื้อเยื่อและเป็นพื้นฐานสำหรับการอักเสบในระยะยาว 1) .
หลังจากการระบาดในปี 2014 การพัฒนาวัคซีนก็เร่งตัวขึ้น เมื่อวันที่ 19 ธันวาคม 2019 FDA ของสหรัฐอเมริกาได้อนุมัติวัคซีน rVSV-ZEB OV (ชื่อทางการค้า Ervebo) สำหรับป้องกันโรค EVD ในบุคคลที่มีอายุ 18 ปีขึ้นไป การแพร่กระจายของวัคซีนนี้อาจนำไปสู่การลดความถี่ของภาวะแทรกซ้อนทางจักษุวิทยาหลัง EVD ในอนาคต
การทดลองแบบสุ่มที่มีกลุ่มควบคุมในผู้ป่วย EVD ในสาธารณรัฐประชาธิปไตยคองโกแสดงให้เห็นว่า MAb114 และ REGN-EB 3 เหนือกว่า ZMapp และ remdesivir ในการรักษาระยะเฉียบพลัน การแพร่กระจายของการรักษาเหล่านี้ทำให้จำนวนผู้รอดชีวิตเพิ่มขึ้น ทำให้การจัดการกับภาวะแทรกซ้อนทางจักษุวิทยามีความสำคัญมากขึ้น
การศึกษาในเซียร์ราลีโอนแสดงให้เห็นว่าภาระโรคตายังคงอยู่เป็นเวลามัธยฐาน 8 ปีหลังการระบาดของ EVD 1) การพัฒนาระบบการดูแลดวงตาระยะยาวในพื้นที่ที่ได้รับผลกระทบกลายเป็นความท้าทายด้านสาธารณสุขที่สำคัญในอนาคต
Mandizadza OO, Phebeni RT, Ji C. Prevalence of somatic symptoms among Ebola Virus Disease (EVD ) survivors in Africa: a systematic review and meta-analysis. BMC Public Health. 2024;24:1511.
Yeh S, Shantha JG, Hayek B, Crozier I, Smith JR. Clinical Manifestations and Pathogenesis of Uveitis in Ebola Virus Disease Survivors. Ocul Immunol Inflamm. 2018;26(7):1128-1134. PMID: 29993303.
Nabi W, Merle H, Abroug N, Jean-Charles A, Ksiaa I, Jelliti B, et al. [Viral uveitis in the tropics]. J Fr Ophtalmol. 2024;47(10):104342. PMID: 39509945.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต