眼壓和視力
視力下降:從輕度下降到手動視力不等。病例報告中矯正視力可降至20/801)。
眼壓升高:真實眼壓升高,但中央角膜的Goldmann壓平眼壓計可能顯示假性低值2)。這是因為介面的液體墊效應容易被壓縮1)。
周邊測量:應使用Tono-Pen或動態輪廓眼壓計測量周邊眼壓2)。

介面液症候群(interface fluid syndrome, IFS)是LASIK術後一種罕見但威脅視力的併發症,液體在角膜瓣和角膜基質床之間(介面)積聚。自早期報告以來,它被描述為壓力誘導的層間基質角膜炎(pressure-induced interlamellar stromal keratitis, PISK),與眼壓升高相關1)。
IFS的主要原因是類固醇誘導的眼壓升高1)3)。類固醇誘導的高眼壓導致介面液體積聚,也可能導致眼壓被低估3)。它通常發生在術後早期(數天至數週),但也有LASIK術後10年發生的遲發性病例報導1)。
除LASIK外,IFS也可能發生在SMILE(小切口角膜基質透鏡取出術)或板層角膜移植術後。埃及報導LASIK術後IFS的發生率為2.9%,但由於該研究使用了強效類固醇(地塞米松),一般發生率推測要低得多。
患者在LASIK術後數天至數月(有時數年)以視力模糊為主訴就診。可能伴有疼痛或畏光1)。典型情況下,發生在LASIK術後長期使用局部類固醇的患者1)。
眼壓和視力
視力下降:從輕度下降到手動視力不等。病例報告中矯正視力可降至20/801)。
眼壓升高:真實眼壓升高,但中央角膜的Goldmann壓平眼壓計可能顯示假性低值2)。這是因為介面的液體墊效應容易被壓縮1)。
周邊測量:應使用Tono-Pen或動態輪廓眼壓計測量周邊眼壓2)。
角膜所見
介面混濁:在角膜瓣與基質床之間可見瀰漫性混濁1)。
液體蓄積:裂隙燈顯微鏡檢查有時可觀察到明顯的液體層,但並非總是清晰可見。
角膜水腫:可能出現上皮下積水或微囊泡(微小水泡)1)。
OCT發現:前眼部OCT可清晰顯示介面的液體蓄積,有助於確診1)2)。
IFS的原因大致分為兩類。第一類是類固醇引起的眼壓升高,這是最常見的原因1)3)。第二類是角膜內皮功能不全。
任何導致眼壓升高的疾病都可能成為IFS的原因。已有報導包括葡萄膜炎、Posner-Schlossman症候群、巨細胞病毒性內皮炎、眼前節毒性症候群(TASS)、外傷、感染性角膜炎等。患有Fuchs角膜內皮營養不良等角膜內皮功能不全的患者發病風險也較高。
所有接受過在角膜基質與角膜瓣之間產生潛在間隙的手術的患者都有發生IFS的風險。最常見於LASIK患者,但SMILE或板層角膜移植術後也可發生。
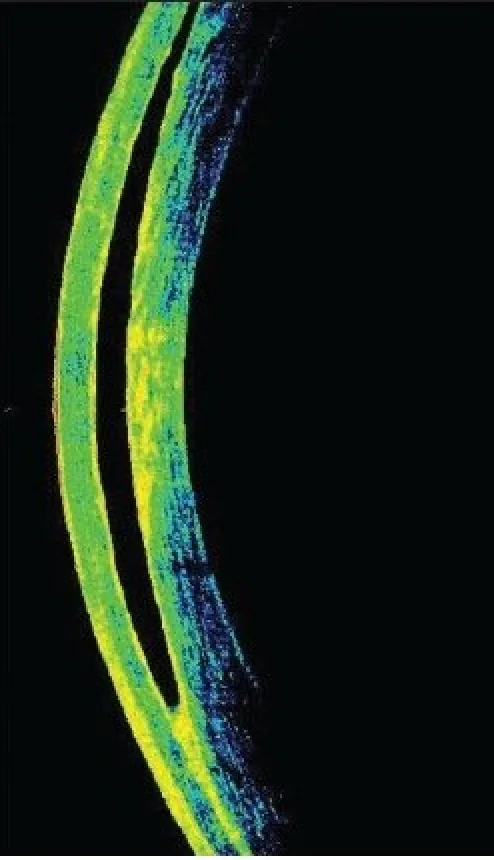
IFS的分期根據角膜水腫程度和混濁模式分類如下。
| 分期 | 表現 |
|---|---|
| 第0期 | LASIK術後正常角膜 |
| 第1期 | 輕度至中度腫脹,混濁極輕微 |
| 第2期 | 中度至重度腫脹,瀰漫性混濁和液體囊袋 |
| 第3期 | 融合的大液體囊袋,散在混濁 |
診斷依據臨床病程和裂隙燈顯微鏡檢查,並透過前節OCT確認1)。OCT可確認角膜瓣與基質床介面間的液體蓄積1)。角膜密度測量(Scheimpflug成像角膜亮度測量)也有助於IFS的評估和分級1)。
眼壓測量時,Goldmann壓平眼壓計的中央測量可能出現假性低值,需注意2)。建議周邊部Tonopen測量或動態輪廓眼壓計1)2)。
| 疾病 | 鑑別要點 |
|---|---|
| DLK | 術後2-5天發病,有疼痛,眼壓正常 |
| 微生物性角膜炎 | 眼壓正常,可見浸潤 |
| 上皮植入 | 眼壓正常,無界面液 |
與DLK的鑑別尤為重要。DLK的治療是使用類固醇,但對IFS使用類固醇會進一步升高眼壓並加重症狀1)。DLK可見發炎性單核細胞和顆粒球,而IFS則無發炎細胞1)。
IFS的基本治療是停用類固醇和開始使用降眼壓藥物1)。
β受體阻斷劑(如噻嗎洛爾)是一線藥物,效果不佳時可聯合碳酸酐酶抑制劑和α受體激動劑1)。有病例報告顯示,聯合使用0.2%溴莫尼定、0.5%噻嗎洛爾和2.0%多佐胺,36小時後視力改善1)。降眼壓藥物持續使用1-3個月後逐漸減量停藥1)。
如果藥物控制眼壓不佳,可能需要手術介入。有報告對伴有Fuchs角膜內皮營養不良的IFS採用DMEK(角膜內皮移植術)進行管理。
如果合併上皮植入,需掀開角膜瓣進行機械性清除1)。聯合使用50%酒精和0.02%絲裂黴素C塗抹以預防復發1)。
及時診斷IFS對於防止永久性視力喪失至關重要。如果誤診為DLK並使用類固醇,IFS會惡化,因此兩者的鑑別決定了治療策略。1)
IFS的病理生理學主要有兩種機制被提出。
第一種機制是眼壓升高導致的液體移動。眼壓升高時,液體通過角膜內皮從高壓區(前房側)移動到低壓區(介面間隙)。LASIK瓣製作產生的介面成為低壓區,導致液體在此積聚。類固醇誘導的眼壓升高是此機制最常見的誘因1)3)。
第二種機制是角膜內皮功能障礙。如Fuchs角膜內皮營養不良等導致角膜內皮泵功能受損時,角膜基質的水分排出不足,液體更容易在介面積聚。
DLK中可見發炎性單核細胞和顆粒細胞聚集,而IFS中無發炎細胞,僅存在水腫1)。共聚焦顯微鏡下可觀察到微空腔(微小空隙),被認為是基質水腫的結果1)。
遲發性IFS的機制中,有假說認為上皮植入形成瘻管,為液體流入介面提供了「空間」1)。
類固醇誘導的眼壓升高導致介面液體積聚,同時也導致眼壓被低估。降低眼壓可使炎症消退。3)
在IFS中,實際眼壓是升高的。但使用Goldmann壓平眼壓計測量中央角膜時,介面積聚的液體的緩衝作用使角膜容易被壓縮,導致眼壓測量值假性偏低。因此,對於有LASIK病史的患者,建議進行周邊眼壓測量或使用動態輪廓眼壓計。
IFS的臨床表現正在擴大。傳統上被認為是術後早期併發症,但已有LASIK術後10年發生遲發性PISK合併上皮植入的病例報告1)。該病例推測上皮植入形成瘻管,促進液體流入介面1)。此外,還有一例因葡萄膜炎治療加用類固醇後,LASIK術後9年發生PISK的報告1)。
隨著SMILE的普及,SMILE術後IFS也成為鑑別診斷中考慮的併發症。傳統眼壓測量方法的局限性已被認識,前段OCT篩檢的重要性得到強調2)。當出現不明原因的視力下降或眼壓升高時,建議進行OCT檢查1)。
IFS通常發生在術後1至3天,但也可能在數年後發生。對於長期使用類固醇的LASIK術後患者,持續的眼壓監測非常重要。1)