คำจำกัดความ : ภาวะแทรกซ้อนหลังการผ่าตัด LASIK ซึ่งมีของเหลวสะสมในชั้นระหว่างแผ่นปิดกระจกตา และเนื้อกระจกตา เรียกอีกอย่างว่า กระจกตา อักเสบชั้นสโตรมาที่เกิดจากความดัน (PIS K)
สาเหตุ : ส่วนใหญ่เกิดจากความดันลูกตา สูงจากสเตียรอยด์ 1) ความผิดปกติของเซลล์บุผนังกระจกตา หรือม่านตาอักเสบ ก็เป็นสาเหตุได้เช่นกัน
การวินิจฉัย : การสะสมของของเหลวในชั้นระหว่างแผ่นปิดกระจกตา ได้รับการยืนยันโดย OCT ส่วนหน้าของลูกตา 1) เครื่องวัดความดันลูกตาแบบ Goldmann อาจแสดงค่าความดันลูกตาต่ำ เทียม 2)
การรักษา : พื้นฐานคือการหยุดสเตียรอยด์ และให้ยาลดความดันลูกตา 1) การแยกโรคจาก DLK (keratitis แบบแผ่กระจายชั้น) มีความสำคัญอย่างยิ่ง เพราะการให้สเตียรอยด์ ผิดจะทำให้ IFS แย่ลง 1)
พยากรณ์โรค : หากวินิจฉัยได้เร็วและรักษาอย่างเหมาะสม พยากรณ์โรคทางสายตาดี หากไม่รักษามีความเสี่ยงต่อการเกิดโรคเส้นประสาทตา จากต้อหิน
กลุ่มอาการของเหลวในชั้นรอยต่อ (Interface Fluid Syndrome: IFS ) เป็นภาวะแทรกซ้อนที่พบได้น้อยแต่คุกคามการมองเห็น โดยมีของเหลวสะสมระหว่างแผ่นปิดและเตียงเนื้อเยื่อกระจกตา (ชั้นรอยต่อ) หลังการผ่าตัด LASIK ตั้งแต่รายงานแรกเริ่ม มีการอธิบายว่าเป็น keratitis ของชั้นสโตรมาที่เกิดจากความดัน (Pressure-Induced Interlamellar Stromal Keratitis: PIS K) 1)
สาเหตุหลักของ IFS คือความดันลูกตา สูงที่เกิดจากสเตียรอยด์ 1) 3) ความดันลูกตา สูงที่เกิดจากสเตียรอยด์ ทำให้ของเหลวสะสมในชั้นรอยต่อ และยังทำให้ประเมินความดันลูกตาต่ำ กว่าความเป็นจริง 3) มักเกิดในช่วงหลังผ่าตัดระยะแรก (วันถึงสัปดาห์) แต่ก็มีรายงานกรณีที่เกิดช้าถึง 10 ปีหลัง LASIK 1)
นอกจาก LASIK แล้ว ยังสามารถเกิดหลัง SMILE (การสกัดเลนส์ผ่านแผลเล็ก) หรือการปลูกถ่ายกระจกตา แบบชั้นได้อีกด้วย อุบัติการณ์ของ IFS หลัง LASIK ในอียิปต์รายงานไว้ที่ 2.9% แต่เนื่องจากการศึกษานี้ใช้สเตียรอยด์ ชนิดแรง (dexamethasone) อุบัติการณ์ทั่วไปจึงน่าจะต่ำกว่านี้มาก
หลังการผ่าตัด LASIK หลายวันถึงหลายเดือน (บางครั้งหลายปี) ผู้ป่วยมาด้วยอาการหลักคือตามัว อาจมีอาการปวดหรือกลัวแสงร่วมด้วย 1) โดยทั่วไปเกิดในผู้ป่วยที่ใช้สเตียรอยด์ ชนิดทาเป็นเวลานานหลัง LASIK 1)
ความดันลูกตาและการมองเห็น
การมองเห็น ลดลงการมองเห็นที่แก้ไขแล้ว ลดลงถึง 20/80 1)
ความดันลูกตา สูงความดันลูกตา จริงสูงขึ้น แต่เครื่องวัดความดันลูกตาแบบ Goldmann ที่กระจกตา ส่วนกลางอาจให้ค่าต่ำเทียมเนื่องจากผลของเบาะของเหลวในชั้นรอยต่อที่ถูกกดได้ง่าย 1) 2)
การวัดบริเวณรอบนอก : ควรวัดความดันลูกตา บริเวณรอบนอกโดยใช้ Tonopen หรือเครื่องวัดความดันลูกตา แบบ Dynamic Contour 2)
ผลการตรวจกระจกตา
ความขุ่นที่รอยต่อ : พบความขุ่นแบบกระจายระหว่างแผ่นปิดและเนื้อเยื่อพื้น 1)
การสะสมของเหลว : การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด อาจพบชั้นของเหลวที่ชัดเจน แต่ไม่เสมอไป
อาการบวมน้ำของกระจกตา : อาจพบอาการบวมน้ำใต้เยื่อบุผิวหรือตุ่มน้ำขนาดเล็ก 1)
ผล OCT : OCT ส่วนหน้าสามารถแสดงการสะสมของเหลวที่รอยต่อได้อย่างชัดเจน มีประโยชน์ในการยืนยันการวินิจฉัย 1) 2)
สาเหตุของ IFS แบ่งออกเป็นสองประเภทหลัก ประเภทแรกคือความดันลูกตา สูงที่เกิดจากสเตียรอยด์ ซึ่งเป็นสาเหตุที่พบบ่อยที่สุด 1) 3) ประเภทที่สองคือความผิดปกติของเซลล์บุผนังกระจกตา
ภาวะใดๆ ที่ทำให้ความดันลูกตา สูงขึ้นอาจเป็นสาเหตุของ IFS ได้ มีรายงานกรณีต่างๆ เช่น ม่านตาอักเสบ , กลุ่มอาการพอสเนอร์-ชลอสแมน , เยื่อบุผนังกระจกตา อักเสบจากไซโตเมกาโลไวรัส, กลุ่มอาการพิษของส่วนหน้าของลูกตา (TASS ), การบาดเจ็บ และกระจกตา อักเสบติดเชื้อ ผู้ป่วยที่มีความบกพร่องของเซลล์บุผนังกระจกตา เช่น โรคเสื่อมของฟุคส์ ก็มีความเสี่ยงสูงเช่นกัน
ผู้ป่วยทุกรายที่ได้รับการผ่าตัดที่สร้างช่องว่างระหว่างเนื้อกระจกตา และแผ่นปิดมีความเสี่ยงต่อ IFS พบมากที่สุดในผู้ป่วย LASIK แต่ก็พบได้หลังการผ่าตัด SMILE และการปลูกถ่ายกระจกตา แบบชั้น
เมื่อใช้ยาหยอดตาสเตียรอยด์ หลัง LASIK การวัดความดันลูกตา เป็นประจำเป็นสิ่งจำเป็น การวัดที่กระจกตา ส่วนกลางอาจให้ค่าต่ำกว่าความเป็นจริง ควรพิจารณาวัดที่ส่วนรอบนอกหรือใช้เครื่องวัดความดันลูกตา แบบไดนามิกคอนทัวร์ หากมีสายตาลดลงโดยไม่ทราบสาเหตุ ควรไปพบจักษุแพทย์ทันที
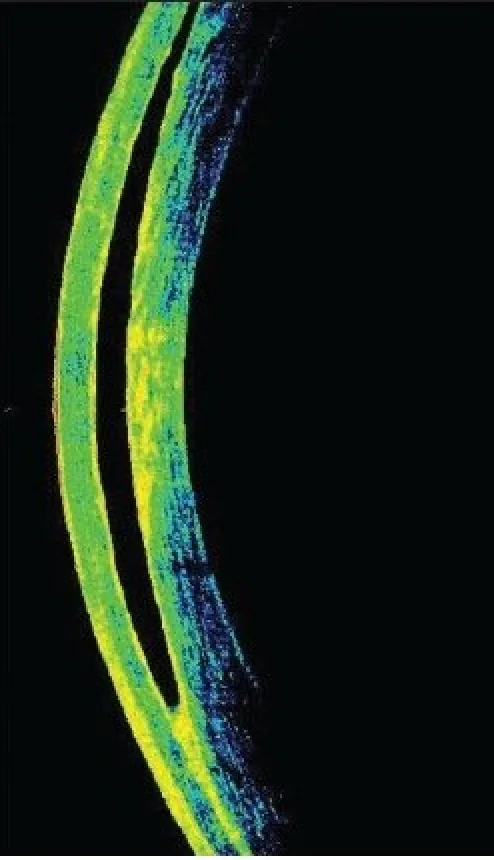
ภาพของกลุ่มอาการของเหลวที่รอยต่อ Sirisha Senthil, Varsha Rathi, Chandrasekhar Garudadri Misleading Goldmann applanation tonometry in a post-LAS
IK eye with interface fluid syndrome 2010 Jul-Aug Indian J Ophthalmol. 2010 Jul-Aug; 58(4):333-335 Figure 1. PM
CI D: PMC2907040. License: CC BY.
OCT กระจกตา แสดงบริเวณสะท้อนต่ำเป็นแถบระหว่างแผ่นปิด LAS
IK และเนื้อเยื่อพื้น ของเหลวที่สะสมที่รอยต่อยกแผ่นปิดขึ้น ดังที่เห็นในภาพตัดขวาง
การแบ่งระยะของ IFS ขึ้นอยู่กับระดับของอาการบวมน้ำของกระจกตา และรูปแบบของความขุ่น ดังนี้
ระยะ ลักษณะที่พบ ระยะ 0 กระจกตา ปกติหลัง LASIK ระยะ 1 บวมเล็กน้อยถึงปานกลาง ขุ่นเล็กน้อย ระยะ 2 บวมปานกลางถึงรุนแรง ขุ่นกระจายและมีถุงน้ำ ระยะ 3 ถุงน้ำขนาดใหญ่รวมตัวกัน ขุ่นประปราย
การวินิจฉัยทำได้จากประวัติทางคลินิกและการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit-lamp) และยืนยันด้วย OCT ส่วนหน้า1) OCT แสดงการสะสมของของเหลวที่รอยต่อระหว่างแผ่นปิด (flap) และเนื้อกระจกตา ชั้นสโตรมา (stromal bed)1) การวัดความหนาแน่นของกระจกตา (การวัดความสว่างของกระจกตา ด้วยการถ่ายภาพ Scheimpflug) ก็มีประโยชน์ในการประเมินและจัดระดับ IFS เช่นกัน1)
ในการวัดความดันลูกตา ควรระวังเนื่องจากการวัดส่วนกลางด้วยเครื่องวัดความดันลูกตาแบบ Goldmann applanation อาจให้ค่าต่ำเทียม2) แนะนำให้วัดบริเวณรอบนอกด้วย Tonopen หรือเครื่องวัดความดันลูกตา แบบ Dynamic Contour1) 2)
โรค จุดที่ใช้แยกโรค DLK เกิดหลังผ่าตัด 2-5 วัน มีอาการปวด ความดันลูกตา ปกติ กระจกตา อักเสบจากเชื้อจุลินทรีย์ความดันลูกตา ปกติ พบการแทรกซึมเยื่อบุผิวเจริญเข้าไป ความดันลูกตา ปกติ ไม่มีของเหลวในรอยต่อ
การแยกจาก DLK มีความสำคัญเป็นพิเศษ การรักษา DLK คือสเตียรอยด์ แต่การให้สเตียรอยด์ ใน IFS จะทำให้ความดันลูกตา สูงขึ้นและอาการแย่ลง1) ใน DLK จะพบเซลล์เม็ดเลือดขาวชนิดโมโนนิวเคลียร์และแกรนูโลไซต์ ในขณะที่ IFS ไม่พบเซลล์อักเสบ1) .
Q
IFS วินิจฉัยได้อย่างไร?
A
การวินิจฉัย IFS ขึ้นอยู่กับประวัติการใช้สเตียรอยด์ หลัง LASIK การเริ่มมีตามัว และการยืนยันความขุ่นในรอยต่อด้วยกล้องจุลทรรศน์ชีวภาพ การวินิจฉัยแน่ชัดโดยใช้ OCT ส่วนหน้าเพื่อยืนยันการสะสมของเหลวระหว่างแผ่นปิดกับเนื้อกระจกตา ความดันลูกตา ส่วนกลางอาจแสดงค่าต่ำเทียม ดังนั้นควรวัดที่ส่วนปลายหรือใช้เครื่องวัดความดันลูกตา แบบไดนามิกคอนทัวร์ การแยกจาก DLK (กระจกตา อักเสบแบบแผ่นกระจาย) สำคัญมาก DLK เกิดเร็วหลังผ่าตัด มีอาการปวดและความดันลูกตา ปกติ ในขณะที่ IFS มีลักษณะเด่นคือความดันลูกตา สูง
การรักษา IFS คือ หยุดสเตียรอยด์ และ เริ่มยาลดความดันลูกตา 1) .
ยาเบต้าบล็อกเกอร์ (เช่น timolol) เป็นทางเลือกแรก หากไม่ได้ผลเพียงพอ ให้เพิ่มยากลุ่มยับยั้งคาร์บอนิกแอนไฮเดรสหรือยาอัลฟาอะโกนิสต์1) รายงานผู้ป่วยพบว่าการใช้ brimonidine 0.2%, timolol 0.5% และ dorzolamide 2.0% ร่วมกันช่วยให้การมองเห็น ดีขึ้นภายใน 36 ชั่วโมง1) ยาลดความดันลูกตา ให้ต่อเนื่อง 1-3 เดือน แล้วค่อยๆ ลดจนหยุด1) .
หากควบคุมความดันลูกตา ด้วยยาไม่เพียงพอ อาจต้องผ่าตัด มีรายงานการจัดการ IFS ที่เกี่ยวข้องกับ Fuchs endothelial corneal dystrophy ด้วย DMEK (การปลูกถ่ายเยื่อเดสเซเมท )
หากมีเยื่อบุผิวเจริญเข้าไป ให้ยกแผ่นปิดและนำออกโดยกลไก1) สามารถใช้แอลกอฮอล์ 50% และ mitomycin C 0.02% ทาเพื่อป้องกันการกลับเป็นซ้ำ1) .
การวินิจฉัย IFS อย่างทันท่วงทีมีความสำคัญอย่างยิ่งในการป้องกันการสูญเสียการมองเห็น ถาวร หากวินิจฉัยผิดเป็น DLK และให้สเตียรอยด์ IFS จะแย่ลง ดังนั้นการแยกโรคทั้งสองจึงกำหนดแนวทางการรักษา1)
Q
IFS และ DLK แตกต่างกันอย่างไร?
A
ทั้ง IFS (กลุ่มอาการของเหลวในชั้นเชื่อมต่อ) และ DLK (กระจกตา อักเสบแบบแผ่กระจายชั้นลามินาร์) ทำให้เกิดความขุ่นที่ชั้นเชื่อมต่อหลังการทำ LASIK แต่มีพยาธิสรีรวิทยาและการรักษาที่แตกต่างกัน DLK คือการอักเสบของชั้นเชื่อมต่อที่ไม่ทราบสาเหตุ เกิดขึ้น 2-5 วันหลังผ่าตัด ร่วมกับอาการปวด ความดันลูกตา ปกติ และดีขึ้นด้วยยาหยอดสเตียรอยด์ ในขณะที่ IFS มีสาเหตุหลักจากความดันลูกตา สูง และแย่ลงเมื่อใช้สเตียรอยด์ ใน IFS จะไม่พบเซลล์อักเสบ มีเพียงอาการบวมน้ำ การรักษาหลักคือการหยุดสเตียรอยด์ และใช้ยาลดความดันลูกตา
มีสองกลไกหลักที่ถูกเสนอสำหรับพยาธิสรีรวิทยาของ IFS
กลไกแรก คือการเคลื่อนที่ของของเหลวเนื่องจากความดันลูกตา สูง เมื่อความดันลูกตา เพิ่มขึ้น ของเหลวจะเคลื่อนผ่านเอ็นโดทีเลียมของกระจกตา จากบริเวณความดันสูง (ช่องหน้าม่านตา ) ไปยังบริเวณความดันต่ำ (ช่องว่างชั้นเชื่อมต่อ) ช่องว่างชั้นเชื่อมต่อที่เกิดจากการสร้างแผ่นปิด LASIK กลายเป็นบริเวณความดันต่ำ ทำให้ของเหลวสะสมอยู่ที่นั่น ความดันลูกตา สูงที่เกิดจากสเตียรอยด์ เป็นตัวกระตุ้นที่พบบ่อยที่สุดของกลไกนี้ 1) 3)
กลไกที่สอง คือความผิดปกติของเอ็นโดทีเลียมกระจกตา เมื่อการทำงานของปั๊มของเอ็นโดทีเลียมกระจกตา บกพร่องเนื่องจากโรคเสื่อมของเอ็นโดทีเลียมชนิด Fuchs หรืออื่นๆ การระบายน้ำจากสโตรมาของกระจกตา ไม่เพียงพอ ทำให้ของเหลวสะสมที่ชั้นเชื่อมต่อได้ง่าย
ใน DLK จะพบการสะสมของเซลล์โมโนนิวเคลียร์อักเสบและแกรนูโลไซต์ ในขณะที่ IFS ไม่มีเซลล์อักเสบ มีเพียงอาการบวมน้ำ 1) กล้องจุลทรรศน์คอนโฟคัลเผยให้เห็นไมโครลาคูนา (ช่องว่างขนาดเล็ก) ซึ่งเชื่อว่าเป็นผลจากอาการบวมน้ำของสโตรมา 1)
ในฐานะกลไกของ IFS ที่เกิดช้า มีการเสนอว่าการรุกรานของเยื่อบุผิวทำให้เกิดช่องทางที่ให้ “พื้นที่” สำหรับของเหลวไหลเข้าสู่ชั้นเชื่อมต่อ 1)
ความดันลูกตา สูงที่เกิดจากสเตียรอยด์ ทำให้เกิดการสะสมของของเหลวในชั้นเชื่อมต่อ ซึ่งนำไปสู่การประเมินความดันลูกตาต่ำ เกินไป การอักเสบจะทุเลาลงเมื่อลดความดันลูกตา 3)
Q
ทำไม IFS ถึงเกิดขึ้นแม้ว่าการวัดความดันลูกตาจะปกติ?
A
ใน IFS ความดันลูกตา จริงๆ แล้วสูงขึ้น อย่างไรก็ตาม เมื่อวัดด้วยเครื่องวัดความดันลูกตาแบบ Goldmann ที่กระจกตา ส่วนกลาง ผลของเบาะรองของของเหลวที่สะสมในชั้นเชื่อมต่อทำให้กระจกตา ถูกกดทับได้ง่าย ส่งผลให้ค่าความดันลูกตา ที่อ่านได้ต่ำกว่าความเป็นจริง ดังนั้น ในผู้ป่วยที่มีประวัติ LASIK แนะนำให้วัดความดันลูกตา บริเวณรอบนอกหรือใช้เครื่องวัดความดันลูกตา แบบไดนามิกคอนทัวร์
ภาพทางคลินิกของ IFS กำลังขยายวงกว้างขึ้น เดิมทีถือว่าเป็นภาวะแทรกซ้อนระยะแรกหลังผ่าตัด แต่มีรายงานกรณี PIS K ระยะปลายที่มีการบุกรุกของเยื่อบุผิวเกิดขึ้น 10 ปีหลัง LASIK 1) ในกรณีนี้ สันนิษฐานว่าการบุกรุกของเยื่อบุผิวทำให้เกิดช่องทะลุซึ่งส่งเสริมการไหลของของเหลวเข้าสู่รอยต่อ 1) นอกจากนี้ยังมีรายงานกรณี PIS K ที่เกิดขึ้น 9 ปีหลัง LASIK เนื่องจากการเพิ่มสเตียรอยด์ เพื่อรักษาม่านตาอักเสบ 1)
ด้วยความแพร่หลายของ SMILE ทำให้ IFS หลัง SMILE กลายเป็นภาวะแทรกซ้อนที่ควรพิจารณาในการวินิจฉัยแยกโรค ข้อจำกัดของวิธีการวัดความดันลูกตา ทั่วไปเริ่มเป็นที่รับรู้ และเน้นย้ำถึงความสำคัญของการตรวจคัดกรองด้วย OCT ส่วนหน้าของตา 2) หากพบว่าสายตาลดลงโดยไม่ทราบสาเหตุหรือความดันลูกตา สูง แนะนำให้ทำ OCT 1)
IFS มักเกิดขึ้น 1-3 วันหลังผ่าตัด แต่อาจเกิดขึ้นหลายปีต่อมา ในผู้ป่วยที่มีประวัติ LASIK และใช้สเตียรอยด์ เป็นเวลานาน การติดตามความดันลูกตา อย่างต่อเนื่องเป็นสิ่งสำคัญ 1)
Vera-Duarte GR, Guerrero-Becerril J, Müller-Morales CA, et al. Delayed-onset pressure-induced interlamellar stromal keratitis (PIS K) and interface epithelial ingrowth 10 years after laser-assisted in situ keratomileusis. Am J Ophthalmol Case Rep. 2023;32:101874.
Venkataraman P, Shroff A, Prabu S, Senthilkumar N. Behind the blur: Understanding interface fluid syndrome in post-LASIK patients. Indian J Ophthalmol. 2025.
AAO Preferred Practice Pattern Panel. Primary Open-Angle Glaucoma PPP. Ophthalmology. 2024.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต