急性期症状

角膜异物取出术
一目了然的要点
Section titled “一目了然的要点”1. 什么是角膜异物去除?
Section titled “1. 什么是角膜异物去除?”角膜异物是眼科急诊中常见的疾病。异物种类多样,包括铁屑等金属片、玻璃片、植物片(叶、刺、木屑)、石粉、泥土等。在金属产地的眼科门诊,新患者中角膜异物占7.0%。根据美国急诊统计,在紧急眼科就诊中,外眼异物占7.5%,是仅次于角膜擦伤的第二常见病症4。
角膜异物中88%为铁屑。进入睑裂的异物大部分通过眨眼排出,但宽度0.5mm、厚度0.02mm以下的微小异物会残留在角膜上。铁在30分钟内会锈蚀上皮,并耐受眨眼而固定在角膜上。角膜异物是仅次于角膜擦伤的第二常见眼外伤,据报道占急诊眼科诊疗的30-40%1。
| 异物种类 | 频率 | 男女比例 |
|---|---|---|
| 铁屑 | 88% | 27:1 |
| 植物碎片 | 3% | — |
| 沙子/小石子 | 2% | — |
| 炭/灰 | 2% | — |
| 其他 | 5% | 7:1 |
对于铁屑以外的异物,男女比例为7:1,虽然不如铁屑明显,但男性仍占多数。异物数量与睑裂宽度成正比,大小在角膜中心较小,周边较大。
治疗目的是去除异物并促进创面无并发症愈合。根据异物种类和经过时间,病情会发生变化,特别是角膜深部异物或伴有穿孔的异物,需注意感染并发症。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”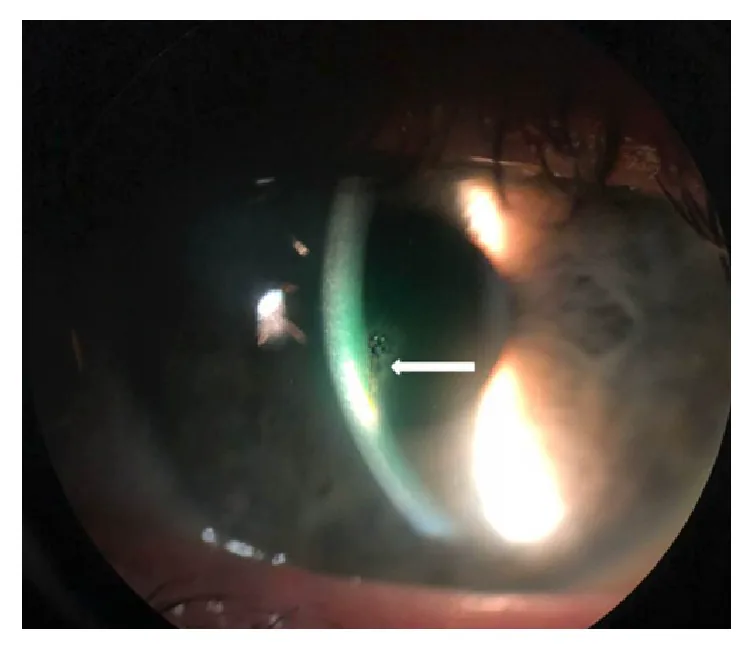
在工作或户外活动时异物飞入眼内,引起以下症状。
迁延时的症状
视力下降:瞳孔区的异物或锈环累及视轴时影响视力。深层异物可能留下不可逆的视功能损害。
畏光:合并前房炎症或虹膜睫状体炎时发生。
眼分泌物:合并感染性角膜炎时出现。
通过裂隙灯显微镜检查确认以下所见。
- 角膜异物:评估异物的类型、位置、数量、大小和深度。铁质异物呈棕黑色。
- 锈环:铁质异物周围形成的棕色环状沉积物。在上皮层和鲍曼层形成筒状。
- 角膜浸润:异物周围出现炎性细胞浸润。合并感染时形成基质脓肿。
- Coats白环:铁质异物去除后残留的小白色环状混浊。由铁沉积引起,通常无需治疗。
- 前房炎症:异物到达深层或长时间留置时出现。
荧光素染色对于确认上皮损伤至关重要。异物周围泪膜层的紊乱通过染色得以强调,有助于发现透明或极小的异物。如果存在房水渗漏,Seidel试验可确认穿孔。
初次处理时未能完全去除也没有问题。几天后角膜组织溶解,锈环更容易去除,因此可以分多次去除。但是,如果锈环累及瞳孔区,去除后基质的状况会显著影响视功能,因此需要谨慎处理。
3. 原因和风险因素
Section titled “3. 原因和风险因素”角膜异物常见于金属、木材、塑料等制造加工业、建筑业、农业、清洁业的从业人员。日常生活中,DIY、园艺、打扫等也可能成为诱因。一项急诊眼外伤病例研究显示,83%的患者为男性,平均年龄34岁,72.1%与工伤相关,异物类型主要为金属片(37.6%)和粉尘(31.1%)5。询问受伤情况并推测异物类型有助于确定治疗方案。
按异物类型划分的风险
Section titled “按异物类型划分的风险”- 铁粉:30分钟内生锈,12小时内形成筒状锈环。72小时后锈环周围溶解,但不易发生感染。
- 植物碎片(刺、木片):在角膜基质内引起强烈的异物反应。随时间推移,肿胀和腐烂加剧,细菌或真菌侵入角膜,易引起感染性角膜炎。有报道称,铁或有机物角膜异物后发生曲霉菌属真菌性角膜炎的病例,部分病例在长期滴眼后显现3。
- 栗子刺、毛虫毒毛:所含毒素可能导致严重的视功能损害。毒毛也可能侵入玻璃体腔。
- 尖锐异物(玻璃、铁片):可能刺入角膜深层并导致穿孔。
植物性异物会在角膜基质内引起强烈的异物反应。随着时间的推移,它们会膨胀、腐烂,导致碎裂和残留。此外,植物常携带细菌和真菌,增加了感染性角膜炎的风险。类固醇滴眼液会促进真菌感染,因此禁忌使用。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”初诊评估步骤
Section titled “初诊评估步骤”初诊时不要强行撑开眼睑,先使用表面麻醉滴眼液减轻刺激症状后再进行检查。需谨慎处理,考虑穿孔性损伤的可能性。
- 问诊:评估受伤情况、估计异物类型、确定受伤后经过的时间。
- 视力与眼压测量:初诊记录也用于后续文书。穿孔可能导致低眼压和前房变浅。
- 裂隙灯检查:确定异物的类型、位置、数量、大小和深度。同时评估前房炎症和虹膜睫状体炎。
- 荧光素染色:评估上皮损伤的范围。进行Seidel试验判断是否存在穿孔。
- 眼底检查:如果怀疑眼内异物,使用辅助透镜从后极部到最周边部进行观察。
影像学检查(怀疑深层或眼内异物时)
Section titled “影像学检查(怀疑深层或眼内异物时)”- X线检查:有助于确认和定位异物。如果发现眼内异物,使用Comberg法确认其位置。
- CT检查:在X线难以检测时进行。可同时评估眼眶内和颅内的变化。
- 超声检查:当眼前段混浊或玻璃体出血导致眼底无法看清时有用。也用于寻找X线无法检测的异物,如玻璃或塑料。
- MRI检查:仅在明确为非磁性异物时方可进行。若怀疑为磁性异物,则绝对禁忌。
眼冲洗对粉末状或颗粒状的眼表异物可能有效。但嵌入或刺入角膜的异物无法通过冲洗去除。眼科医生需在裂隙灯下充分检查眼前段后选择合适的处理方式。
5. 标准治疗方法
Section titled “5. 标准治疗方法”浅层异物的去除
Section titled “浅层异物的去除”表面麻醉后,在裂隙灯下进行以下操作。标准方法是在表面麻醉下使用无菌针头或钻头去除异物12。
异物去除的基本操作
异物针去除:像使用手术刀、锐匙或铲子一样使用异物针,将异物撬起并取出。针尖不得朝向角膜垂直方向。
27G针头法:用一次性注射针头将异物撬起并去除。铁屑以外的异物通常只是附着在角膜上,轻轻一舀即可去除。
镊子摘除:用宝石镊子夹住异物的后端拔出。注意不要搅动周围组织。
锈环的去除
异物针刮除:去除上皮锈环后,用针尖刮出残留在浅层基质中的点状锈迹。
钻头(Alger刷)刮除:与异物针操作相比,首次残留较少。低速操作,轻轻接触尖端,可防止过度刮除。
分步取出:即使初次无法完全取出,数日后角膜组织软化后可再次取出。
深层异物及穿孔性异物的取出
Section titled “深层异物及穿孔性异物的取出”在手术显微镜下放置开睑器后进行。
- 切开+镊子取出:在异物刺入处用手术刀切开,然后用镊子取出。
- 30G注射针法:从切口将针尖插入异物周围,将异物向上挑起取出。
- 到达前房的异物:施行球后麻醉抑制眼球运动后取出。有角膜侧和前房侧两种入路。
- 前房侧入路:用粘弹剂维持前房,用前囊镊将异物拉入前房,然后从侧切口取出眼外。
- 穿孔创的处理:小的新鲜创口可自行闭合。大的创口用10-0尼龙线缝合。
异物取出后,创口处上皮屏障功能受损,易发生感染。
- 抗菌药:涂抗菌眼膏,术后早期开始使用抗菌滴眼液。取出后的标准护理包括使用抗菌药、润滑剂和必要时睫状肌麻痹剂以预防感染,并密切随访直至上皮再生确认12。
- 透明质酸钠滴眼液:用于促进角膜上皮再生和保护。
- 类固醇滴眼液:原则上不使用,因为会促进易感染环境并掩盖感染征象。尤其在植物性异物后禁忌使用,以预防真菌感染3。
- 阿托品眼膏:当前房炎症严重时,用作抗炎辅助治疗。
- 随访:术后数日密切观察,直至坚固的角膜上皮再生、屏障功能恢复。根据初级医疗文献,如果掌握适当的评估和取出技术,许多病例可在门诊完成,仅深层异物、穿孔或感染病例应转诊至专科医生26。
钻头(Alger刷)相比异物针具有初次残留较少的优点。但缺点是可能过度切削基质。重要的是低速、轻触尖端。特别是涉及瞳孔区的锈环,去除后基质的状况会影响视功能,因此需谨慎考虑适应症。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”铁锈的形成过程
Section titled “铁锈的形成过程”铁粉附着于角膜后,在水分和氧气存在下发生氧化。30分钟内上皮生锈,12小时内在上皮层形成筒状锈环。到达鲍曼层的锈环根据铁粉容量呈盘状扩展,并在其正下方的基质表层形成筒状锈环。72小时后锈环周围组织开始溶解,但此阶段通常不发生感染。
Coats白环
Section titled “Coats白环”铁质异物去除后残留在角膜基质中的小型白色环状混浊。是铁沉积物,作为异物在角膜存在的痕迹。通常无症状,无需治疗,有时随时间消退。
感染性角膜炎的发病机制
Section titled “感染性角膜炎的发病机制”角膜异物导致上皮屏障破坏,成为细菌和真菌的入侵途径。植物性异物将微生物带入角膜基质,因此感染风险特别高。若处理不当,可从角膜溃疡进展为虹膜睫状体炎和全眼球炎,严重损害视功能。
惰性异物的处理
Section titled “惰性异物的处理”对于玻璃片等生物反应小的异物,若难以摘除且不影响视力、无化学或物理刺激症状,可允许观察。但需随访。
- Camodeca AJ, Anderson EP. Corneal Foreign Body. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan 22. PMID: 30725662. https://pubmed.ncbi.nlm.nih.gov/30725662/
- Guier CP, Stokkermans TJ. Corneal Foreign Body Removal. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jul 19. PMID: 32119365. https://pubmed.ncbi.nlm.nih.gov/32119365/
- Fahad B, McKellar M, Armstrong M, Denning D, Tullo A. Aspergillus keratitis following corneal foreign body. Br J Ophthalmol. 2004;88(6):847-848. PMID: 15148235. PMCID: PMC1772163. https://pubmed.ncbi.nlm.nih.gov/15148235/
- Channa R, Zafar SN, Canner JK, Haring RS, Schneider EB, Friedman DS. Epidemiology of Eye-Related Emergency Department Visits. JAMA Ophthalmol. 2016;134(3):312-319. PMID: 26821577. https://pubmed.ncbi.nlm.nih.gov/26821577/
- Yiğit O, Yürüktümen A, Arslan S. Foreign body traumas of the eye managed in an emergency department of a single-institution. Ulus Travma Acil Cerrahi Derg. 2012;18(1):75-79. PMID: 22290055. https://pubmed.ncbi.nlm.nih.gov/22290055/
- Xu P, Lim JKH. Managing corneal foreign body injuries in a primary eye care setting. Clin Exp Optom. 2026;109(1):20-30. PMID: 40174878. https://pubmed.ncbi.nlm.nih.gov/40174878/
