Ustione di primo grado
Aspetto macroscopico: Solo eritema. Nessuna vescica.
Dolore: Presente (+).
Prognosi: Guarigione in pochi giorni.

Le ustioni oculari termiche sono ustioni causate dal contatto di liquidi, solidi o fiamme ad alta temperatura con l’occhio. Le cause principali includono schizzi di liquidi molto caldi come acqua bollente o olio da cucina, schizzi di metallo fuso, fuochi d’artificio, fiamme, ecc. Le ustioni oculari sono classificate in ustioni palpebrali e ustioni oculari. Nei casi in cui un’ustione facciale coinvolge le palpebre e la superficie oculare, è necessario un trattamento oftalmologico poiché la funzione visiva può essere compromessa.
Al momento della lesione, la chiusura riflessa delle palpebre e il fenomeno di Bell (reazione di difesa in cui il bulbo oculare ruota verso l’alto) proteggono relativamente la cornea. Tuttavia, nelle ustioni da metallo fuso, il calore elevato raggiunge gli strati profondi della cornea, causando danno epiteliale persistente, fusione stromale, assottigliamento corneale e, nel peggiore dei casi, perforazione corneale, spesso con grave perdita della vista.
Lo spessore della pelle delle palpebre è di 0,3–0,6 mm, tra i più sottili del corpo. A causa della mancanza di grasso sottocutaneo, è soggetta a ustioni profonde che possono danneggiare il muscolo orbicolare e il tarso. Dopo la formazione di cicatrici, possono rimanere problemi funzionali come trichiasi, entropion, ectropion e lagoftalmo.
Il 7,5–27% dei pazienti ricoverati in unità ustioni presenta un coinvolgimento oftalmico. Il meccanismo più comune è incendio/fiamma (46%), seguito da scottatura (32%). Altre cause includono olio da cucina, schizzi di metallo fuso, fuochi d’artificio e fiamme. In uno studio retrospettivo di Cabalag et al. (2015) su 125 casi, la gravità del danno corneale e dell’ustione palpebrale è stata identificata come fattore di rischio indipendente per complicanze precoci e tardive (riferimento 4).
Al momento del trauma, il riflesso di Bell e il riflesso di chiusura delle palpebre si attivano, quindi il danno diretto alla cornea è relativamente raro. Tuttavia, con i metalli fusi, l’alta temperatura penetra in profondità nella cornea, causando disturbi epiteliali persistenti che possono progredire fino alla fusione stromale e alla perforazione, provocando lesioni gravi. Poiché il 7,5-27% dei pazienti ricoverati in un’unità ustioni presenta un coinvolgimento oculare, è sempre necessaria una valutazione oftalmologica dopo il trauma.
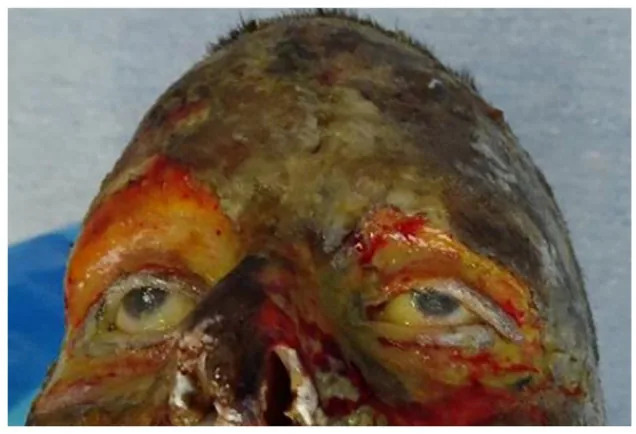
Le ustioni oculari acute sono classificate in gradi da 1 a 3.
| Classificazione | Reperti |
|---|---|
| Ustione di I grado | Iperemia congiuntivale, opacità corneale superficiale |
| Ustione di II grado | Edema congiuntivale, necrosi dell’epitelio corneale |
| Ustione di III grado | Necrosi congiuntivale, necrosi e carbonizzazione della cornea |
Nelle ustioni oculari di secondo grado o superiore, come per le ustioni chimiche, possono successivamente verificarsi difetto epiteliale corneale persistente, opacità corneale, perforazione corneale, danno endoteliale corneale, irite, glaucoma secondario, simblefaron, pseudo-pterigio e cicatrizzazione della superficie oculare.
Ustione di primo grado
Aspetto macroscopico: Solo eritema. Nessuna vescica.
Dolore: Presente (+).
Prognosi: Guarigione in pochi giorni.
Secondo grado (superficiale)
Aspetto macroscopico: Formazione di vesciche. Il derma sotto la vescica è rosso.
Dolore: Forte (++).
Prognosi: Guarigione in 1-2 settimane.
Secondo grado (profondo)
Aspetto macroscopico: Formazione di vesciche. Il derma sotto la vescica è bianco.
Dolore: Forte (++).
Prognosi: Richiede 3-4 settimane.
Ustione di terzo grado
Aspetto macroscopico : Indurimento ceroso. Aspetto di cuoio secco.
Dolore : Assente (±). Per distruzione nervosa.
Prognosi : Più di 1 mese. Non si prevede epitelizzazione spontanea.
Per la valutazione della gravità del danno corneo-congiuntivale si utilizza la classificazione di Kinoshita (Grado I–IV). I gradi I e II, in cui le cellule staminali epiteliali corneali non sono danneggiate, hanno una buona prognosi e non lasciano deficit visivi se non vi è danno stromale. A partire dal grado IIIa, in cui è coinvolto il limbo corneale, si verificano difetti epiteliali corneali persistenti e cicatrizzazione congiuntivale, portando a una prognosi sfavorevole. I gradi IIIb e IV richiedono il trapianto di membrana amniotica o il trapianto di epitelio corneale.
| Grado | Reperti principali | Prognosi |
|---|---|---|
| I | Iperemia congiuntivale, lieve difetto epiteliale corneale | Buona (nessun deficit visivo) |
| II | Ischemia congiuntivale, opacità corneale | Buona (nessun deficit visivo) |
| IIIa o superiore | Ischemia grave, opacità corneale totale, danno limbare | Scarsa (cicatrizzazione, difetto epiteliale persistente) |
| IIIb–IV | Necrosi limbare estesa e danno corneale totale | Scarso (necessaria ricostruzione della superficie oculare) |
Le ustioni da metallo fuso hanno un decorso particolarmente grave. Il calore elevato raggiunge gli strati profondi della cornea, causando danno epiteliale persistente, fusione dello stroma corneale e assottigliamento corneale, fino alla perforazione corneale nei casi peggiori. Spesso comportano un grave deficit visivo e richiedono una gestione a lungo termine della superficie oculare.
Le ustioni palpebrali sono spesso associate a ustioni di altre parti del corpo. In particolare, nei bambini con ustioni del collo e del viso, l’edema post-ustione può causare ostruzione delle vie aeree superiori; è necessaria un’attenta osservazione nelle 24-48 ore successive al trauma.
Il metallo fuso è ad alta temperatura e il suo calore penetra in profondità nella cornea. Ciò provoca danno epiteliale persistente, fusione dello stroma corneale e assottigliamento corneale, che possono portare alla perforazione corneale. Nelle ustioni superficiali, il riflesso di chiusura palpebrale offre una certa protezione, ma nel caso del metallo fuso questa protezione è insufficiente.
Comprendere le caratteristiche di ciascuna causa aiuta nella valutazione della gravità e nella gestione iniziale.
| Causa | Caratteristiche | Attenzione |
|---|---|---|
| Acqua bollente, olio da cucina | Spesso incidenti domestici. Ampio contatto con la superficie oculare | Più frequente nei bambini e negli anziani |
| Metallo fuso | Incidenti industriali/professionali. Il calore elevato penetra in profondità nella cornea. | È importante verificare la storia lavorativa. |
| Fuochi d’artificio/esplosione di gas | Può essere associato a trauma ad alta energia. | È necessario escludere corpi estranei intraoculari o orbitari. |
| Fiamma | Costituisce il 46% dei ricoveri in unità ustioni. | Prestare attenzione alla concomitanza di ustioni sistemiche e delle vie aeree. |
I fattori che influenzano la profondità includono l’intensità dell’esposizione al calore (temperatura), la durata dell’esposizione e lo spessore della pelle. Più alta è la temperatura, più lungo è il tempo di contatto e più sottili sono la pelle/i tessuti, più profonda è l’ustione.
È necessario prestare attenzione anche alla possibile concomitanza di ustioni chimiche. La polvere da sparo dopo la combustione diventa alcalina e può causare contemporaneamente lesioni termiche e chimiche.
La diagnosi si basa sull’anamnesi del meccanismo di lesione e sull’ispezione visiva. È fondamentale raccogliere dettagli sulla sostanza causale, la durata del contatto e il sito di contatto.
Punti chiave della valutazione iniziale:
Valutazione complessiva della gravità:
La gravità complessiva viene determinata combinando la classificazione della profondità delle ustioni palpebrali (grado I-III), la classificazione della gravità delle ustioni oculari (grado 1-3) e la classificazione di Kinoshita delle lesioni corneocongiuntivali (grado I-IV). Oltre il grado IIIa si sospetta un danno alle cellule staminali limbari, che richiede una gestione a lungo termine della superficie oculare.
In caso di trauma ad alta velocità o esplosione, viene eseguita una diagnostica per immagini per escludere un corpo estraneo intraoculare o orbitario.
Immediatamente dopo la lesione, applicare un raffreddamento locale con acqua fredda quando possibile. Per prevenire l’estensione dell’ustione, ridurre il dolore e limitare l’edema, raffreddare localmente la zona con acqua di rubinetto o un impacco di ghiaccio il prima possibile.
In caso di ustioni facciali o delle vie aeree, è necessario un trattamento sistemico che includa la gestione respiratoria. Se è coinvolta la regione orofacciale, la priorità è garantire la pervietà delle vie aeree.
Utilizzare un blefarostato per esaminare attentamente il segmento anteriore e rimuovere corpi estranei aderenti o epitelio corneale e congiuntivale necrotico.
Per le ustioni palpebrali di I e II grado, si esegue un trattamento conservativo volto a prevenire l’infezione, ridurre l’infiammazione e promuovere l’epitelizzazione. Il mantenimento di un ambiente umido è importante per la guarigione della ferita. La ferita viene lasciata aperta e viene applicata una pomata oftalmica antibiotica per mantenere l’umidità. In alcuni casi, sono utili anche le medicazioni per ferite.
Le linee guida per il trattamento delle ustioni suggeriscono l’uso concomitante di un preparato a base di fattore di crescita dei fibroblasti basico (bFGF) per le ustioni di secondo grado, per la sua utilità come agente promuovente la guarigione delle ferite.
Per le ustioni di terzo grado, poiché non è prevista un’epitelizzazione spontanea, si considera l’innesto cutaneo. In caso di tendenza all’ectropion palpebrale che rende difficile la chiusura, si può considerare la tarsorrafia come misura temporanea prima dell’innesto per prevenire la cheratite da esposizione. In una revisione di Malhotra et al. (2009), i principi della gestione delle ustioni palpebrali sono la visita oculistica precoce e la lubrificazione preventiva della superficie oculare, e si raccomanda un intervento chirurgico precoce in caso di retrazione palpebrale con esposizione corneale (riferimento 2). L’analisi di Spencer et al. (2002) di 66 casi in 10 anni all’Alfred Hospital ha anche mostrato che la lubrificazione preventiva della superficie oculare e il rinvio precoce all’oculista hanno contribuito a evitare l’intervento chirurgico (riferimento 3).
Il trattamento delle ustioni oculari segue quello delle ustioni chimiche. Si somministrano colliri antibiotici e antibiotici per via orale, colliri steroidei e steroidi per via orale, e colliri a base di ialuronato di sodio. In caso di persistenza di un difetto epiteliale, sono efficaci anche i colliri sierici, il trapianto di membrana amniotica (innesto amniotico, copertura amniotica) e la tarsorrafia.
Se l’epitelio del limbo corneale è preservato (Grado I-II), si utilizzano antibiotici e colliri a base di betametasone 0,1% per ridurre l’infiammazione e favorire l’epitelizzazione. Per i gradi IIIb e IV, sono necessari il trapianto di membrana amniotica, il trapianto di limbo (autologo o allogenico) e la cheratoplastica epiteliale (KEP). Una revisione sistematica e meta-analisi di Klifto et al. (2019) ha mostrato che l’intervento chirurgico precoce (come il trapianto di membrana amniotica) ha dato risultati migliori in termini di prognosi visiva, guarigione dei difetti epiteliali corneali e miglioramento dell’ischemia limbica rispetto all’intervento non chirurgico (riferimento 1).
Il trattamento steroideo in caso di ustione oculare concomitante viene scelto in base alla gravità.
| Gravità | Trattamento |
|---|---|
| Grave (difetto epiteliale corneale totale, necrosi tissutale) | Metilprednisolone 125 mg EV 1-2 volte, betametasone 1 mg/die o prednisone 10 mg/die per via orale per 1-2 settimane, collirio al betametasone 4 volte al giorno |
| Moderata (grave iperemia, difetto epiteliale corneale parziale) | Prednisone 5-10 mg/die per via orale per alcuni giorni, collirio al betametasone 4 volte al giorno |
| Lieve | Betametasone collirio 2-4 volte al giorno |
Indipendentemente dalla gravità, per prevenire l’infezione si associa un collirio o un unguento antibiotico.
Nei pazienti con ustioni estese che hanno ricevuto una rianimazione volemica massiva, è necessario il monitoraggio della sindrome compartimentale orbitaria (SCO). Nello studio di Sullivan et al. (2006), 5 su 13 pazienti con ustioni gravi che hanno richiesto rianimazione volemica massiva hanno presentato un aumento della pressione intraoculare superiore a 30 mmHg, che ha richiesto una cantotomia laterale (riferimento 5). Una revisione sistematica di Makarewicz et al. (2024) ha inoltre identificato l’ampia superficie ustionata, le ustioni facciali e la rianimazione volemica massiva come principali fattori di rischio per la SCO, e la cantotomia laterale con sezione del legamento palpebrale inferiore è considerata il trattamento standard consolidato (riferimento 6). In caso di sospetto di SCO, si deve procedere al trattamento d’urgenza senza attendere la diagnostica per immagini.
Il trattamento della fase cicatriziale è simile a quello dei traumi chimici. In caso di insufficienza di cellule staminali epiteliali corneali, possono essere necessari il trapianto di membrana amniotica, il trapianto limbare o la KEP. Occorre prestare attenzione anche al lagoftalmo dovuto a deformità palpebrali, che talvolta richiede un intervento di chirurgia oculoplastica. A lungo termine, si gestiscono complicanze come trichiasi, entropion, ectropion, lagoftalmo e stenosi della rima palpebrale.
Per l’innesto cutaneo (ricostruzione palpebrale), l’autotrapianto a tutto spessore è la prima scelta. Il tasso di ectropion dopo innesto a tutto spessore è del 30%, mentre dopo innesto a spessore parziale raggiunge l’88%.
È un preparato a base di fattore di crescita basico dei fibroblasti (bFGF), il cui nome commerciale rappresentativo è trafelmin. Promuove la proliferazione e la migrazione dei fibroblasti, accelerando la guarigione delle ferite. Le linee guida per il trattamento delle ustioni ne raccomandano l’uso in combinazione con un unguento oftalmico antibiotico per le ustioni di secondo grado.
Le ustioni causano danni tissutali attraverso una combinazione di denaturazione proteica diretta e necrosi tissutale dovuta al calore, seguita da una reazione infiammatoria. Le tre zone di Jackson (Jackson 1947) sono ampiamente note come concetto che mostra la struttura concentrica del tessuto ustionato.
Zona di coagulazione
Caratteristica : Sito di danno massimo. Si verifica coagulazione proteica.
Esito : Perdita tissutale irreversibile. Non recuperabile.
Zona di stasi
Caratteristica : Zona intermedia con ridotta perfusione tissutale.
Esito : Recuperabile. Tuttavia, può evolvere in necrosi completa a causa di ipotensione, infezione o edema.
Zona di iperemia
Caratteristica : Strato più esterno con aumento della perfusione tissutale.
Esito : Guarigione certa in assenza di sepsi grave.
Al momento della lesione, la chiusura riflessa delle palpebre e il fenomeno di Bell (rotazione verso l’alto del bulbo oculare) riducono relativamente il danno diretto alla cornea. Tuttavia, questi meccanismi di protezione non sono perfetti e diventano insufficienti in caso di contatto prolungato o fonti di calore ad alta energia come il metallo fuso.
Il metallo fuso, solidificandosi, mantiene un’alta temperatura e, aderendo alla superficie corneale, conduce l’energia termica in profondità in modo continuo. Ciò causa danni irreversibili non solo all’epitelio corneale ma anche allo stroma e all’endotelio. Più lenta è la velocità di raffreddamento, maggiore è la penetrazione termica in profondità.
Con il progredire della formazione di cicatrici dopo ustione palpebrale nell’arco di diversi mesi, si verifica una cascata di danni secondari: lagoftalmo, esposizione corneale, secchezza corneale e infezione corneale. Inoltre, la retrazione cicatriziale porta a trichiasi, entropion ed ectropion, costituendo una delle principali sequele che richiedono una gestione a lungo termine.
L’orbita è un compartimento osseo rigido. Nella rianimazione con liquidi massiva associata a ustioni estese, lo spostamento del volume intravascolare nel terzo spazio raggiunge il picco 6-12 ore dopo la lesione. Anche la ventilazione a pressione positiva peggiora l’edema. Quando la pressione intraorbitaria supera la pressione di perfusione, si verificano neuropatia ottica ischemica e ischemia retinica, portando a perdita irreversibile della vista.
Matrice temporanea biodegradabile (biodegradable temporizing matrix): È una matrice dermica sintetica che forma un neoderma prima di un sottile innesto cutaneo autologo. È in fase di ricerca come alternativa ai materiali di copertura temporanei convenzionali.
Trapianto di epitelio orale coltivato: Consente di ricoprire la superficie oculare con epitelio immediatamente dopo l’intervento, ottenendo un rapido effetto antinfiammatorio. L’obiettivo non è il miglioramento della vista ma la stabilizzazione della superficie oculare, e si sta tentando l’applicazione nei casi di grado IIIb-IV.
Protesi della superficie oculare di Boston: Utilizzata per proteggere la cornea in casi di estesi difetti tissutali in cui l’uso di amnion è difficile e la sutura palpebrale è impossibile. È in studio anche l’applicazione a malattie generali della superficie oculare.
Innesto cutaneo autologo a tutto spessore precoce: In precedenza si attendeva generalmente la stabilizzazione della cicatrice, ma ci sono segnalazioni che l’uso precoce di innesto cutaneo autologo a tutto spessore, amnion e vari lembi riduce la morbilità oftalmica.