Verbrennung ersten Grades
Makroskopischer Befund: Nur Erythem. Keine Blasen.
Schmerz: Vorhanden (+).
Prognose: Heilung innerhalb weniger Tage.

Thermische Augenverletzungen sind Verbrennungen, die durch Kontakt von heißen Flüssigkeiten, Feststoffen oder Flammen mit dem Auge entstehen. Hauptursachen sind Spritzer von heißen Flüssigkeiten wie kochendem Wasser oder Speiseöl, Spritzer von geschmolzenem Metall, Feuerwerk, Flammen usw. Augenverbrennungen werden hauptsächlich in Lidverbrennungen und Augenverbrennungen unterteilt. Bei Gesichtsverbrennungen, die die Lider und die Augenoberfläche betreffen, ist eine augenärztliche Behandlung erforderlich, da die Sehfunktion beeinträchtigt werden kann.
Zum Zeitpunkt der Verletzung schützen der reflektorische Lidschluss und das Bell-Phänomen (Abwehrreaktion, bei der der Augapfel nach oben rollt) die Hornhaut relativ gut. Bei Verbrennungen durch geschmolzenes Metall erreicht die Hitze jedoch tiefe Hornhautschichten und verursacht persistierende Epithelschäden, Stromaeinschmelzung, Hornhautverdünnung und im schlimmsten Fall Hornhautperforation, was oft mit schwerem Sehverlust einhergeht.
Die Haut der Augenlider ist mit 0,3–0,6 mm eine der dünnsten des Körpers. Aufgrund des fehlenden Unterhautfettgewebes neigt sie zu tiefen Verbrennungen, die auch den Musculus orbicularis oculi und den Tarsus schädigen können. Nach Narbenbildung können funktionelle Probleme wie Trichiasis, Entropium, Ektropium und Lagophthalmus zurückbleiben.
Bei 7,5–27 % der Patienten in Verbrennungseinheiten liegt eine augenärztliche Beteiligung vor. Der häufigste Verletzungsmechanismus ist Feuer/Flamme (46 %), gefolgt von Verbrühung (32 %). Weitere Ursachen sind Speiseöl, Spritzer von geschmolzenem Metall, Feuerwerk und Flammen. In einer retrospektiven Studie von Cabalag et al. (2015) mit 125 Fällen wurden der Schweregrad der Hornhautschädigung und der Lidverbrennung als unabhängige Risikofaktoren für frühe und späte Komplikationen identifiziert (Referenz 4).
Zum Zeitpunkt der Verletzung werden der Bell-Reflex und der Lidschlussreflex aktiviert, sodass direkte Schäden an der Hornhaut relativ selten sind. Bei geschmolzenen Metallen dringt die hohe Hitze jedoch tief in die Hornhaut ein, was von anhaltenden Epithelschäden bis hin zu Stromaeinschmelzung und Perforation zu schwerwiegenden Störungen führt. Da bei 7,5–27 % der auf einer Verbrennungseinheit stationär aufgenommenen Patienten eine Beteiligung der Augen vorliegt, sollte nach der Verletzung immer eine augenärztliche Beurteilung erfolgen.
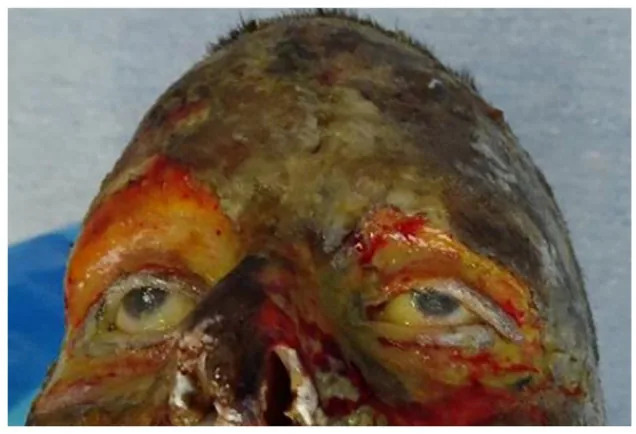
Akute Augenverbrennungen werden in die Grade 1 bis 3 eingeteilt.
| Klassifikation | Befund |
|---|---|
| Verbrennung 1. Grades | Bindehautrötung, oberflächliche Hornhauttrübung |
| Verbrennung 2. Grades | Bindehautödem, Nekrose des Hornhautepithels |
| Verbrennung 3. Grades | Bindehautnekrose, Hornhautnekrose und -verkohlung |
Bei Augenverbrennungen zweiten Grades oder höher können, ähnlich wie bei chemischen Verletzungen, anschließend persistierende Hornhautepitheldefekte, Hornhauttrübung, Hornhautperforation, Hornhautendothelschädigung, Iritis, sekundäres Glaukom, Symblepharon, Pseudo-Pterygium und Narbenbildung der Augenoberfläche auftreten.
Verbrennung ersten Grades
Makroskopischer Befund: Nur Erythem. Keine Blasen.
Schmerz: Vorhanden (+).
Prognose: Heilung innerhalb weniger Tage.
Zweiten Grades (oberflächlich)
Makroskopischer Befund: Blasenbildung. Die Dermis unter der Blase ist rot.
Schmerz: Stark (++).
Prognose: Heilung in 1–2 Wochen.
Zweiten Grades (tief)
Makroskopischer Befund: Blasenbildung. Die Dermis unter der Blase ist weiß.
Schmerz: Stark (++).
Prognose: Benötigt 3–4 Wochen.
Verbrennung dritten Grades
Makroskopischer Befund : Wachsartige Verhärtung. Trockenes, lederartiges Aussehen.
Schmerz : Fehlend (±). Aufgrund von Nervenzerstörung.
Prognose : Mehr als 1 Monat. Keine spontane Epithelisierung zu erwarten.
Zur Beurteilung des Schweregrades korneokonjunktivaler Schädigungen wird die Klassifikation nach Kinoshita (Grad I–IV) verwendet. Grad I und II, bei denen die epithelialen Stammzellen der Hornhaut nicht geschädigt sind, haben eine gute Prognose und hinterlassen keine Sehbeeinträchtigung, wenn kein Stromaschaden vorliegt. Ab Grad IIIa, bei dem der Hornhautlimbus betroffen ist, kommt es zu persistierenden Hornhautepitheldefekten und konjunktivaler Narbenbildung, was zu einer schlechten Prognose führt. Bei Grad IIIb und IV sind eine Amnionmembrantransplantation oder eine Hornhautepitheltransplantation erforderlich.
| Grad | Hauptbefunde | Prognose |
|---|---|---|
| I | Konjunktivale Hyperämie, leichter Hornhautepitheldefekt | Gut (keine Sehbeeinträchtigung) |
| II | Konjunktivale Ischämie, Hornhauttrübung | Gut (keine Sehbeeinträchtigung) |
| IIIa oder höher | Schwere Ischämie, totale Hornhauttrübung, Limbusschädigung | Schlecht (Narbenbildung, persistierender Epitheldefekt) |
| IIIb bis IV | Ausgedehnte Limbusnekrose und vollständige Hornhautschädigung | Schlecht (Augenoberflächenrekonstruktion erforderlich) |
Verbrennungen durch geschmolzenes Metall haben einen besonders schweren Verlauf. Die hohe Hitze erreicht tiefe Schichten der Hornhaut und führt zu persistierenden Epitheldefekten, Hornhautstromaeinschmelzung und Hornhautverdünnung, im schlimmsten Fall bis zur Hornhautperforation. Häufig gehen sie mit schweren Sehstörungen einher und erfordern ein langfristiges Management der Augenoberfläche.
Lidverbrennungen sind oft mit Verbrennungen anderer Körperregionen verbunden. Besonders bei Kindern mit Verbrennungen von Hals und Gesicht kann es durch ödembedingte Atemwegsobstruktion der oberen Atemwege kommen; eine sorgfältige Überwachung in den ersten 24–48 Stunden nach der Verletzung ist erforderlich.
Geschmolzenes Metall ist extrem heiß, und seine Hitze dringt tief in die Hornhaut ein. Dies führt zu persistierenden Epitheldefekten, Hornhautstromaeinschmelzung und Hornhautverdünnung, was schließlich zu einer Hornhautperforation führen kann. Bei oberflächlichen Verbrennungen bietet der Lidschlussreflex einen gewissen Schutz, bei geschmolzenem Metall ist dieser Schutz jedoch unzureichend.
Das Verständnis der ursachenspezifischen Merkmale hilft bei der Schweregradbeurteilung und der initialen Behandlung.
| Ursache | Merkmale | Hinweise |
|---|---|---|
| Heißes Wasser, Speiseöl | Häufig Haushaltsunfälle. Ausgedehntes Eindringen in die Augenoberfläche | Häufig bei Kindern und älteren Menschen |
| Geschmolzenes Metall | Fabrik-/Berufsunfall. Hohe Hitze dringt tief in die Hornhaut ein. | Die Überprüfung der Berufsanamnese ist wichtig. |
| Feuerwerk/Gasexplosion | Kann mit einem Hochenergietrauma einhergehen. | Ein intraokularer oder orbitaler Fremdkörper muss ausgeschlossen werden. |
| Flamme | Macht 46 % der Aufnahmen in einer Verbrennungseinheit aus. | Achten Sie auf begleitende systemische Verbrennungen und Atemwegsverbrennungen. |
Zu den Faktoren, die die Tiefe beeinflussen, gehören die Intensität der Hitzeeinwirkung (Temperatur), die Einwirkungsdauer und die Hautdicke. Je höher die Temperatur, je länger die Kontaktzeit und je dünner die Haut/das Gewebe, desto tiefer ist die Verbrennung.
Auch auf das gleichzeitige Auftreten von chemischen Verbrennungen ist zu achten. Schießpulver wird nach der Verbrennung alkalisch und kann gleichzeitig thermische und chemische Verletzungen verursachen.
Die Diagnose basiert auf der Anamnese des Verletzungsmechanismus und der Inspektion. Es ist wichtig, die verursachende Substanz, die Kontaktdauer und die Kontaktstelle detailliert zu erfragen.
Wichtige Punkte der Erstbeurteilung:
Gesamtbeurteilung des Schweregrads:
Der Gesamtschweregrad wird durch Kombination der Tiefenklassifikation der Lidverbrennung (Grad I–III), der Schweregradklassifikation der Augenverbrennung (Grad 1–3) und der Kinoshita-Klassifikation der korneokonjunktivalen Schädigung (Grad I–IV) bestimmt. Ab Grad IIIa wird eine Schädigung der limbalen Stammzellen vermutet, die ein langfristiges Management der Augenoberfläche erfordert.
Bei Hochgeschwindigkeitstrauma oder Explosion wird eine bildgebende Diagnostik durchgeführt, um intraokulare oder orbitale Fremdkörper auszuschließen.
Unmittelbar nach der Verletzung sollte nach Möglichkeit eine lokale Kühlung mit kaltem Wasser erfolgen. Um eine Ausdehnung der Verbrennung zu verhindern, Schmerzen zu lindern und Ödeme zu reduzieren, kühlen Sie die Stelle so schnell wie möglich lokal mit Leitungswasser oder einem Eisbeutel.
Bei Gesichts- oder Atemwegsverbrennungen ist eine systemische Behandlung einschließlich Atemwegsmanagement erforderlich. Wenn der Mund-Gesichtsbereich betroffen ist, hat die Sicherung der Atemwege höchste Priorität.
Verwenden Sie einen Blepharostaten, um das vordere Segment genau zu untersuchen und anhaftende Fremdkörper oder nekrotisches Hornhaut-/Bindehautepithel zu entfernen.
Bei Lidverbrennungen ersten und zweiten Grades wird eine konservative Behandlung zur Infektionsprävention, Entzündungshemmung und Epithelisierungsförderung durchgeführt. Für die Wundheilung ist die Aufrechterhaltung eines feuchten Milieus wichtig. Die Wunde wird offen gelassen und eine antibiotische Augensalbe aufgetragen, um die Feuchtigkeit zu erhalten. In einigen Fällen sind Wundauflagen ebenfalls nützlich.
Die Leitlinien zur Verbrennungsbehandlung schlagen die begleitende Anwendung eines basischen Fibroblasten-Wachstumsfaktor (bFGF)-Präparats bei Verbrennungen zweiten Grades vor, aufgrund seines Nutzens als wundheilungsförderndes Mittel.
Bei Verbrennungen dritten Grades ist eine Spalthauttransplantation in Betracht zu ziehen, da eine spontane Epithelisierung nicht zu erwarten ist. Bei einer Tendenz zum Ektropium des Lides, die den Lidschluss erschwert, kann eine Tarsorrhaphie als vorübergehende Maßnahme vor der Transplantation zur Verhinderung einer Expositionskeratitis in Betracht gezogen werden. In einem Review von Malhotra et al. (2009) sind die Grundsätze des Managements von Lidverbrennungen die frühzeitige augenärztliche Untersuchung und die prophylaktische Befeuchtung der Augenoberfläche, und bei Lidretraktion mit Hornhautexposition wird eine frühzeitige chirurgische Intervention empfohlen (Referenz 2). Die Analyse von Spencer et al. (2002) von 66 Fällen über 10 Jahre am Alfred Hospital zeigte ebenfalls, dass prophylaktische Befeuchtung der Augenoberfläche und frühzeitige Überweisung zum Augenarzt zur Vermeidung einer Operation beitrugen (Referenz 3).
Die Behandlung von Augenverbrennungen folgt der von chemischen Verbrennungen. Es werden antibiotische Augentropfen und orale Antibiotika, steroidale Augentropfen und orale Steroide sowie Natriumhyaluronat-Augentropfen verabreicht. Bei anhaltendem Epitheldefekt sind Serum-Augentropfen, Amnionmembrantransplantation (Amniontransplantat, Amnionabdeckung) und Tarsorrhaphie ebenfalls wirksam.
Wenn das Epithel des Hornhautlimbus erhalten ist (Grad I-II), werden Antibiotika und 0,1% Betamethason-Augentropfen zur Entzündungshemmung und Epithelisierung eingesetzt. Bei Grad IIIb und IV sind Amnionmembrantransplantation, Limbustransplantation (autolog oder allogen) und keratoplastische Epitheltransplantation (KEP) erforderlich. Eine systematische Übersichtsarbeit und Metaanalyse von Klifto et al. (2019) zeigte, dass ein frühzeitiger chirurgischer Eingriff (wie Amnionmembrantransplantation) im Vergleich zu nicht-chirurgischen Maßnahmen bessere Ergebnisse hinsichtlich der Sehprognose, der Heilung von Hornhautepitheldefekten und der Verbesserung der Limbusischämie erzielte (Referenz 1).
Die Steroidbehandlung bei gleichzeitiger Augenverbrennung wird je nach Schweregrad ausgewählt.
| Schweregrad | Behandlung |
|---|---|
| Schwer (totaler Hornhautepitheldefekt, Gewebenekrose) | Methylprednisolon 125 mg i.v. 1-2 mal, Betamethason 1 mg/Tag oder Prednison 10 mg/Tag oral für 1-2 Wochen, Betamethason-Augentropfen 4-mal täglich |
| Mittel (starke Hyperämie, partieller Hornhautepitheldefekt) | Prednison 5-10 mg/Tag oral für einige Tage, Betamethason-Augentropfen 4-mal täglich |
| Leicht | Betamethason Augentropfen 2-4 mal täglich |
Unabhängig vom Schweregrad wird zur Infektionsprophylaxe ein antibiotisches Augentropfen oder eine Augensalbe kombiniert.
Bei Patienten mit ausgedehnten Verbrennungen, die eine massive Flüssigkeitsreanimation erhalten haben, ist eine Überwachung auf ein Orbitakompartmentsyndrom (OCS) erforderlich. In der Studie von Sullivan et al. (2006) stieg bei 5 von 13 schwer verbrannten Patienten mit massivem Flüssigkeitsbedarf der Augeninnendruck auf über 30 mmHg an, was eine laterale Kanthotomie erforderte (Referenz 5). Ein systematischer Review von Makarewicz et al. (2024) identifizierte ebenfalls ausgedehnte Verbrennungsfläche, Gesichtsverbrennungen und massive Flüssigkeitsreanimation als Hauptrisikofaktoren für OCS, wobei die laterale Kanthotomie und die Durchtrennung des unteren Lidbändchens als etablierte Standardbehandlungen gelten (Referenz 6). Bei Verdacht auf OCS sollte ohne Abwarten der Bildgebung eine Notfallbehandlung erfolgen.
Die Behandlung der Narbenphase ist ähnlich wie bei chemischen Traumata. Bei Insuffizienz der kornealen epithelialen Stammzellen können Amnionmembrantransplantation, Limbustransplantation oder KEP erforderlich sein. Auch auf Lagophthalmus durch Liddeformitäten ist zu achten, der manchmal eine okuloplastische Operation erfordert. Langfristig müssen Komplikationen wie Trichiasis, Entropium, Ektropium, Lagophthalmus und Lidspaltenstenose behandelt werden.
Bei Hauttransplantationen (Lidrekonstruktion) ist die Vollhauttransplantation die erste Wahl. Die Ektropiumrate nach Vollhauttransplantation beträgt 30 %, während sie nach Spalthauttransplantation 88 % erreicht.
Es handelt sich um ein Präparat des basischen Fibroblasten-Wachstumsfaktors (bFGF), dessen repräsentativer Produktname Trafelmin ist. Es fördert die Proliferation und Migration von Fibroblasten und beschleunigt die Wundheilung. Die Leitlinien zur Behandlung von Verbrennungen empfehlen die Kombination mit einer antibiotischen Augensalbe bei Verbrennungen zweiten Grades.
Verbrennungen verursachen Gewebeschäden durch eine Kombination aus direkter Proteindenaturierung und Gewebenekrose durch Hitze, gefolgt von einer Entzündungsreaktion. Die drei Zonen nach Jackson (Jackson 1947) sind als Konzept zur Darstellung der konzentrischen Struktur von verbranntem Gewebe weithin bekannt.
Koagulationszone
Merkmal : Ort der maximalen Schädigung. Proteinkoagulation tritt auf.
Ausgang : Irreversibler Gewebsverlust. Nicht zu retten.
Stauungszone
Merkmal : Zwischenzone mit verminderter Gewebedurchblutung.
Ausgang : Rettbar. Kann jedoch durch Hypotonie, Infektion oder Ödem in vollständige Nekrose übergehen.
Hyperämiezone
Merkmal : Äußerste Schicht mit erhöhter Gewebedurchblutung.
Ausgang : Erholt sich sicher, wenn keine schwere Sepsis vorliegt.
Bei der Verletzung reduzieren der reflektorische Lidschluss und das Bell-Phänomen (Aufwärtsdrehung des Augapfels) die direkte Schädigung der Hornhaut relativ. Diese Schutzmechanismen sind jedoch nicht perfekt und werden bei längerer Kontaktzeit oder hochenergetischen Wärmequellen wie geschmolzenem Metall unzureichend.
Geschmolzenes Metall behält beim Erstarren eine hohe Temperatur und leitet durch Anhaften an der Hornhautoberfläche Wärmeenergie kontinuierlich in die Tiefe. Dies verursacht irreversible Schäden nicht nur am Hornhautepithel, sondern auch am Stroma und Endothel. Je langsamer die Abkühlungsrate, desto größer ist die thermische Penetration in die Tiefe.
Mit dem Fortschreiten der Narbenbildung nach Lidverbrennungen über mehrere Monate hinweg entsteht eine Kaskade sekundärer Störungen: Lagophthalmus, Hornhautexposition, Hornhauttrockenheit und Hornhautinfektion. Darüber hinaus führt die narbige Schrumpfung zu Trichiasis, Entropium und Ektropium, was eine langfristige Behandlung erfordernde Hauptfolge darstellt.
Die Orbita ist ein starres knöchernes Kompartiment. Bei der massiven Flüssigkeitsreanimation im Zusammenhang mit ausgedehnten Verbrennungen erreicht die Verschiebung des intravaskulären Volumens in den dritten Raum 6–12 Stunden nach der Verletzung ihren Höhepunkt. Auch die Überdruckbeatmung verschlimmert das Ödem. Wenn der intraorbitale Druck den Perfusionsdruck übersteigt, kommt es zu ischämischer Optikusneuropathie und Netzhautischämie, was zu irreversiblen Sehverlust führt.
Biologisch abbaubare temporäre Matrix (biodegradable temporizing matrix): Es handelt sich um eine synthetische Dermismatrix, die vor einer dünnen autologen Hauttransplantation eine Neodermis bildet. Sie wird als Alternative zu herkömmlichen temporären Abdeckmaterialien erforscht.
Transplantation von kultiviertem Mundschleimhautepithel: Sie ermöglicht die sofortige Abdeckung der Augenoberfläche mit Epithel nach der Operation und erzielt eine schnelle entzündungshemmende Wirkung. Ziel ist nicht die Sehverbesserung, sondern die Stabilisierung der Augenoberfläche, und die Anwendung wird bei Grad IIIb–IV-Fällen versucht.
Boston Ocular Surface Prosthesis: Wird zum Hornhautschutz bei ausgedehnten Gewebedefekten eingesetzt, bei denen die Verwendung von Amnion schwierig und eine Lidnaht unmöglich ist. Auch eine Anwendung bei allgemeinen Erkrankungen der Augenoberfläche wird untersucht.
Frühe autologe Vollhauttransplantation: Früher wartete man üblicherweise bis zur Narbenstabilisierung, aber es gibt Berichte, dass die frühe Verwendung von autologer Vollhauttransplantation, Amnion und verschiedenen Lappen die ophthalmologische Morbidität verringert.