Bỏng độ I
Hình ảnh đại thể: Chỉ có ban đỏ. Không có bọng nước.
Đau: Có (+).
Tiên lượng: Lành trong vài ngày.

Bỏng mắt là bỏng do tiếp xúc với chất lỏng, chất rắn hoặc ngọn lửa có nhiệt độ cao. Nguyên nhân chính bao gồm bắn vào các chất lỏng siêu nóng như nước sôi hoặc dầu ăn, bắn kim loại nóng chảy, pháo hoa và ngọn lửa. Bỏng mắt được phân loại thành bỏng mi mắt và bỏng nhãn cầu; trong trường hợp bỏng mặt lan đến mi mắt và bề mặt nhãn cầu, cần điều trị nhãn khoa vì có thể dẫn đến suy giảm chức năng thị giác.
Khi bị thương, phản xạ nhắm mắt và hiện tượng Bell (phản xạ bảo vệ nhãn cầu xoay lên trên) xảy ra, do đó bỏng giác mạc tương đối hiếm. Tuy nhiên, với bỏng do kim loại nóng chảy, nhiệt độ cao đến tận sâu giác mạc, gây khuyết biểu mô kéo dài, tiêu chất nền giác mạc, mỏng giác mạc và trong trường hợp xấu nhất là thủng giác mạc, thường kèm theo suy giảm thị lực nghiêm trọng.
Độ dày da mi mắt là 0,3-0,6 mm, thuộc loại mỏng nhất trong cơ thể. Do thiếu mỡ dưới da, dễ chuyển thành bỏng sâu, và cơ vòng mi cũng như sụn mi có thể bị tổn thương. Sau khi hình thành sẹo, có thể tồn tại các vấn đề chức năng như lông mi mọc ngược, quặm mi, lật mi và mắt thỏ.
7,5-27% bệnh nhân nhập viện tại đơn vị bỏng có liên quan đến nhãn khoa. Cơ chế chấn thương phổ biến nhất là hỏa hoạn/lửa (46%), tiếp theo là bỏng nước sôi (scald) (32%). Ngoài ra, dầu ăn, kim loại nóng chảy, pháo hoa và lửa cũng là nguyên nhân. Trong một nghiên cứu hồi cứu trên 125 trường hợp của Cabalag và cộng sự (2015), mức độ nghiêm trọng của tổn thương giác mạc và bỏng mi mắt được xác định là các yếu tố nguy cơ độc lập cho biến chứng sớm và muộn (tài liệu tham khảo 4).
Khi bị thương, hiện tượng Bell và phản xạ nhắm mắt hoạt động, do đó tổn thương trực tiếp đến giác mạc tương đối hiếm. Tuy nhiên, với kim loại nóng chảy, nhiệt độ cao thấm sâu vào giác mạc, gây rối loạn biểu mô kéo dài tiến triển thành ly giải nhu mô và thủng, là những tổn thương nghiêm trọng. Vì 7,5–27% bệnh nhân nhập viện đơn vị bỏng có liên quan đến mắt, nên luôn phải đánh giá nhãn khoa khi bị thương.
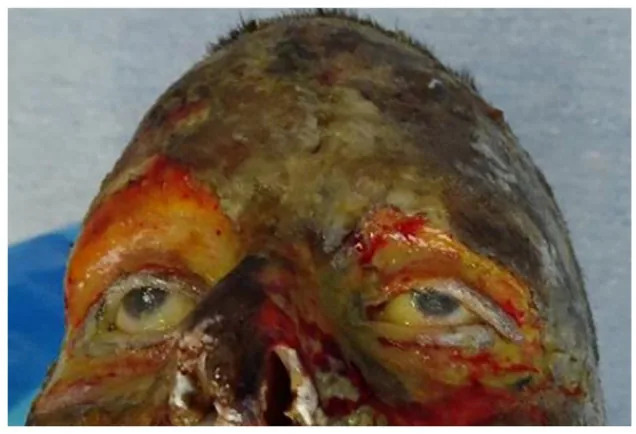
Bỏng mắt cấp tính được phân loại thành độ 1 đến 3.
| Phân loại | Dấu hiệu |
|---|---|
| Bỏng độ 1 | Xung huyết kết mạc, đục giác mạc nông |
| Bỏng độ 2 | Phù kết mạc, hoại tử biểu mô giác mạc |
| Bỏng độ 3 | Hoại tử kết mạc, hoại tử và cháy đen giác mạc |
Trong bỏng mắt từ độ hai trở lên, tương tự như bỏng hóa chất, sau đó có thể xảy ra khuyết biểu mô giác mạc kéo dài, đục giác mạc, thủng giác mạc, tổn thương nội mô giác mạc, viêm mống mắt, glôcôm thứ phát, dính mi cầu, mộng giả và sẹo hóa bề mặt nhãn cầu.
Bỏng độ I
Hình ảnh đại thể: Chỉ có ban đỏ. Không có bọng nước.
Đau: Có (+).
Tiên lượng: Lành trong vài ngày.
Độ II (nông)
Hình ảnh đại thể: Hình thành bọng nước. Lớp bì dưới bọng nước có màu đỏ.
Đau: Dữ dội (++).
Tiên lượng: Lành trong 1-2 tuần.
Độ II (sâu)
Hình ảnh đại thể: Hình thành bọng nước. Lớp bì dưới bọng nước có màu trắng.
Đau: Dữ dội (++).
Tiên lượng: Cần 3-4 tuần.
Bỏng độ III
Hình ảnh đại thể: Cứng như sáp. Bề ngoài như da khô.
Đau: Mất (±). Do hủy hoại thần kinh.
Tiên lượng: Hơn 1 tháng. Không mong đợi biểu mô hóa tự nhiên.
Để đánh giá mức độ nghiêm trọng của tổn thương giác mạc - kết mạc, sử dụng Phân loại Kinoshita (Độ I–IV). Độ I và II, nơi tế bào gốc biểu mô giác mạc không bị tổn thương, có tiên lượng tốt và không để lại rối loạn chức năng thị giác nếu không có tổn thương nhu mô. Ở Độ IIIa trở lên, nơi vùng rìa giác mạc bị tổn thương, xảy ra khuyết hổng biểu mô giác mạc kéo dài và sẹo kết mạc, dẫn đến tiên lượng xấu. Ở Độ IIIb và IV, cần ghép màng ối hoặc ghép biểu mô giác mạc.
| Độ | Dấu hiệu chính | Tiên lượng |
|---|---|---|
| I | Xung huyết kết mạc, khuyết hổng biểu mô giác mạc nhẹ | Tốt (không rối loạn chức năng thị giác) |
| II | Thiếu máu kết mạc, đục giác mạc | Tốt (không rối loạn chức năng thị giác) |
| IIIa trở lên | Thiếu máu nặng, đục toàn bộ giác mạc, tổn thương vùng rìa | Xấu (sẹo, khuyết hổng biểu mô kéo dài) |
| IIIb–IV | Hoại tử vùng rìa lan rộng và tổn thương toàn bộ giác mạc | Kém (cần tái tạo bề mặt nhãn cầu) |
Bỏng do kim loại nóng chảy có diễn biến đặc biệt nghiêm trọng. Ảnh hưởng của nhiệt độ cao lan đến sâu trong giác mạc, gây tổn thương biểu mô kéo dài, tiêu chất nền giác mạc và mỏng giác mạc, trong trường hợp xấu nhất có thể dẫn đến thủng giác mạc. Thường kèm theo suy giảm thị lực nghiêm trọng và cần quản lý bề mặt nhãn cầu lâu dài.
Trong bỏng mi mắt, thường kết hợp với bỏng ở các vùng khác trên cơ thể. Đặc biệt ở trẻ em bị bỏng vùng cổ và mặt, phù nề do bỏng có thể gây tắc nghẽn đường thở trên, cần theo dõi cẩn thận trong 24–48 giờ sau chấn thương.
Kim loại nóng chảy có nhiệt độ cao, và nhiệt của nó thấm sâu vào giác mạc. Điều này gây tổn thương biểu mô kéo dài, tiêu chất nền giác mạc và mỏng giác mạc, cuối cùng có thể dẫn đến thủng giác mạc. Trong bỏng bề mặt, phản xạ nhắm mắt bảo vệ phần nào, nhưng với kim loại nóng chảy, sự bảo vệ đó không đủ.
Hiểu đặc điểm của từng nguyên nhân giúp dự đoán mức độ nghiêm trọng và xử trí ban đầu.
| Nguyên nhân | Đặc điểm | Lưu ý |
|---|---|---|
| Nước sôi và dầu ăn | Tai nạn gia đình thường gặp. Văng vào bề mặt nhãn cầu diện rộng | Thường gặp ở trẻ em và người già |
| Kim loại nóng chảy | Tai nạn nhà máy/nghề nghiệp. Nhiệt độ cao xâm nhập sâu vào giác mạc | Việc xác nhận tiền sử nghề nghiệp rất quan trọng |
| Pháo hoa và nổ khí gas | Có thể kèm theo chấn thương năng lượng cao | Cần loại trừ dị vật nội nhãn hoặc dị vật trong hốc mắt |
| Lửa | Chiếm 46% số ca nhập viện tại đơn vị bỏng | Chú ý biến chứng bỏng toàn thân và bỏng đường hô hấp |
Các yếu tố ảnh hưởng đến độ sâu bao gồm: cường độ tiếp xúc với nhiệt (nhiệt độ), thời gian tiếp xúc và độ dày của da. Nhiệt độ càng cao, thời gian tiếp xúc càng lâu, da/mô càng mỏng thì vết bỏng càng sâu.
Cũng cần chú ý đến khả năng bỏng hóa chất kết hợp. Thuốc súng sau khi cháy có tính kiềm và có thể gây bỏng nhiệt và bỏng hóa chất đồng thời.
Chẩn đoán dựa trên hỏi bệnh về cơ chế chấn thương và khám thị giác. Hỏi chi tiết về chất gây ra, thời gian tiếp xúc và vị trí tiếp xúc.
Các điểm đánh giá ban đầu:
Đánh giá mức độ nghiêm trọng toàn diện:
Mức độ nghiêm trọng được xác định toàn diện bằng cách kết hợp phân loại độ sâu bỏng mi mắt (độ I-III), phân loại mức độ nghiêm trọng bỏng nhãn cầu (độ 1-3) và phân loại Kinoshita cho rối loạn giác mạc-kết mạc (Grade I-IV). Ở Grade IIIa trở lên, nghi ngờ tổn thương tế bào gốc vùng rìa, cần quản lý bề mặt nhãn cầu lâu dài.
Trong trường hợp chấn thương tốc độ cao hoặc nổ, thực hiện chẩn đoán hình ảnh để loại trừ dị vật nội nhãn hoặc trong hốc mắt.
Ngay sau chấn thương, tiến hành làm mát cục bộ bằng nước lạnh càng nhiều càng tốt. Nhằm mục đích ngăn ngừa mở rộng vùng bỏng, giảm đau và ức chế phù nề, làm mát vùng cục bộ bằng nước máy hoặc túi nước càng sớm càng tốt.
Nếu có bỏng mặt hoặc bỏng đường thở, cần xử trí toàn thân bao gồm quản lý hô hấp. Nếu vùng miệng mặt liên quan, ưu tiên hàng đầu là đảm bảo đường thở.
Sử dụng dụng cụ mở mi mắt để quan sát chi tiết phần trước nhãn cầu, loại bỏ dị vật bám dính hoặc biểu mô giác mạc, kết mạc hoại tử.
Đối với bỏng mi mắt độ I và II, điều trị bảo tồn nhằm mục đích phòng ngừa nhiễm trùng, chống viêm và thúc đẩy biểu mô hóa. Duy trì môi trường ẩm rất quan trọng cho việc lành vết thương. Vết thương để hở và bôi thuốc mỡ tra mắt kháng sinh để giữ ẩm. Trong một số trường hợp, băng gạc vết thương cũng hữu ích.
Hướng dẫn điều trị bỏng khuyến nghị sử dụng chế phẩm yếu tố tăng trưởng nguyên bào sợi cơ bản (bFGF) kết hợp cho bỏng độ II vì tính hữu ích của nó như một thuốc thúc đẩy lành vết thương.
Đối với bỏng độ III, không thể mong đợi biểu mô hóa tự nhiên, do đó cân nhắc ghép da. Nếu có xu hướng lật mi và khó nhắm mắt, cân nhắc khâu mi (tarsorrhaphy) như một biện pháp tạm thời cho đến khi ghép da để ngăn ngừa viêm giác mạc do hở mi. Trong bài tổng quan của Malhotra và cộng sự (2009), các nguyên tắc quản lý bỏng mi mắt là khám mắt sớm và bôi trơn bề mặt nhãn cầu dự phòng, và can thiệp phẫu thuật sớm được khuyến nghị trong trường hợp co rút mi gây lộ giác mạc (tài liệu tham khảo 2). Trong phân tích của Spencer và cộng sự (2002) trên 66 trường hợp trong 10 năm tại Bệnh viện Alfred, bôi trơn bề mặt nhãn cầu dự phòng và giới thiệu sớm đến bác sĩ nhãn khoa đã góp phần tránh phẫu thuật (tài liệu tham khảo 3).
Điều trị bỏng nhãn cầu tuân theo các nguyên tắc tương tự như bỏng hóa chất. Thực hiện tra thuốc nhỏ mắt kháng sinh và uống, thuốc nhỏ mắt steroid và uống, và thuốc nhỏ mắt natri hyaluronate. Nếu khuyết biểu mô kéo dài, thuốc nhỏ mắt huyết thanh, ghép màng ối (mảnh ghép màng ối, che phủ màng ối) và khâu mi (tarsorrhaphy) cũng có hiệu quả.
Nếu biểu mô vùng rìa giác mạc còn (Độ I-II), dùng kháng sinh và thuốc nhỏ mắt betamethasone 0,1% để chống viêm và thúc đẩy biểu mô hóa. Ở Độ IIIb và IV, cần ghép màng ối, ghép rìa (tự thân hoặc đồng loại) và ghép biểu mô giác mạc (KEP). Trong tổng quan hệ thống và phân tích gộp của Klifto và cộng sự (2019), can thiệp phẫu thuật cấp tính (như ghép màng ối) cho thấy kết quả vượt trội so với can thiệp không phẫu thuật về tiên lượng thị lực, lành khuyết biểu mô giác mạc và cải thiện thiếu máu cục bộ vùng rìa (tài liệu tham khảo 1).
Liệu pháp steroid khi có bỏng nhãn cầu được lựa chọn dựa trên mức độ nghiêm trọng.
| Mức độ nghiêm trọng | Điều trị |
|---|---|
| Nặng (khuyết toàn bộ biểu mô giác mạc, hoại tử mô) | Methylprednisolone 125 mg tiêm tĩnh mạch 1-2 lần, betamethasone 1 mg/ngày hoặc prednisone 10 mg/ngày uống trong 1-2 tuần, thuốc nhỏ mắt betamethasone 4 lần/ngày |
| Trung bình (xung huyết nặng, khuyết một phần biểu mô giác mạc) | Prednisone 5-10 mg/ngày uống trong vài ngày, thuốc nhỏ mắt betamethasone 4 lần/ngày |
| Nhẹ | Nhỏ mắt betamethasone 2-4 lần/ngày |
Ở mọi mức độ nặng, dùng thuốc nhỏ mắt hoặc thuốc mỡ kháng sinh để dự phòng nhiễm trùng.
Ở bệnh nhân bỏng rộng được hồi sức dịch khối lượng lớn, cần theo dõi hội chứng khoang ổ mắt (OCS). Nghiên cứu của Sullivan và cộng sự (2006) cho thấy 5/13 bệnh nhân bỏng nặng cần hồi sức dịch khối lượng lớn có nhãn áp ≥30 mmHg và cần phẫu thuật mở góc mắt ngoài (tài liệu tham khảo 5). Tổng quan hệ thống của Makarewicz và cộng sự (2024) cũng xác định diện tích bỏng rộng, bỏng mặt và hồi sức dịch khối lượng lớn là các yếu tố nguy cơ chính của OCS, và phẫu thuật mở góc mắt ngoài kèm cắt dây chằng mi dưới đã được thiết lập như điều trị tiêu chuẩn (tài liệu tham khảo 6). Nếu nghi ngờ OCS, hãy can thiệp khẩn cấp mà không chờ chẩn đoán hình ảnh.
Điều trị giai đoạn sẹo tương tự như chấn thương hóa chất. Trong trường hợp suy tế bào gốc biểu mô giác mạc, có thể cần ghép màng ối, ghép vùng rìa và KEP. Cũng cần chú ý đến hở mi do biến dạng mi, có thể cần can thiệp phẫu thuật tạo hình mắt. Về lâu dài, xử trí các biến chứng như lông quặm, quặm mi, hở mi, hẹp khe mi.
Trong ghép da (tái tạo mi), ghép da tự thân toàn bộ độ dày là lựa chọn đầu tiên. Tỷ lệ hở mi sau ghép toàn bộ độ dày là 30%, trong khi sau ghép một phần độ dày lên tới 88%.
Đây là chế phẩm của yếu tố tăng trưởng nguyên bào sợi cơ bản (basic Fibroblast Growth Factor: bFGF), với trafermin là tên sản phẩm đại diện. Nó thúc đẩy sự tăng sinh và di chuyển của nguyên bào sợi, đẩy nhanh quá trình lành vết thương. Hướng dẫn điều trị bỏng khuyến cáo sử dụng kết hợp với thuốc mỡ tra mắt kháng sinh cho bỏng độ II.
Bỏng gây tổn thương mô thông qua sự kết hợp của biến tính protein trực tiếp và hoại tử do nhiệt, sau đó là phản ứng viêm. Ba vùng của Jackson (Jackson 1947) được biết đến như một khái niệm mô tả cấu trúc đồng tâm của mô bỏng.
Vùng đông tụ
Đặc điểm: Vị trí tổn thương tối đa. Xảy ra đông tụ protein.
Kết quả: Mất mô không hồi phục. Không thể cứu được.
Vùng ứ trệ
Đặc điểm: Vùng trung gian với tưới máu mô giảm.
Kết quả: Có thể cứu được. Tuy nhiên, có thể tiến triển thành hoại tử hoàn toàn do hạ huyết áp, nhiễm trùng hoặc phù nề.
Vùng sung huyết
Đặc điểm: Lớp ngoài cùng với tưới máu mô tăng.
Kết quả: Luôn hồi phục nếu không có nhiễm trùng huyết nặng.
Khi bị thương, phản xạ nhắm mắt và hiện tượng Bell (mắt xoay lên trên) giúp giảm tổn thương trực tiếp lên giác mạc. Tuy nhiên, các cơ chế bảo vệ này không hoàn hảo; trong trường hợp tiếp xúc kéo dài hoặc nguồn nhiệt năng lượng cao như kim loại nóng chảy, sự bảo vệ trở nên không đủ.
Khi đông đặc, kim loại nóng chảy giữ nhiệt độ cao và bám vào bề mặt giác mạc, dẫn truyền năng lượng nhiệt liên tục vào sâu bên trong. Điều này gây tổn thương không hồi phục không chỉ biểu mô giác mạc mà còn cả nhu mô và nội mô. Tốc độ làm nguội càng chậm, sự thâm nhập nhiệt vào sâu càng lớn.
Khi sự hình thành sẹo sau bỏng mi mắt tiến triển qua nhiều tháng, xảy ra chuỗi rối loạn thứ phát: mắt hở, lộ giác mạc, khô giác mạc và nhiễm trùng giác mạc. Co rút sẹo cũng dẫn đến lông mi mọc ngược, quặm mi và lật mi, là những di chứng chính cần quản lý lâu dài.
Ổ mắt là một khoang xương cứng. Trong hồi sức dịch khối lượng lớn do bỏng rộng, sự di chuyển thể tích nội mạch vào khoang thứ ba đạt đỉnh sau 6-12 giờ kể từ khi bị thương. Thở máy áp lực dương cũng làm nặng thêm phù nề. Khi áp lực nội nhãn vượt quá áp lực tưới máu, xảy ra bệnh thần kinh thị giác thiếu máu cục bộ và thiếu máu võng mạc, dẫn đến mất thị lực không hồi phục.
Màng che tạm thời phân hủy sinh học (biodegradable temporizing matrix): Là ma trận da tổng hợp hình thành lớp hạ bì mới như một giai đoạn trước khi ghép da tự thân mỏng. Đang được nghiên cứu như một thay thế cho màng che tạm thời thông thường.
Ghép biểu mô niêm mạc miệng nuôi cấy: Bề mặt mắt có thể được che phủ bằng biểu mô ngay sau phẫu thuật, đạt được hiệu quả chống viêm nhanh chóng. Mục tiêu không phải cải thiện thị lực mà là ổn định bề mặt mắt, được thử nghiệm trên các trường hợp Độ IIIb đến IV.
Bộ phận giả bề mặt mắt Boston (Boston Ocular Surface Prosthesis): Được sử dụng để bảo vệ giác mạc trong các trường hợp khuyết hổng mô rộng khó sử dụng màng ối hoặc khâu mi mắt. Cũng đang được xem xét ứng dụng cho các bệnh bề mặt mắt nói chung.
Ghép da tự thân toàn bộ độ dày sớm: Trước đây, chờ sẹo ổn định là thực hành phổ biến, nhưng có báo cáo rằng sử dụng sớm ghép da tự thân toàn bộ độ dày, màng ối và các vạt khác nhau làm giảm tỷ lệ mắc bệnh về mắt.