Quemadura de primer grado
Hallazgos macroscópicos: Solo eritema. Sin ampollas.
Dolor: Presente (+).
Pronóstico: Cura en pocos días.

La quemadura ocular es una lesión térmica causada por el contacto del ojo con líquidos, sólidos o llamas a alta temperatura. Las causas comunes incluyen salpicaduras de agua caliente o aceite de cocina, metal fundido, fuegos artificiales y llamas. Las quemaduras oculares se clasifican ampliamente en quemaduras palpebrales y oculares. Cuando las quemaduras faciales afectan los párpados y la superficie ocular, puede haber deterioro de la función visual, requiriendo tratamiento oftalmológico.
En el momento de la lesión, el cierre palpebral reflejo y el fenómeno de Bell (movimiento defensivo de elevación del ojo) reducen las quemaduras corneales directas. Sin embargo, las quemaduras por metal fundido pueden alcanzar altas temperaturas que penetran profundamente en la córnea, causando defectos epiteliales persistentes, fusión del estroma corneal, adelgazamiento corneal y, en casos graves, perforación corneal, a menudo con deterioro visual significativo.
La piel del párpado tiene un grosor de 0.3 a 0.6 mm, entre las más delgadas del cuerpo. Al carecer de grasa subcutánea, es propensa a quemaduras profundas, y el músculo orbicular y la placa tarsal también pueden dañarse. Después de la formación de cicatrices, pueden persistir problemas funcionales como triquiasis, entropión, ectropión y lagoftalmos.
Se observa afectación oftalmológica en el 7.5–27% de los pacientes ingresados en unidades de quemados. El mecanismo más común es el fuego/llama (46%), seguido de escaldadura (32%). Otras causas incluyen aceite de cocina, salpicaduras de metal fundido, fuegos artificiales y llamas. En un estudio retrospectivo de 125 casos de Cabalag et al. (2015), la gravedad del daño corneal y de las quemaduras palpebrales se identificó como factor de riesgo independiente para complicaciones tempranas y tardías (Referencia 4).
En el momento de la lesión, el fenómeno de Bell y el reflejo de parpadeo están activos, por lo que el daño directo a la córnea es relativamente raro. Sin embargo, con metales fundidos, las altas temperaturas pueden penetrar profundamente en la córnea, provocando daños graves que progresan desde defectos epiteliales persistentes hasta fusión del estroma y perforación. Dado que el 7.5–27% de los pacientes hospitalizados en unidades de quemados tienen afectación ocular, siempre se debe realizar una evaluación oftalmológica en el momento de la lesión.
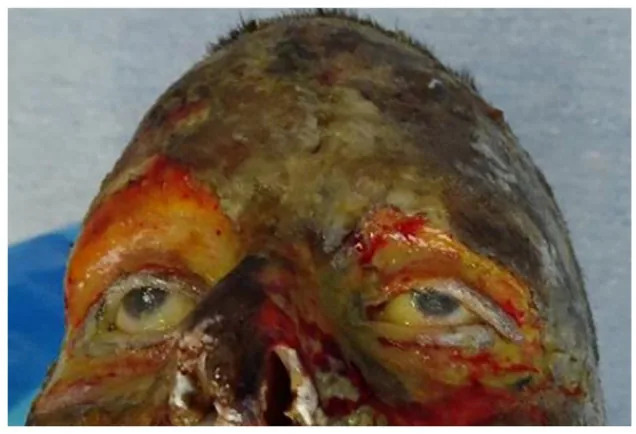
Las quemaduras oculares agudas se clasifican en primer a tercer grado.
| Clasificación | Hallazgos |
|---|---|
| Quemadura de primer grado | Hiperemia conjuntival, opacidad corneal superficial |
| Quemadura de segundo grado | Edema conjuntival, necrosis del epitelio corneal |
| Quemadura de tercer grado | Necrosis conjuntival, necrosis/carbonización corneal |
En las quemaduras oculares de segundo grado o superior, al igual que en las quemaduras químicas, pueden ocurrir posteriormente complicaciones como defecto epitelial corneal persistente, opacidad corneal, perforación corneal, daño endotelial corneal, iritis, glaucoma secundario, simbléfaron, seudopterigión y cicatrización de la superficie ocular.
Quemadura de primer grado
Hallazgos macroscópicos: Solo eritema. Sin ampollas.
Dolor: Presente (+).
Pronóstico: Cura en pocos días.
Segundo grado (superficial)
Hallazgos macroscópicos: Formación de ampollas. La dermis debajo de la ampolla es roja.
Dolor: Intenso (++).
Pronóstico: Cura en 1 a 2 semanas.
Segundo grado (profundo)
Hallazgos macroscópicos: Formación de ampollas. La dermis debajo de la ampolla es blanca.
Dolor: Intenso (++).
Pronóstico: Requiere de 3 a 4 semanas.
Quemadura de tercer grado
Hallazgos macroscópicos: Endurecimiento céreo. Aspecto seco y coriáceo.
Dolor: Ausente (±). Debido a la destrucción nerviosa.
Pronóstico: Más de 1 mes. No se espera epitelización espontánea.
La clasificación de Kinoshida (Grado I–IV) se utiliza para evaluar la gravedad de los trastornos corneoconjuntivales. Los grados I y II, en los que las células madre epiteliales corneales no están dañadas, tienen un buen pronóstico y no dejan deterioro visual si no hay daño estromal. A partir del grado IIIa, donde el limbo está dañado, se producen defectos epiteliales corneales persistentes y cicatrización conjuntival, lo que conlleva un mal pronóstico. Los grados IIIb y IV requieren trasplante de membrana amniótica o trasplante de epitelio corneal.
| Grado | Hallazgos principales | Pronóstico |
|---|---|---|
| I | Hiperemia conjuntival, defecto epitelial corneal leve | Bueno (sin deterioro visual) |
| II | Isquemia conjuntival, opacidad corneal | Bueno (sin deterioro visual) |
| IIIa o superior | Isquemia grave, opacidad corneal total, daño limbal | Malo (cicatrización, defecto epitelial persistente) |
| IIIb a IV | Necrosis limbal extensa / daño corneal total | Malo (requiere reconstrucción de la superficie ocular) |
Las quemaduras por metal fundido siguen un curso particularmente grave. El calor elevado alcanza las capas profundas de la córnea, causando defectos epiteliales persistentes, fusión del estroma corneal y adelgazamiento corneal, que en el peor de los casos puede llevar a la perforación corneal. A menudo se acompaña de deterioro visual grave y requiere un manejo a largo plazo de la superficie ocular.
Las quemaduras palpebrales a menudo involucran no solo los párpados sino también quemaduras en otras partes del cuerpo. En particular, las quemaduras desde el cuello hasta la cara en niños pueden causar obstrucción de las vías respiratorias debido al edema por la quemadura, y es necesaria una observación cuidadosa durante las 24 a 48 horas posteriores a la lesión.
El metal fundido está a alta temperatura y su calor penetra profundamente en la córnea. Esto causa defectos epiteliales persistentes, fusión del estroma corneal y adelgazamiento corneal, que eventualmente pueden llevar a la perforación corneal. En las quemaduras superficiales, el reflejo de parpadeo proporciona cierta protección, pero con el metal fundido esta protección es insuficiente.
Comprender las características de cada causa ayuda a predecir la gravedad y el manejo inicial.
| Causa | Características | Puntos a tener en cuenta |
|---|---|---|
| Agua caliente / aceite de cocina | Frecuentes accidentes domésticos. Entrada generalizada en la superficie ocular. | Común en niños y ancianos |
| Metal fundido | Accidentes industriales/laborales. La alta temperatura penetra profundamente en la córnea. | Es importante confirmar la historia ocupacional. |
| Explosión de fuegos artificiales/gas | Puede acompañarse de traumatismo de alta energía. | Se deben descartar cuerpos extraños intraoculares u orbitarios. |
| Llama | Representa el 46% de los ingresos en unidades de quemados. | Tenga en cuenta la posible combinación con quemaduras sistémicas y de las vías respiratorias. |
Los factores que afectan la profundidad incluyen la intensidad de la exposición al calor (temperatura), la duración de la exposición y el grosor de la piel. Cuanto mayor sea la temperatura, más prolongado el contacto y más delgada la piel/tejido, más profunda será la quemadura.
También se debe tener en cuenta la posible combinación con quemaduras químicas. Después de la combustión, la pólvora se vuelve alcalina y puede causar tanto quemaduras térmicas como lesiones químicas simultáneamente.
El diagnóstico se basa en la anamnesis del mecanismo de la lesión y la inspección visual. Se debe obtener información detallada sobre la sustancia causante, el tiempo de contacto y el área de contacto.
Puntos clave de la evaluación inicial:
Evaluación integral de la gravedad:
Combine la clasificación de profundidad de las quemaduras palpebrales (grados I–III), la clasificación de gravedad de las quemaduras oculares (grados 1–3) y la clasificación de Kinoshida del daño corneoconjuntival (grados I–IV) para determinar la gravedad general. El grado IIIa o superior sugiere deficiencia de células madre limbares, lo que requiere un manejo a largo plazo de la superficie ocular.
Si hay traumatismo de alta velocidad o explosión, realice estudios de imagen para descartar cuerpos extraños intraoculares o intraorbitarios.
Inmediatamente después de la lesión, aplique enfriamiento local con agua fría lo antes posible. Use agua del grifo o una bolsa de agua para enfriar el área rápidamente para prevenir la extensión de la quemadura, reducir el dolor y suprimir el edema.
Si hay quemaduras faciales o de las vías respiratorias, se requiere un manejo sistémico que incluya el manejo respiratorio. Cuando la zona oral y facial está involucrada, asegurar la vía aérea es la máxima prioridad.
Use un espéculo palpebral para observar cuidadosamente el segmento anterior y elimine cualquier cuerpo extraño adherido o epitelio corneal y conjuntival necrótico.
Para las quemaduras palpebrales de primer y segundo grado, se realiza un tratamiento conservador para prevenir infecciones, reducir la inflamación y promover la epitelización. Mantener un ambiente húmedo es importante para la cicatrización de la herida. La herida debe dejarse abierta y se debe aplicar ungüento antibiótico oftálmico para mantenerla húmeda. Los apósitos para heridas también pueden ser útiles en algunos casos.
Las guías de tratamiento de quemaduras sugieren el uso de preparaciones de factor de crecimiento de fibroblastos básico (bFGF) para quemaduras de segundo grado debido a su utilidad como promotores de la cicatrización de heridas.
Para las quemaduras de tercer grado, no se puede esperar una epitelización espontánea, por lo que se debe considerar el injerto de piel. Si hay tendencia al ectropión palpebral que dificulta el cierre, se puede considerar la tarsorrafia como medida temporal hasta el injerto para prevenir la queratitis por exposición. En una revisión de Malhotra et al. (2009), el examen oftalmológico temprano y la lubricación profiláctica de la superficie ocular son principios del manejo de las quemaduras palpebrales, y se recomienda la intervención quirúrgica temprana para la retracción palpebral que causa exposición corneal (Referencia 2). Un análisis de 66 casos durante 10 años en el Hospital Alfred por Spencer et al. (2002) también mostró que la lubricación profiláctica de la superficie ocular y la derivación oftalmológica temprana contribuyeron a evitar la cirugía (Referencia 3).
El tratamiento de las quemaduras oculares sigue el de las quemaduras químicas. Administre gotas oftálmicas antibióticas y antibióticos orales, gotas oftálmicas de esteroides y esteroides orales, y gotas oftálmicas de hialuronato de sodio. Si los defectos epiteliales persisten, también son efectivos los sueros autólogos, el trasplante de membrana amniótica (injerto de membrana amniótica, cubierta de membrana amniótica) y la tarsorrafia.
Si el epitelio limbal corneal permanece (Grado I-II), use antibióticos y gotas oftálmicas de betametasona al 0.1% para reducir la inflamación y promover la epitelización. Para los grados IIIb y IV, se requieren trasplante de membrana amniótica, trasplante limbal (auto o alo) y queratoepitelioplastia (KEP). Una revisión sistemática y metanálisis de Klifto et al. (2019) mostró que la intervención quirúrgica aguda (p. ej., trasplante de membrana amniótica) tuvo resultados superiores en el pronóstico visual, la curación de defectos epiteliales corneales y la mejora de la isquemia limbal en comparación con la intervención no quirúrgica (Referencia 1).
El tratamiento con esteroides para las quemaduras oculares se selecciona según la gravedad.
| Gravedad | Tratamiento |
|---|---|
| Grave (defecto epitelial corneal total, necrosis tisular) | Metilprednisolona 125 mg IV 1-2 veces, betametasona 1 mg/día o prednisona 10 mg/día por vía oral durante 1-2 semanas, gotas oftálmicas de betametasona 4 veces al día |
| Moderada (hiperemia severa, defecto epitelial corneal parcial) | Prednisona 5-10 mg/día por vía oral durante varios días, gotas oftálmicas de betametasona 4 veces al día |
| Leve | Betametasona en gotas oftálmicas 2-4 veces al día |
En todos los grados de gravedad, se debe combinar con gotas oftálmicas o ungüento antibacteriano para prevenir infecciones.
Los pacientes con quemaduras extensas que han recibido reanimación con líquidos en grandes volúmenes requieren vigilancia del síndrome compartimental orbitario (SCO). En un estudio de Sullivan et al. (2006), la presión intraocular aumentó a 30 mmHg o más en 5 de 13 pacientes con quemaduras graves que requirieron reanimación con grandes volúmenes, necesitando cantotomía lateral (Referencia 5). Una revisión sistemática de Makarewicz et al. (2024) también identificó la extensa área quemada, las quemaduras faciales y la reanimación con grandes volúmenes como factores de riesgo principales para SCO, estableciéndose la cantotomía lateral y la cantólisis inferior como tratamiento estándar (Referencia 6). Si se sospecha síndrome compartimental orbitario, realice el tratamiento de emergencia sin esperar el diagnóstico por imagen.
El tratamiento en la fase cicatricial es similar al de las lesiones químicas. En casos de insuficiencia de células madre del limbo corneal, pueden ser necesarios el trasplante de membrana amniótica, el trasplante de limbo o KEP. También se debe prestar atención al lagoftalmos por deformidad palpebral, que puede requerir procedimientos de cirugía oculoplástica. A largo plazo, se abordan complicaciones como triquiasis, entropión, ectropión, lagoftalmos y blefarofimosis.
Para el injerto de piel (reconstrucción palpebral), el autoinjerto de espesor total es la primera opción. La incidencia de ectropión después del injerto de espesor total es del 30%, en comparación con el 88% después del injerto de espesor parcial.
Es un preparado de factor de crecimiento de fibroblastos básico (bFGF), siendo la trafermina un nombre de producto representativo. Promueve la proliferación y migración de fibroblastos, acelerando la cicatrización de heridas. Las guías de tratamiento de quemaduras recomiendan su uso combinado con ungüento antibiótico oftálmico para quemaduras de segundo grado.
Las quemaduras causan daño tisular mediante la desnaturalización directa de proteínas y necrosis tisular por calor, combinadas con la reacción inflamatoria posterior. Las tres zonas de Jackson (Jackson 1947) son ampliamente conocidas como un concepto que describe la estructura concéntrica del tejido quemado.
Zona de coagulación
Características: Área de máximo daño. Ocurre coagulación de proteínas.
Resultado: Pérdida tisular irreversible. No se puede salvar.
Zona de estasis
Características: Zona intermedia con perfusión tisular reducida.
Resultado: Potencialmente salvable. Sin embargo, puede progresar a necrosis completa debido a hipotensión, infección o edema.
Zona de hiperemia
Características: Capa más externa con perfusión tisular aumentada.
Resultado: Siempre se recupera a menos que ocurra sepsis grave.
El cierre palpebral reflejo y el fenómeno de Bell (rotación hacia arriba del globo ocular) en el momento de la lesión provocan un daño directo relativamente menor a la córnea. Sin embargo, estos mecanismos de protección no son perfectos, y la protección se vuelve insuficiente cuando el tiempo de contacto es prolongado o con fuentes de calor de alta energía como el metal fundido.
Cuando el metal fundido se solidifica, retiene alta temperatura y se adhiere a la superficie corneal, conduciendo energía térmica de forma continua a las capas profundas. Esto causa daño irreversible no solo al epitelio corneal sino también al estroma y al endotelio. Cuanto más lenta es la velocidad de enfriamiento, mayor es la penetración térmica en los tejidos profundos.
A medida que la formación de cicatrices tras las quemaduras palpebrales progresa durante varios meses, se produce una cadena de complicaciones secundarias: lagoftalmos, exposición corneal, sequedad corneal e infección corneal. Además, la contractura cicatricial conduce a triquiasis, entropión y ectropión, convirtiéndose en secuelas principales que requieren manejo a largo plazo.
La órbita es un compartimento óseo rígido. En quemaduras extensas, la reanimación con líquidos masivos provoca el desplazamiento del volumen intravascular al tercer espacio, alcanzando su punto máximo entre 6 y 12 horas después de la lesión. La ventilación con presión positiva también empeora el edema. Cuando la presión intraorbitaria supera la presión de perfusión, se produce neuropatía óptica isquémica e isquemia retiniana, lo que lleva a una discapacidad visual irreversible.
Matriz temporal biodegradable: Una matriz dérmica sintética que forma neodermis como precursor de autoinjertos delgados. Se está investigando como alternativa a los apósitos temporales convencionales.
Trasplante de epitelio de mucosa oral cultivado: La superficie ocular puede cubrirse con epitelio inmediatamente después de la cirugía, proporcionando efectos antiinflamatorios rápidos. El objetivo no es la mejora visual sino la estabilización de la superficie ocular, y se está intentando su aplicación en casos de Grado IIIb–IV.
Prótesis de Superficie Ocular de Boston: Se utiliza para la protección corneal en casos de defectos tisulares extensos donde el uso de membrana amniótica es difícil y la sutura palpebral es complicada. También se está considerando su aplicación en enfermedades generales de la superficie ocular.
Autoinjerto de espesor total temprano: Anteriormente era común esperar hasta la estabilización de la cicatriz, pero se ha informado que el uso temprano de autoinjertos de espesor total, membrana amniótica y varios colgajos reduce la morbilidad oftálmica.