Quemadura de primer grado
Hallazgos macroscópicos: Solo eritema. Sin ampollas.
Dolor: Presente (+).
Pronóstico: Cura en pocos días.

Las quemaduras palpebrales son quemaduras que ocurren en la piel de los párpados. Son causadas por calor, sustancias químicas o electricidad.
Entre el 7.5% y el 27% de los pacientes ingresados en unidades de quemados presentan algún tipo de afectación ocular. En cuanto a los mecanismos de lesión, el fuego/llama representa el 46% (el más común), seguido de las escaldaduras con un 32%. Otras causas incluyen aceite de cocina, salpicaduras de metal fundido, fuegos artificiales y llamas.
El grosor de la piel del párpado es de 0.3 a 0.6 mm, la más fina del cuerpo. Debido a que carece de grasa subcutánea, progresa fácilmente a quemaduras profundas. Por otro lado, el reflejo de parpadeo, el fenómeno de Bell y los movimientos defensivos del brazo actúan juntos para reducir relativamente la lesión directa al globo ocular.
En los niños, la epidermis y la dermis de la piel son delgadas, y el impacto de las quemaduras por líquidos es mayor. En las quemaduras faciales y del cuello, existe riesgo de obstrucción de las vías respiratorias debido al edema de las vías respiratorias dentro de las 24 a 48 horas posteriores a la lesión, por lo que se requiere precaución.
Debido al reflejo de parpadeo, el fenómeno de Bell y los movimientos defensivos del brazo, la lesión directa del globo ocular es relativamente rara. Sin embargo, entre el 7,5% y el 27% de los pacientes ingresados en unidades de quemados presentan afectación ocular, por lo que siempre es necesaria una evaluación oftalmológica en el momento de la lesión.
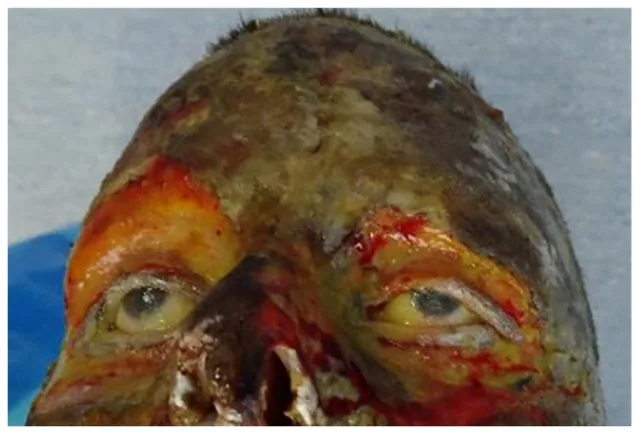
Los síntomas varían según la profundidad de la quemadura.
La profundidad de la quemadura se clasifica de la siguiente manera según la apariencia macroscópica, el dolor y el pronóstico.
Quemadura de primer grado
Hallazgos macroscópicos: Solo eritema. Sin ampollas.
Dolor: Presente (+).
Pronóstico: Cura en pocos días.
Segundo grado (superficial)
Hallazgos macroscópicos: Formación de ampollas. La dermis debajo de la ampolla es roja.
Dolor: Intenso (++).
Pronóstico: Cura en 1 a 2 semanas.
Segundo grado (profundo)
Hallazgos macroscópicos: Formación de ampollas. La dermis debajo de la ampolla es blanca.
Dolor: Intenso (++).
Pronóstico: Requiere 3 a 4 semanas.
Quemadura de tercer grado
Hallazgos macroscópicos: Endurecimiento céreo. Aspecto seco y correoso.
Dolor: Ausente (±). Debido a la destrucción nerviosa.
Pronóstico: Más de 1 mes. No se espera epitelización espontánea.
Las tres zonas de Jackson (Jackson 1947) es un concepto que describe la estructura concéntrica del tejido quemado. La zona central de coagulación es un área de pérdida tisular irreversible debido a la coagulación de proteínas, y la zona externa de estasis es un área de perfusión reducida que puede salvarse. La zona más externa de hiperemia es un área de perfusión aumentada que siempre se recupera a menos que ocurra sepsis grave.
Los hallazgos que sugieren síndrome compartimental orbitario incluyen párpados duros como piedra, proptosis, disminución de la visión, defecto pupilar aferente relativo (RAPD), oftalmoplejía y presión intraocular elevada (más de 35-40 mmHg). Se requiere especial precaución en pacientes con quemaduras extensas que han recibido reanimación con líquidos masivos.
La evaluación corneal utiliza tiras de fluoresceína y luz azul cobalto. Registrar la presencia o ausencia del fenómeno de Bell es útil para predecir el lagoftalmos posterior. La evaluación de la superficie ocular debe incluir la observación de la conjuntiva bulbar, la conjuntiva del fondo de saco y la conjuntiva palpebral.
En las quemaduras de tercer grado, el calor destruye los nervios subcutáneos, lo que provoca pérdida de sensibilidad. La ausencia de dolor no indica una lesión leve; por el contrario, significa el daño más profundo.
Entre las causas, el fuego/llama es el más común (46%), seguido del agua caliente (32%). Otras causas incluyen aceite de cocina, salpicaduras de metal fundido, fuegos artificiales y llamas.
Tres factores influyen en la profundidad:
También se debe prestar atención a las quemaduras químicas concurrentes. La pólvora después de la combustión se vuelve alcalina y puede causar lesiones térmicas y químicas simultáneamente.
Los grupos de alto riesgo incluyen niños (piel delgada), ancianos (comorbilidades) y pacientes con quemaduras extensas. Los umbrales para el riesgo de desarrollar síndrome compartimental orbitario incluyen un volumen de líquido que excede 5-6 mL/kg/%TBSA o un índice de Ivy de 250 mL/kg o más.
La piel del párpado tiene un grosor de 0.3 a 0.6 mm, la más delgada del cuerpo, y carece de grasa subcutánea. Por lo tanto, incluso con el mismo estímulo térmico, el calor llega fácilmente a las capas más profundas, lo que lo hace propenso a quemaduras profundas.
El diagnóstico se basa en la anamnesis del mecanismo de la lesión y la inspección visual. Se debe obtener información detallada sobre qué (agente causal) y en qué circunstancias (tiempo de contacto, temperatura) ocurrió la lesión.
Evaluación palpebral: Observe el estado de los párpados y las pestañas a simple vista o con baja magnificación.
Evaluación de la superficie ocular: Verifique la extensión de la inyección e isquemia conjuntival, y la extensión del edema, opacidad y defecto epitelial corneal. Evierta los párpados y observe toda la conjuntiva, incluido el fondo de saco.
Evaluación corneal: Evalúe los defectos epiteliales corneales con tiras de fluoresceína y luz azul cobalto.
Medición de la presión intraocular: En pacientes que han recibido reanimación con líquidos masivos, mida la presión intraocular periódicamente durante 48–72 horas después de la lesión.
Diagnóstico por imagen: En traumatismos de alta velocidad o explosiones, realice pruebas de imagen para descartar cuerpos extraños intraoculares u orbitarios.
Registro fotográfico: Fotografíe la profundidad y extensión de la quemadura en la evaluación inicial.
Verificación de lentes de contacto: No pase por alto el uso de lentes de contacto en el momento de la lesión.
Para la evaluación del daño corneoconjuntival se utiliza la clasificación de Kinoshita (Grado I–IV).
| Grado | Hallazgos principales | Pronóstico |
|---|---|---|
| I | Hiperemia conjuntival leve y defecto epitelial corneal | Bueno |
| II | Isquemia conjuntival y opacidad corneal | Bueno |
| IIIa o superior | Isquemia severa y opacidad corneal total | Malo |
Los grados I–II tienen buen pronóstico, mientras que el grado IIIa o superior se considera de mal pronóstico.
Enfriamiento inicial: Inmediatamente después de la lesión, enfríe el área local con agua del grifo o una bolsa de hielo. El objetivo es prevenir la expansión del área quemada, reducir el dolor y suprimir el edema.
Evaluación de la vía aérea: Si el área orofacial está involucrada, asegurar la vía aérea es la máxima prioridad.
Lubricación: Aplique lubricantes frecuentes y abundantes dentro de las 24 horas posteriores al ingreso. Esto es esencial para la protección corneal debido a la disminución de la producción de lágrimas, el reflejo de parpadeo y la movilidad del párpado.
Antibióticos: Se usan colirios o ungüentos antibióticos de forma concomitante para prevenir infecciones.
Grado I/II (Tratamiento conservador): El objetivo es la prevención de infecciones, antiinflamación y promoción de la epitelización.
Grado III (Injerto de piel): Dado que no se espera epitelización espontánea, se debe considerar el injerto de piel.
Cuando el cierre palpebral es difícil: Se debe considerar la tarsorrafia como medida temporal para prevenir la queratitis por exposición.
Si hay quemadura ocular concomitante, se usan esteroides.
| Gravedad | Tratamiento |
|---|---|
| Grave (defecto epitelial corneal total, necrosis tisular) | Metilprednisolona 125 mg IV 1–2 veces, betametasona 1 mg/día o prednisona 10 mg/día por vía oral durante 1–2 semanas, colirio de betametasona 4 veces al día |
| Moderada (hiperemia intensa, defecto epitelial corneal parcial) | Prednisona 5–10 mg/día por vía oral durante varios días, colirio de betametasona 4 veces al día |
| Leve | Betametasona en gotas oftálmicas 2-4 veces al día |
En cualquier gravedad, se debe combinar con gotas oftálmicas o ungüento antibacteriano para prevenir la infección.
Si se sospecha un síndrome compartimental orbitario, realice un tratamiento de emergencia sin esperar las imágenes diagnósticas.
Autoinjerto de espesor total: Primera opción para la reconstrucción palpebral. Menos contracción y bajo riesgo de ectropión. La incidencia de ectropión después del injerto de espesor total es del 30%, en comparación con el 88% después del injerto de espesor parcial.
Cobertura temporal: También se pueden usar aloinjertos de piel cadavérica o apósitos temporales biodegradables (matriz dérmica sintética).
Regla de las 3 semanas: Las lesiones profundas de espesor parcial que no reepitelizan en 3 semanas deben considerarse para escisión e injerto.
Protección corneal: Se utilizan membrana amniótica, tarsorrafia o prótesis de superficie ocular de Boston. Si el defecto epitelial persiste, considere trasplante de membrana amniótica, trasplante de epitelio corneal (trasplante de limbo) o trasplante de lámina de epitelio mucoso cultivado.
A largo plazo, pueden ocurrir las siguientes complicaciones:
Para el entropión cicatricial, se realiza manejo de pestañas y cirugía de entropión.
El autoinjerto de espesor total es la primera opción. Se contrae menos y tiene una tasa de ectropión de solo el 30%, en comparación con el 88% después del injerto de espesor parcial. Sin embargo, si el sitio donante es limitado, se pueden combinar apósitos temporales o injertos de espesor parcial.
Las quemaduras desencadenan la liberación de múltiples mediadores inflamatorios, lo que provoca vasodilatación, dolor y edema. Las tres zonas de Jackson (1947) son un concepto básico que explica la distribución espacial del daño tisular.
Zona de coagulación
Características: Área de daño máximo. Ocurre coagulación de proteínas.
Resultado: Pérdida tisular irreversible. No se puede salvar.
Zona de estasis
Características: Área intermedia con perfusión tisular reducida.
Resultado: Salvable. Sin embargo, la hipotensión, infección o edema pueden llevar a necrosis completa.
Zona de hiperemia
Características: Capa más externa con perfusión tisular aumentada.
Resultado: Siempre se recupera a menos que ocurra sepsis grave.
La órbita es un compartimento óseo rígido. En quemaduras extensas, la reanimación con líquidos masivos provoca el desplazamiento del volumen intravascular al tercer espacio, alcanzando su punto máximo 6 a 12 horas después de la lesión. La ventilación con presión positiva también empeora el edema. Cuando la presión intraorbitaria supera la presión de perfusión, se produce neuropatía óptica isquémica e isquemia retiniana.
Durante el parpadeo, la piel del borde del párpado es relativamente resistente a las lesiones. Sin embargo, a medida que la formación de cicatrices progresa durante meses después de las quemaduras, se producen triquiasis, entropión, ectropión y lagoftalmos. La contractura cicatricial es una secuela importante que requiere manejo a largo plazo.
Matriz temporal biodegradable: Una matriz dérmica sintética que forma neodermis como precursor de injertos autólogos delgados. Se está investigando como alternativa a los apósitos temporales convencionales.
Trasplante de epitelio oral cultivado: La superficie ocular puede cubrirse con epitelio inmediatamente después de la cirugía, proporcionando un rápido efecto antiinflamatorio. El objetivo no es la mejora visual sino la estabilización de la superficie ocular.
Prótesis de Superficie Ocular de Boston: Se utiliza para la protección corneal en casos de defectos tisulares extensos donde el uso de membrana amniótica es difícil y la sutura palpebral es complicada.
Autoinjerto de espesor total temprano: Anteriormente era común esperar hasta la estabilización de la cicatriz, pero hay informes de que el uso temprano de autoinjertos de espesor total, membrana amniótica y varios colgajos reduce la morbilidad oftálmica.