I度燒傷
肉眼所見:僅有紅斑。無水泡。
疼痛:有(+)。
預後:數日內癒合。

眼瞼燒傷是發生在眼瞼皮膚的燒傷。由熱、化學物質或電引起。
燒傷病房住院患者中7.5%至27%有某種眼部受累。受傷機制中,火災/火焰佔46%(最多),燙傷佔32%。其他原因包括食用油、熔融金屬飛濺、煙火和火焰。
眼瞼皮膚厚度為0.3~0.6毫米,是全身最薄的皮膚。由於缺乏皮下脂肪,容易發展為深度燒傷。另一方面,由於眨眼反射、貝爾現象和手臂防禦動作的共同作用,對眼球的直接損傷相對較少。
兒童皮膚的表皮和真皮較薄,液體燒傷的影響更大。面部和頸部燒傷後24~48小時內可能發生氣道水腫導致氣道阻塞,需要警惕。
由於瞬目反射、貝爾現象以及手臂的防禦動作,眼球直接損傷相對較少。然而,燒傷病房住院患者中有7.5%至27%存在眼部受累,因此受傷時必須進行眼科評估。
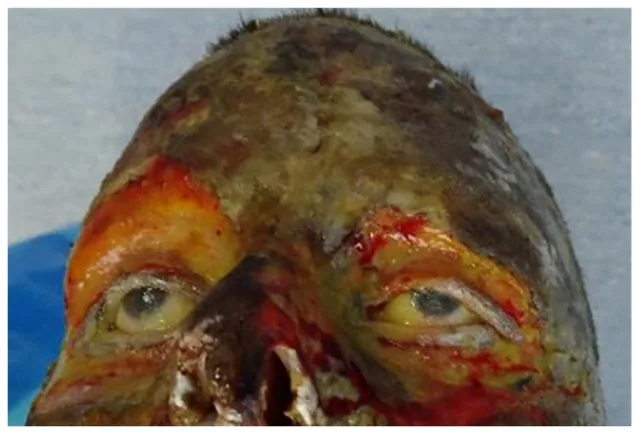
根據燒傷深度呈現相應症狀。
燒傷深度根據肉眼所見、疼痛和預後分類如下。
I度燒傷
肉眼所見:僅有紅斑。無水泡。
疼痛:有(+)。
預後:數日內癒合。
II度(淺表性)
肉眼所見:形成水泡。水泡下的真皮呈紅色。
疼痛:劇烈(++)。
預後:1~2週癒合。
II度(深在性)
肉眼所見:形成水泡。水泡下的真皮呈白色。
疼痛:劇烈(++)。
預後:需要3~4週。
III度燒傷
肉眼所見:蠟樣硬化。乾燥皮革樣外觀。
疼痛:消失(±)。由於神經破壞。
預後:1個月以上。不能期待自然上皮化。
傑克森三帶區(Jackson 1947)是描述燒傷組織同心圓結構的概念。中央的凝固帶是由於蛋白質凝固導致的不可逆組織喪失區域,其外側的淤滯帶是灌流減少但可挽救的區域。最外層的充血帶是灌流增加區域,若無嚴重敗血症則必定恢復。
提示眼眶間隔症候群的徵象包括:眼瞼堅硬如石、眼球突出、視力下降、相對性傳入性瞳孔反應缺陷(RAPD)、眼肌麻痺、眼壓升高(超過35-40 mmHg)。在大量液體復甦的廣泛燒傷患者中需特別注意。
角膜評估使用螢光素試紙和鈷藍光。記錄有無貝爾現象有助於預測後期的眼瞼閉合不全。眼表評估應包括觀察球結膜、穹窿結膜和瞼結膜。
三度燒傷時,熱量破壞了皮下神經,導致感覺喪失。沒有疼痛並不表示傷勢輕微,反而意味著最深層的損傷。
在原因中,火災/火焰最多(46%),其次是熱水(32%)。其他原因包括食用油、熔融金屬飛濺、煙火和火焰。
影響深度的因素有以下三個:
還需注意合併化學燒傷。燃燒後的火藥呈鹼性,可能同時引起熱燒傷和化學損傷。
高風險族群包括兒童(皮膚薄)、老年人(合併症)和廣泛燒傷患者。眼眶間隔症候群發病風險的閾值參考為:輸液量超過5-6 mL/kg/%TBSA,或Ivy指數達到250 mL/kg以上。
眼瞼皮膚厚度為0.3-0.6毫米,是全身最薄的皮膚,且缺乏皮下脂肪。因此,即使相同的熱刺激,熱量也容易到達深層,容易發展為深度燒傷。
診斷基於受傷機制的問診和視診。詳細詢問受傷原因(何種物質)以及受傷情況(接觸時間、溫度)。
眼瞼評估:用肉眼或低倍放大觀察眼瞼和睫毛的狀態。
眼表評估:檢查結膜充血和缺血的範圍,以及角膜水腫、混濁和上皮缺損的範圍。翻轉眼瞼,觀察包括穹窿部在內的整個結膜。
角膜評估:使用螢光素試紙和鈷藍光評估角膜上皮缺損。
眼壓測量:對於接受大量液體復甦的患者,在傷後48-72小時內定期測量眼壓。
影像學檢查:對於高速外傷或爆炸傷,進行影像學檢查以排除眼內或眶內異物。
照片記錄:在初次評估時拍攝燒傷深度和範圍的照片。
確認隱形眼鏡:注意不要遺漏受傷時佩戴隱形眼鏡的情況。
角結膜損傷的評估採用木下分類(I級至IV級)。
| 分級 | 主要表現 | 預後 |
|---|---|---|
| I | 輕度結膜充血和角膜上皮缺損 | 良好 |
| II | 結膜缺血和角膜混濁 | 良好 |
| IIIa及以上 | 嚴重缺血和全角膜混濁 | 不良 |
I~II級預後良好,IIIa及以上預後不良。
初期冷卻:受傷後立即用自來水或冰袋局部冷卻。目的是防止燒傷範圍擴大、減輕疼痛、抑制水腫。
氣道確認:如果涉及口面部,優先確保氣道通暢。
潤滑:入院後24小時內頻繁大量塗抹潤滑劑。由於淚液分泌、瞬目反射和眼瞼活動度下降,這對角膜保護至關重要。
抗菌藥物:為預防感染,合併使用抗菌眼藥水或眼藥膏。
I度/II度(保守治療):目的為預防感染、消炎及促進上皮化。
III度(植皮):因無法自行上皮化,應考慮植皮。
閉眼困難時:為預防兔眼性角膜炎,可考慮暫時行瞼板縫合術(tarsorrhaphy)。
合併眼球燒傷時使用類固醇。
| 嚴重度 | 治療 |
|---|---|
| 重度(全角膜上皮缺損、組織壞死) | 甲基培尼皮質醇125mg靜脈注射1 |
| 中度(高度充血、部分角膜上皮缺損) | 培尼皮質醇5~10mg/日口服數日,貝他米松眼藥水每日4次 |
| 輕度 | 倍他米松眼藥水每日2-4次 |
無論嚴重程度如何,均應合併使用抗菌眼藥水或眼藥膏以預防感染。
若懷疑眼眶腔室症候群,應立即進行緊急處置,無需等待影像檢查。
全層自體植皮:眼瞼重建的首選。收縮少,外翻風險低。全層植皮後外翻發生率為30%,而分層植皮後為88%。
暫時覆蓋:也可使用異體皮膚移植或生物可分解暫時敷料(合成真皮基質)。
3週原則:3週內未能再上皮化的深部部分皮層損傷應考慮切除並植皮。
角膜保護:使用羊膜、眼瞼縫合術或Boston眼表義體。若上皮缺損持續不癒,考慮羊膜移植、角膜上皮移植(角膜緣移植)或培養黏膜上皮片移植。
長期可能出現以下併發症:
對於疤痕性內翻,進行睫毛管理與內翻矯正手術。
全層自體植皮是首選。其收縮少,外翻發生率僅30%,而分層植皮後高達88%。但若供區受限,可結合暫時性敷料或分層植皮。
燒傷引發多種炎症介質釋放,導致血管擴張、疼痛和水腫。Jackson三帶(1947)是解釋組織損傷空間分佈的基本概念。
凝固帶
特徵:損傷最嚴重區域。發生蛋白質凝固。
結局:不可逆的組織喪失。無法挽救。
淤滯帶
特徵:組織灌流減少的中間區域。
結局:可挽救。但低血壓、感染或水腫可能導致完全壞死。
充血帶
特徵:組織灌流增加的最外層。
結局:除非發生嚴重敗血症,否則必定恢復。
眼眶是一個堅固的骨性腔室。大面積燒傷時,大量輸液復甦導致血管內容物轉移至第三空間,在傷後6-12小時達到高峰。正壓通氣也會加重水腫。當眼眶內壓超過灌流壓時,會發生缺血性視神經病變和視網膜缺血。
眨眼時,眼瞼邊緣的皮膚相對不易受傷。然而,隨著燒傷後數月內疤痕形成的進展,會出現睫毛倒插、眼瞼內翻、外翻和兔眼。疤痕攣縮是需要長期管理的主要後遺症。
可生物降解的暫時性基質:一種合成真皮基質,在薄層自體植皮前形成新生真皮。作為傳統暫時性敷料的替代品,研究正在進行中。
培養口腔黏膜上皮移植:手術後立即以上皮覆蓋眼表面,可獲得迅速的消炎效果。目的不是改善視力,而是穩定眼表面。
波士頓眼表面義體:用於羊膜使用困難且眼瞼縫合困難的大範圍組織缺損病例的角膜保護。
早期全層自體植皮:過去通常等待疤痕穩定後再進行,但有報告稱早期使用全層自體植皮、羊膜及各種皮瓣可降低眼科發病率。