حرق من الدرجة الأولى
المظهر العياني: حمامى فقط. لا توجد بثور.
الألم: موجود (+).
الإنذار: يشفى في غضون أيام.

حرق الجفن هو حرق يحدث في جلد الجفن. يسببه الحرارة أو المواد الكيميائية أو الكهرباء.
يوجد تدخل عيني بنسبة 7.5-27% من مرضى وحدة الحروق. من حيث آلية الإصابة، الحرائق واللهب هي الأكثر شيوعًا بنسبة 46%، يليها السوائل الساخنة (scald) بنسبة 32%. كما تشمل الأسباب زيت الطهي، والمعادن المنصهرة، والألعاب النارية، واللهب.
سماكة جلد الجفن تتراوح بين 0.3-0.6 مم، وهو الأرق في الجسم. نظرًا لعدم وجود دهون تحت الجلد، فإنه يتحول بسهولة إلى حرق عميق. من ناحية أخرى، تعمل ثلاثة عوامل - منعكس الرمش، ظاهرة بيل (Bell’s phenomenon)، وحركة الذراع الدفاعية - مما يجعل الضرر المباشر للعين نادرًا نسبيًا.
عند الأطفال، تكون البشرة والأدمة رقيقة، وتأثير الحروق السائلة أكبر. في حروق الوجه والرقبة، هناك خطر انسداد مجرى الهواء بسبب وذمة مجرى الهواء خلال 24-48 ساعة بعد الإصابة، ويجب توخي الحذر.
بسبب منعكس الرمش، ظاهرة بيل، وحركات الذراع الدفاعية، فإن الضرر المباشر للعين نادر نسبيًا. ومع ذلك، فإن 7.5-27% من المرضى في وحدات الحروق يعانون من إصابة عينية، لذلك يجب إجراء تقييم عيني فور الإصابة.
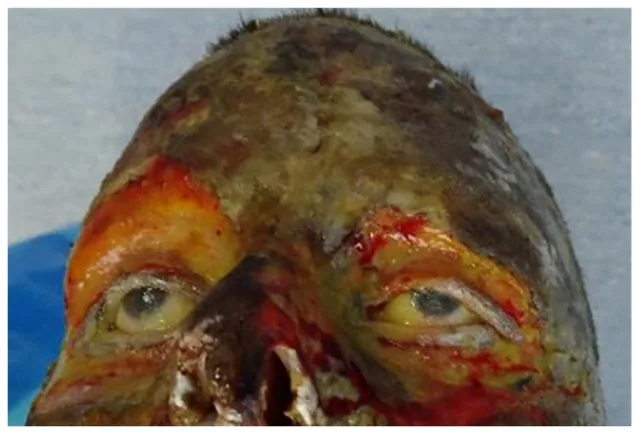
تظهر الأعراض حسب عمق الحرق.
يصنف عمق الحرق من حيث المظهر العياني والألم والتشخيص على النحو التالي:
حرق من الدرجة الأولى
المظهر العياني: حمامى فقط. لا توجد بثور.
الألم: موجود (+).
الإنذار: يشفى في غضون أيام.
الدرجة الثانية (سطحية)
المظهر العياني: تشكل بثور. الأدمة تحت البثور حمراء.
الألم: شديد (++).
الإنذار: يشفى في غضون 1-2 أسبوع.
الدرجة الثانية (عميقة)
المظهر العياني: تشكل بثور. الأدمة تحت البثور بيضاء.
الألم: شديد (++).
الإنذار: يستغرق 3-4 أسابيع.
الدرجة الثالثة
المظهر العياني: تصلب شمعي. مظهر جلدي جاف.
الألم: غائب (±). بسبب تدمير الأعصاب.
الإنذار: أكثر من شهر. لا يتوقع إعادة التغطية الظهارية التلقائية.
نطاقات جاكسون الثلاثة (Jackson 1947) هي مفهوم يوضح البنية الحلقية المركزية للأنسجة المحروقة. المنطقة المركزية للتخثر هي منطقة فقدان أنسجة لا رجعة فيه بسبب تخثر البروتين، والمنطقة الراكدة الخارجية هي منطقة نقص التروية ويمكن إنقاذها. المنطقة الخارجية المحتقنة هي منطقة زيادة التروية وتتعافى دائمًا ما لم يكن هناك إنتان شديد.
تشمل العلامات التي تشير إلى متلازمة الحجاج الحجاجي: جفون صلبة كالحجر، جحوظ العين، انخفاض الرؤية، عجز حدقي وارد نسبي (RAPD)، شلل عضلات العين، وارتفاع ضغط العين (أكثر من 35-40 مم زئبق). يجب الحذر بشكل خاص في مرضى الحروق الواسعة الذين يتلقون إنعاشًا بالسوائل بكميات كبيرة.
لتقييم القرنية، يُستخدم شريط الفلوريسئين وضوء الكوبالت الأزرق. يساعد تسجيل وجود ظاهرة بيل في التنبؤ بالجفاف اللاحق. عند تقييم سطح العين، يجب ملاحظة الملتحمة البصلية، ملتحمة القبو، وملتحمة الجفن بأكملها.
في حروق الدرجة الثالثة، تدمر الحرارة الأعصاب تحت الجلد، مما يؤدي إلى فقدان الإحساس. عدم وجود ألم لا يعني أن الإصابة خفيفة، بل على العكس، فهي تشير إلى أعمق إصابة.
من حيث الأسباب، الحرائق واللهب هي الأكثر شيوعًا (46٪)، يليها الماء الساخن (32٪). تشمل الأسباب الأخرى زيت الطهي، دخول المعادن المنصهرة، الألعاب النارية، واللهب.
العوامل المؤثرة على العمق هي الثلاثة التالية:
يجب أيضًا الانتباه إلى احتمالية حدوث حروق كيميائية مصاحبة. قد يصبح البارود بعد الاحتراق قلويًا، مما يسبب حروقًا حرارية وكيميائية في نفس الوقت.
المجموعات عالية الخطورة هم الأطفال (بشرة رقيقة)، كبار السن (أمراض مصاحبة)، ومرضى الحروق الواسعة. كعتبة لخطر متلازمة الحجاج الحجاجي، يُشار إلى حجم السوائل الذي يتجاوز 5-6 مل/كغم/%TBSA أو مؤشر Ivy ≥ 250 مل/كغم.
جلد الجفن هو الأرق في الجسم بسمك 0.3-0.6 مم ويفتقر إلى الدهون تحت الجلد. لذلك، حتى مع نفس المحفز الحراري، تصل الحرارة بسهولة إلى الطبقات العميقة، مما يؤدي إلى حروق عميقة.
يعتمد التشخيص على أخذ تاريخ الإصابة والفحص البصري. يتم الاستفسار بالتفصيل عن المادة المسببة والظروف (مدة التلامس ودرجة الحرارة) التي حدثت فيها الإصابة.
تقييم الجفن: فحص حالة الجفن والرموش بالعين المجردة أو بتكبير ضعيف.
تقييم سطح العين: تحديد مدى احتقان الملتحمة ونقص التروية، ومدى وذمة القرنية وعتامتها وعيوب الظهارة. يتم قلب الجفن لفحص كامل الملتحمة بما في ذلك قبو الملتحمة.
تقييم القرنية: تقييم عيوب ظهارة القرنية باستخدام شريط الفلوريسئين وضوء الكوبالت الأزرق.
قياس ضغط العين: في المرضى الذين خضعوا لإنعاش بالسوائل بكميات كبيرة، يتم قياس ضغط العين بانتظام لمدة 48-72 ساعة بعد الإصابة.
التصوير التشخيصي: في حالات الصدمات عالية السرعة أو الانفجارات، يتم إجراء فحوصات تصويرية لاستبعاد وجود أجسام غريبة داخل العين أو داخل الحجاج.
التوثيق بالصور: تسجيل عمق ومدى الحرق بالصور أثناء التقييم الأولي.
التحقق من العدسات اللاصقة: إذا كان المريض يرتدي عدسات لاصقة وقت الإصابة، يجب عدم إغفال ذلك.
لتقييم إصابة القرنية والملتحمة، يُستخدم تصنيف كينوشيتا (الدرجات من I إلى IV).
| الدرجة | النتائج الرئيسية | التشخيص المستقبلي |
|---|---|---|
| I | احتقان الملتحمة، عيب ظهاري قرني خفيف | جيد |
| II | نقص تروية الملتحمة، عتامة القرنية | جيد |
| IIIa فما فوق | نقص تروية شديد، عتامة القرنية الكلية | سيئ |
الدرجة I-II تعتبر ذات تشخيص جيد، والدرجة IIIa فما فوق تعتبر ذات تشخيص سيئ.
التبريد الأولي: يتم تبريد المنطقة موضعياً بماء الصنبور أو كيس ثلج فور الإصابة. الهدف هو منع توسع منطقة الحرق، تخفيف الألم، وتقليل الوذمة.
فحص مجرى الهواء: إذا كانت المنطقة الوجهية الفموية متورطة، تكون أولوية الحفاظ على مجرى الهواء هي الأعلى.
التزليق: يتم وضع كمية كبيرة من المزلق بشكل متكرر خلال 24 ساعة من الدخول إلى المستشفى. نظراً لانخفاض إنتاج الدموع، منعكس الرمش، ومدى حركة الجفن، فإن ذلك ضروري لحماية القرنية.
المضادات الحيوية: استخدم قطرات أو مرهم مضاد حيوي للعين لمنع العدوى.
الدرجة الأولى والثانية (العلاج التحفظي): الهدف هو الوقاية من العدوى، تقليل الالتهاب، وتعزيز التئام الظهارة.
الدرجة الثالثة (ترقيع الجلد): نظرًا لعدم توقع التئام ظهاري طبيعي، يجب التفكير في ترقيع الجلد.
عند صعوبة إغلاق الجفن: ضع في اعتبارك خياطة الجفن (tarsorrhaphy) كإجراء مؤقت لمنع التهاب القرنية الناتج عن عدم إغلاق الجفن.
في حالة وجود حروق في العين، استخدم الستيرويدات.
| شدة الحالة | العلاج |
|---|---|
| شديد (فقدان كامل لظهارة القرنية، نخر نسيجي) | ميثيل بريدنيزولون 125 مجم وريدي 1-2 مرة، بيتاميثازون 1 مجم/يوم أو بريدنيزون 10 مجم/يوم فمويًا لمدة 1-2 أسبوع، قطرات بيتاميثازون 4 مرات يوميًا |
| متوسط (احتقان شديد، فقدان جزئي لظهارة القرنية) | بريدنيزون 5-10 مجم/يوم فمويًا لعدة أيام، قطرات بيتاميثازون 4 مرات يوميًا |
| خفيف | قطرات بيتاميثازون 2-4 مرات يوميًا |
في جميع درجات الشدة، يتم استخدام قطرات أو مرهم مضاد حيوي للعين للوقاية من العدوى.
في حالة الاشتباه في متلازمة الحجاج الحجاجي، يتم إجراء علاج طارئ دون انتظار التشخيص التصويري.
ترقيع ذاتي كامل السمك: الخيار الأول لإعادة بناء الجفن. انكماشه قليل وخطر الشتر الخارجي منخفض. معدل الشتر الخارجي بعد الترقيع كامل السمك هو 30% بينما بعد الترقيع الجزئي السمك هو 88%.
تغطية مؤقتة: يتم استخدام ترقيع جلدي من متبرع (cadaveric allograft) أو مواد تغطية مؤقتة قابلة للتحلل (مصفوفة جلدية اصطناعية).
قاعدة 3 أسابيع: إذا لم يحدث إعادة تظهير في غضون 3 أسابيع لإصابة عميقة جزئية السمك، يتم النظر في الاستئصال والترقيع.
حماية القرنية: يتم استخدام الغشاء الأمنيوسي، خياطة الجفن، أو طرف العين الاصطناعي بوسطن (Boston Ocular Surface Prosthesis). إذا استمر عيب الظهارة، يتم النظر في زرع الغشاء الأمنيوسي، زرع ظهارة القرنية (زرع الحوف)، أو زرع صفيحة ظهارية مخاطية مزروعة.
على المدى الطويل، قد تحدث المضاعفات التالية.
بالنسبة للانقلاب الداخلي الندبي، يتم إدارة الرموش وإجراء جراحة الانقلاب الداخلي.
الترقيع الذاتي كامل السمك هو الخيار الأول. يسبب انكماشًا أقل ويبلغ معدل الانقلاب الخارجي 30% فقط، بينما يصل إلى 88% بعد الترقيع جزئي السمك. ومع ذلك، إذا كان موقع الأخذ محدودًا، يتم الجمع بين الضمادات المؤقتة والترقيع جزئي السمك.
يسبب الحرق إطلاق عدة وسائط التهابية، مما يؤدي إلى توسع الأوعية والألم والوذمة. نطاقات جاكسون الثلاثة (1947) هي مفهوم أساسي يصف التوزيع المكاني لتلف الأنسجة.
نطاق التخثر
الخصائص: موقع أقصى ضرر. يحدث تخثر البروتين.
النتيجة: فقدان نسيجي لا رجعة فيه. لا يمكن إنقاذه.
منطقة الركود
السمة: منطقة وسطى ذات تروية نسيجية منخفضة.
النتيجة: يمكن إنقاذها. لكنها قد تتطور إلى نخر كامل بسبب انخفاض ضغط الدم أو العدوى أو الوذمة.
منطقة الاحتقان
السمة: الطبقة الخارجية ذات التروية النسيجية المتزايدة.
النتيجة: تتعافى دائمًا ما لم يكن هناك إنتان شديد.
الحجاج هو حجرة عظمية صلبة. في الإنعاش السائلي الضخم المصاحب للحروق الواسعة، يصل انتقال الحجم داخل الأوعية إلى الحيز الثالث إلى ذروته بعد 6-12 ساعة من الإصابة. كما يؤدي التهوية بالضغط الإيجابي إلى تفاقم الوذمة. عندما يتجاوز الضغط داخل الحجاج ضغط التروية، يحدث اعتلال عصبي بصري إقفاري ونقص تروية الشبكية.
أثناء الرمش، يكون جلد حافة الجفن في بنية أقل عرضة للإصابة. ولكن مع تقدم تشكل الندبة بعد الحرق على مدى أشهر، يحدث الشعر الزائغ (الشتر الداخلي للرموش)، والشتر الداخلي، والشتر الخارجي، وجفن الأرنب. الانكماش الندبي هو أحد المضاعفات الرئيسية التي تتطلب إدارة طويلة الأمد.
المصفوفة المؤقتة القابلة للتحلل الحيوي: هي مصفوفة جلدية اصطناعية تشكل أدمة جديدة كمرحلة أولى قبل ترقيع الجلد الذاتي الرقيق. يجري البحث عنها كبديل للضمادات المؤقتة التقليدية.
زرع الغشاء المخاطي للفم المزروع: يمكن تغطية سطح العين بالظهارة مباشرة بعد الجراحة، مما يحقق تأثيرًا مضادًا للالتهاب سريعًا. الهدف ليس تحسين الرؤية بل استقرار سطح العين.
طرف اصطناعي لسطح العين من بوسطن: يُستخدم لحماية القرنية في حالات فقدان الأنسجة الواسعة حيث يصعب استخدام السلى ويصعب خياطة الجفن.
الزرع الذاتي المبكر لكامل السمك: في السابق كان من الشائع الانتظار حتى استقرار الندبة، ولكن هناك تقارير تفيد بأن الاستخدام المبكر للزرع الذاتي لكامل السمك والسلى والطعوم الجلدية المختلفة يقلل من معدلات الإصابة بأمراض العيون.