Bỏng độ I
Hình ảnh đại thể: Chỉ có ban đỏ. Không có mụn nước.
Đau: Có (+).
Tiên lượng: Lành trong vài ngày.

Bỏng mi mắt là bỏng xảy ra trên da mi mắt. Nguyên nhân do nhiệt, hóa chất hoặc điện.
7,5-27% bệnh nhân nhập viện tại đơn vị bỏng có liên quan đến nhãn khoa. Về cơ chế chấn thương, hỏa hoạn và ngọn lửa chiếm nhiều nhất (46%), tiếp theo là bỏng nước sôi (scald) 32%. Các nguyên nhân khác bao gồm dầu ăn, kim loại nóng chảy, pháo hoa và ngọn lửa.
Độ dày da mi mắt là 0,3-0,6 mm, là da mỏng nhất cơ thể. Do thiếu mỡ dưới da, dễ chuyển thành bỏng sâu. Mặt khác, ba yếu tố - phản xạ chớp mắt, hiện tượng Bell và động tác phòng vệ của cánh tay - hoạt động, nên tổn thương trực tiếp đến nhãn cầu tương đối hiếm.
Ở trẻ em, thượng bì và trung bì da mỏng, ảnh hưởng của bỏng do chất lỏng lớn hơn. Trong bỏng mặt và cổ, có nguy cơ tắc nghẽn đường thở do phù nề đường thở trong vòng 24-48 giờ sau chấn thương, cần chú ý.
Do phản xạ chớp mắt, hiện tượng Bell và động tác phòng vệ của cánh tay, tổn thương trực tiếp đến nhãn cầu tương đối hiếm. Tuy nhiên, 7,5–27% bệnh nhân nhập viện tại đơn vị bỏng có liên quan đến mắt, vì vậy cần đánh giá nhãn khoa ngay sau khi bị thương.
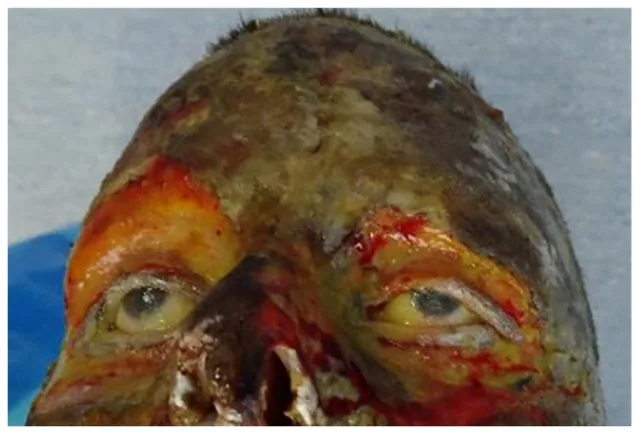
Các triệu chứng xuất hiện theo độ sâu của vết bỏng.
Độ sâu của vết bỏng được phân loại dựa trên hình ảnh đại thể, cảm giác đau và tiên lượng như sau:
Bỏng độ I
Hình ảnh đại thể: Chỉ có ban đỏ. Không có mụn nước.
Đau: Có (+).
Tiên lượng: Lành trong vài ngày.
Độ II (nông)
Hình ảnh đại thể: Hình thành mụn nước. Lớp hạ bì dưới mụn nước có màu đỏ.
Đau: Dữ dội (++).
Tiên lượng: Lành trong 1-2 tuần.
Độ II (sâu)
Hình ảnh đại thể: Hình thành mụn nước. Lớp hạ bì dưới mụn nước có màu trắng.
Đau: Dữ dội (++).
Tiên lượng: Cần 3-4 tuần.
Bỏng độ III
Hình ảnh đại thể: Cứng như sáp. Bề ngoài như da khô.
Đau: Mất (±). Do hủy hoại thần kinh.
Tiên lượng: Hơn 1 tháng. Không mong đợi biểu mô hóa tự nhiên.
Ba vùng của Jackson (Jackson 1947) là một khái niệm mô tả cấu trúc đồng tâm của mô bỏng. Vùng đông tụ trung tâm là vùng mất mô không thể phục hồi do đông tụ protein, vùng ứ trệ bên ngoài là vùng giảm tưới máu có thể cứu chữa. Vùng sung huyết ngoài cùng là vùng tăng tưới máu và luôn hồi phục trừ khi có nhiễm trùng huyết nặng.
Các dấu hiệu nghi ngờ hội chứng khoang ổ mắt bao gồm: mi mắt cứng như đá, lồi mắt, giảm thị lực, khiếm khuyết đồng tử hướng tâm tương đối (RAPD), liệt cơ mắt và tăng nhãn áp (>35-40 mmHg). Cần đặc biệt chú ý ở bệnh nhân bỏng rộng được hồi sức dịch khối lượng lớn.
Để đánh giá giác mạc, sử dụng que thử fluorescein và ánh sáng xanh coban. Ghi nhận sự hiện diện của hiện tượng Bell giúp dự đoán tình trạng hở mi sau này. Khi đánh giá bề mặt nhãn cầu, hãy quan sát toàn bộ kết mạc nhãn cầu, kết mạc cùng đồ và kết mạc mi.
Trong bỏng độ III, nhiệt phá hủy các dây thần kinh dưới da, dẫn đến mất cảm giác. Không đau không có nghĩa là tổn thương nhẹ, mà ngược lại, nó biểu thị tổn thương sâu nhất.
Về nguyên nhân, hỏa hoạn và lửa là phổ biến nhất (46%), tiếp theo là nước nóng (32%). Các nguyên nhân khác bao gồm dầu ăn, kim loại nóng chảy bắn vào, pháo hoa và lửa.
Các yếu tố ảnh hưởng đến độ sâu bao gồm ba yếu tố sau:
Cũng cần chú ý đến khả năng bỏng hóa chất kết hợp. Thuốc súng sau khi cháy có thể trở nên kiềm, gây bỏng nhiệt và hóa chất đồng thời.
Các nhóm nguy cơ cao là trẻ em (da mỏng), người già (bệnh kèm) và bệnh nhân bỏng rộng. Ngưỡng nguy cơ hội chứng khoang ổ mắt được đề cập là thể tích dịch >5-6 mL/kg/%TBSA hoặc Chỉ số Ivy ≥250 mL/kg.
Da mi mắt là mỏng nhất trong cơ thể, dày 0,3-0,6 mm và thiếu mỡ dưới da. Do đó, ngay cả với cùng một kích thích nhiệt, nhiệt dễ dàng đến các lớp sâu, dẫn đến bỏng sâu.
Chẩn đoán dựa trên hỏi bệnh về cơ chế chấn thương và khám trực tiếp. Hỏi chi tiết về chất gây ra (tác nhân), hoàn cảnh (thời gian tiếp xúc, nhiệt độ) xảy ra chấn thương.
Đánh giá mi mắt: Kiểm tra tình trạng mi mắt và lông mi bằng mắt thường hoặc độ phóng đại thấp.
Đánh giá bề mặt nhãn cầu: Xác định mức độ xung huyết kết mạc và thiếu máu cục bộ, cũng như phù giác mạc, đục và khuyết biểu mô. Lật mi mắt để kiểm tra toàn bộ kết mạc bao gồm cả cùng đồ.
Đánh giá giác mạc: Đánh giá khuyết biểu mô giác mạc bằng que thử fluorescein và ánh sáng xanh coban.
Đo nhãn áp: Ở bệnh nhân được hồi sức bằng truyền dịch khối lượng lớn, đo nhãn áp thường xuyên trong 48-72 giờ sau chấn thương.
Chẩn đoán hình ảnh: Trong chấn thương tốc độ cao hoặc nổ, thực hiện các xét nghiệm hình ảnh để loại trừ dị vật trong nhãn cầu hoặc trong hốc mắt.
Ghi chép bằng ảnh: Ghi lại độ sâu và phạm vi bỏng bằng ảnh trong quá trình đánh giá ban đầu.
Kiểm tra kính áp tròng: Nếu bệnh nhân đeo kính áp tròng tại thời điểm chấn thương, không được bỏ sót.
Để đánh giá tổn thương giác mạc và kết mạc, sử dụng phân loại Kinoshita (Độ I đến IV).
| Độ | Dấu hiệu chính | Tiên lượng |
|---|---|---|
| I | Xung huyết kết mạc, khuyết biểu mô giác mạc nhẹ | Tốt |
| II | Thiếu máu kết mạc, đục giác mạc | Tốt |
| IIIa trở lên | Thiếu máu nặng, đục toàn bộ giác mạc | Xấu |
Độ I-II có tiên lượng tốt, độ IIIa trở lên có tiên lượng xấu.
Làm mát ban đầu: Làm mát vùng tổn thương tại chỗ bằng nước máy hoặc túi đá ngay sau khi bị thương. Mục đích là ngăn ngừa sự mở rộng vùng bỏng, giảm đau và ức chế phù nề.
Kiểm tra đường thở: Nếu vùng miệng mặt liên quan, ưu tiên hàng đầu là đảm bảo đường thở.
Bôi trơn: Bôi chất bôi trơn với lượng lớn và thường xuyên trong vòng 24 giờ sau khi nhập viện. Do giảm sản xuất nước mắt, phản xạ chớp mắt và biên độ vận động mi mắt, điều này rất cần thiết để bảo vệ giác mạc.
Kháng sinh: Sử dụng thuốc nhỏ mắt hoặc thuốc mỡ tra mắt kháng sinh để ngăn ngừa nhiễm trùng.
Độ I và II (Điều trị bảo tồn): Mục tiêu là ngăn ngừa nhiễm trùng, giảm viêm và thúc đẩy biểu mô hóa.
Độ III (Ghép da): Vì không có khả năng biểu mô hóa tự nhiên, hãy cân nhắc ghép da.
Khi khó nhắm mắt: Cân nhắc khâu mi (tarsorrhaphy) như một biện pháp tạm thời để ngăn ngừa viêm giác mạc do hở mi.
Nếu có bỏng mắt kèm theo, hãy sử dụng steroid.
| Mức độ nặng | Điều trị |
|---|---|
| Nặng (mất toàn bộ biểu mô giác mạc, hoại tử mô) | Methylprednisolone 125 mg tiêm tĩnh mạch 1-2 lần, betamethasone 1 mg/ngày hoặc prednisone 10 mg/ngày uống trong 1-2 tuần, nhỏ betamethasone 4 lần/ngày |
| Trung bình (xung huyết nặng, mất một phần biểu mô giác mạc) | Prednisone 5-10 mg/ngày uống trong vài ngày, nhỏ betamethasone 4 lần/ngày |
| Nhẹ | Nhỏ betamethasone 2-4 lần/ngày |
Ở mọi mức độ nặng, thuốc nhỏ mắt hoặc thuốc mỡ kháng sinh được dùng kết hợp để phòng ngừa nhiễm trùng.
Nếu nghi ngờ hội chứng khoang ổ mắt, tiến hành cấp cứu ngay mà không chờ chẩn đoán hình ảnh.
Ghép tự thân toàn bộ độ dày: Lựa chọn đầu tiên để tái tạo mi mắt. Ít co rút và nguy cơ lật mi thấp. Tỷ lệ lật mi sau ghép toàn bộ độ dày là 30%, trong khi sau ghép một phần độ dày là 88%.
Che phủ tạm thời: Ghép da từ người hiến tặng (cadaveric allograft) hoặc vật liệu che phủ tạm thời phân hủy sinh học (ma trận da nhân tạo) cũng được sử dụng.
Quy tắc 3 tuần: Nếu vết thương sâu một phần độ dày không tái biểu mô trong vòng 3 tuần, cân nhắc cắt bỏ và ghép.
Bảo vệ giác mạc: Màng ối, khâu mi mắt hoặc Boston Ocular Surface Prosthesis được sử dụng. Nếu khuyết hổng biểu mô kéo dài, cân nhắc ghép màng ối, ghép biểu mô giác mạc (ghép vùng rìa) hoặc ghép tấm biểu mô niêm mạc nuôi cấy.
Về lâu dài, các biến chứng sau có thể xảy ra.
Đối với quặm mi do sẹo, cần quản lý lông mi và phẫu thuật quặm mi.
Ghép da tự thân toàn bộ là lựa chọn đầu tiên. Nó co ít hơn và tỷ lệ lật mi chỉ 30%, trong khi sau ghép da một phần lên tới 88%. Tuy nhiên, nếu vị trí lấy da bị hạn chế, hãy kết hợp với băng tạm thời và ghép da một phần.
Bỏng gây giải phóng nhiều chất trung gian viêm, dẫn đến giãn mạch, đau và phù nề. Ba vùng của Jackson (1947) là khái niệm cơ bản mô tả sự phân bố không gian của tổn thương mô.
Vùng đông tụ
Đặc điểm: Vị trí tổn thương tối đa. Xảy ra đông tụ protein.
Kết quả: Mất mô không thể hồi phục. Không thể cứu chữa.
Vùng Ứ Trệ
Đặc điểm: Vùng trung gian với tưới máu mô giảm.
Kết quả: Có thể cứu chữa. Tuy nhiên có thể tiến triển thành hoại tử hoàn toàn do hạ huyết áp, nhiễm trùng hoặc phù nề.
Vùng Sung Huyết
Đặc điểm: Lớp ngoài cùng với tưới máu mô tăng.
Kết quả: Luôn hồi phục trừ khi có nhiễm trùng huyết nặng.
Ổ mắt là một khoang xương cứng. Trong hồi sức dịch khối lượng lớn kèm theo bỏng rộng, sự di chuyển thể tích trong lòng mạch sang khoang thứ ba đạt đỉnh 6-12 giờ sau chấn thương. Thở máy áp lực dương cũng làm nặng thêm phù nề. Khi áp lực nội ổ mắt vượt quá áp lực tưới máu, sẽ xảy ra bệnh thần kinh thị giác thiếu máu cục bộ và thiếu máu võng mạc.
Khi chớp mắt, da bờ mi nằm trong cấu trúc ít bị tổn thương. Tuy nhiên, khi sẹo sau bỏng tiến triển trong nhiều tháng, xảy ra lông quặm, quặm mi, lật mi và mắt thỏ. Co rút sẹo là di chứng chính cần quản lý lâu dài.
Ma trận tạm thời phân hủy sinh học: Một ma trận da nhân tạo hình thành lớp hạ bì mới như một giai đoạn sơ bộ trước khi ghép da tự thân mỏng. Đang được nghiên cứu như một giải pháp thay thế cho băng tạm thời thông thường.
Ghép biểu mô niêm mạc miệng nuôi cấy: Ngay sau phẫu thuật, bề mặt mắt có thể được che phủ bằng biểu mô, mang lại hiệu quả chống viêm nhanh chóng. Mục đích không phải cải thiện thị lực mà là ổn định bề mặt mắt.
Bộ phận giả bề mặt mắt Boston: Được sử dụng để bảo vệ giác mạc trong các trường hợp khuyết tật mô rộng mà việc sử dụng màng ối khó khăn và khâu mí mắt khó khăn.
Ghép tự thân toàn bộ độ dày sớm: Trước đây thường chờ đến khi sẹo ổn định, nhưng có báo cáo cho rằng việc sử dụng sớm ghép tự thân toàn bộ độ dày, màng ối và các vạt da khác nhau làm giảm tỷ lệ mắc bệnh về mắt.