Ustione di I grado
Aspetto macroscopico: solo eritema. Nessuna vescica.
Dolore: presente (+).
Prognosi: guarigione in pochi giorni.

Le ustioni palpebrali sono ustioni della pelle delle palpebre. Sono causate da calore, sostanze chimiche o elettricità.
Il 7,5-27% dei pazienti ricoverati in unità ustioni presenta un qualche coinvolgimento oftalmico. Tra i meccanismi di lesione, gli incendi/fiamme sono i più comuni (46%), seguiti da scottature (32%). Altre cause includono olio da cucina, schizzi di metallo fuso, fuochi d’artificio e fiamme.
Lo spessore della pelle delle palpebre è di 0,3-0,6 mm, la più sottile del corpo. A causa della mancanza di grasso sottocutaneo, è soggetta a ustioni profonde. D’altra parte, il riflesso di ammiccamento, il fenomeno di Bell e i movimenti di difesa del braccio riducono il danno diretto all’occhio.
Nei bambini, l’epidermide e il derma sono più sottili, quindi l’impatto delle ustioni da liquidi è maggiore. Nelle ustioni del viso e del collo, esiste il rischio di ostruzione delle vie aeree dovuta a edema entro 24-48 ore dalla lesione, che richiede attenzione.
Grazie al riflesso di ammiccamento, al fenomeno di Bell e ai movimenti di difesa delle braccia, il danno diretto al bulbo oculare è relativamente raro. Tuttavia, il 7,5-27% dei pazienti ricoverati in un’unità ustioni presenta un coinvolgimento oftalmico, pertanto è sempre necessaria una valutazione oculistica al momento della lesione.
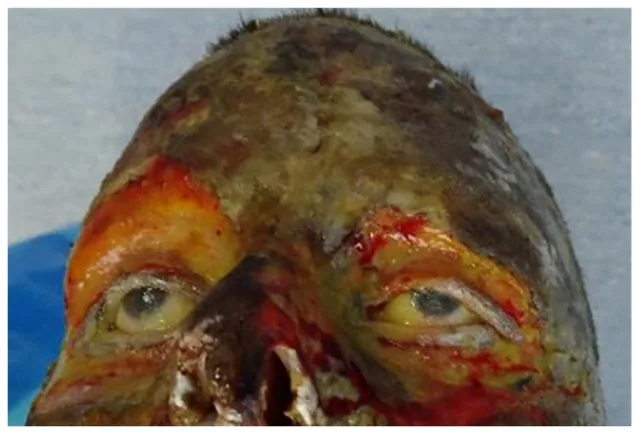
I sintomi variano in base alla profondità dell’ustione.
La profondità dell’ustione è classificata come segue in base all’aspetto macroscopico, al dolore e alla prognosi:
Ustione di I grado
Aspetto macroscopico: solo eritema. Nessuna vescica.
Dolore: presente (+).
Prognosi: guarigione in pochi giorni.
II grado (superficiale)
Aspetto macroscopico: formazione di vesciche. Il derma sotto la vescica è rosso.
Dolore: forte (++).
Prognosi: guarigione in 1-2 settimane.
II grado (profondo)
Aspetto macroscopico: formazione di vesciche. Il derma sotto la vescica è bianco.
Dolore: forte (++).
Prognosi: richiede 3-4 settimane.
Ustione di III grado
Aspetto macroscopico: indurimento ceroso. Aspetto secco e coriaceo.
Dolore: assente (±). A causa della distruzione nervosa.
Prognosi: più di 1 mese. Non si prevede riepitelizzazione spontanea.
La regola delle tre zone di Jackson (Jackson 1947) è un concetto che descrive la struttura concentrica del tessuto ustionato. La zona centrale di coagulazione è un’area di perdita tissutale irreversibile per coagulazione proteica, mentre la zona esterna di stasi è un’area di ridotta perfusione ma recuperabile. La zona più esterna di iperemia è un’area di aumentata perfusione che guarisce sempre in assenza di sepsi grave.
I segni suggestivi di sindrome compartimentale orbitaria includono palpebre dure come pietra, esoftalmo, riduzione dell’acuità visiva, difetto pupillare afferente relativo (RAPD), paralisi dei muscoli oculari e aumento della pressione intraoculare (>35-40 mmHg). Particolare attenzione è necessaria nei pazienti con ustioni estese sottoposti a rianimazione con liquidi massiva.
La valutazione corneale utilizza strisce di fluoresceina e luce blu cobalto. La presenza o assenza del fenomeno di Bell deve essere registrata per prevedere un successivo lagoftalmo. La valutazione della superficie oculare include l’osservazione dell’intera congiuntiva (bulbare, fornice e palpebrale).
Nelle ustioni di terzo grado, il calore distrugge i nervi sottocutanei, causando perdita di sensibilità. L’assenza di dolore non indica una lesione lieve; al contrario, indica la lesione più profonda.
Tra le cause, gli incendi e le fiamme sono i più frequenti (46%), seguiti dall’acqua bollente (32%). Anche olio da cucina, schizzi di metallo fuso, fuochi d’artificio e fiamme sono cause.
I fattori che influenzano la profondità sono i seguenti tre:
È necessario prestare attenzione anche alla possibile concomitanza di ustioni chimiche. La polvere da sparo dopo la combustione diventa alcalina e può causare contemporaneamente un’ustione termica e una lesione chimica.
I gruppi ad alto rischio sono i bambini (pelle sottile), gli anziani (comorbilità) e i pazienti con ustioni estese. Come soglia di rischio per la sindrome compartimentale orbitaria, si considera un volume di liquidi di 5-6 mL/kg/%TBSA o un indice di Ivy ≥250 mL/kg.
La pelle delle palpebre ha uno spessore di 0,3-0,6 mm, il più sottile del corpo, ed è priva di grasso sottocutaneo. Pertanto, a parità di stimolo termico, il calore raggiunge più facilmente gli strati profondi, favorendo un’ustione profonda.
La diagnosi si basa sull’anamnesi del meccanismo di lesione e sull’ispezione visiva. Si raccolgono dettagli su cosa (sostanza causale) e in quali circostanze (tempo di contatto, temperatura) si è verificata la lesione.
Valutazione palpebrale: Osservare lo stato delle palpebre e delle ciglia a occhio nudo o con basso ingrandimento.
Valutazione della superficie oculare: Verificare l’estensione dell’iperemia e dell’ischemia congiuntivale, nonché l’edema, l’opacità e il difetto epiteliale corneale. Eversione delle palpebre per esaminare l’intera area, compreso il fornice congiuntivale.
Valutazione corneale: Valutare il difetto epiteliale corneale utilizzando una striscia reattiva alla fluoresceina e luce blu cobalto.
Misurazione della pressione intraoculare: Nei pazienti sottoposti a rianimazione con liquidi massivi, misurare regolarmente la pressione intraoculare per 48-72 ore dopo la lesione.
Diagnostica per immagini: In caso di trauma ad alta velocità o esplosione, eseguire esami di imaging per escludere corpi estranei intraoculari o orbitari.
Documentazione fotografica: Fotografare la profondità e l’estensione della bruciatura durante la valutazione iniziale.
Controllo delle lenti a contatto: Non dimenticare di verificare se la persona indossava lenti a contatto al momento della lesione.
Per la valutazione delle lesioni corneali e congiuntivali si utilizza la classificazione di Kinoshita (Grado I-IV).
| Grado | Reperti principali | Prognosi |
|---|---|---|
| I | Lieve iperemia congiuntivale, lieve difetto epiteliale corneale | Buona |
| II | Ischemia congiuntivale, opacità corneale | Buona |
| IIIa o superiore | Ischemia grave, opacità corneale totale | Scarsa |
I gradi I–II hanno una buona prognosi, i gradi IIIa e superiori hanno una prognosi sfavorevole.
Raffreddamento iniziale: Raffreddare localmente l’area con acqua di rubinetto o una borsa del ghiaccio immediatamente dopo la lesione. Lo scopo è prevenire l’estensione della bruciatura, ridurre il dolore e sopprimere l’edema.
Controllo delle vie aeree: Se è coinvolta la regione orofacciale, la priorità assoluta è garantire la pervietà delle vie aeree.
Lubrificazione: Applicare un lubrificante frequentemente e in grandi quantità entro 24 ore dal ricovero. Essenziale per proteggere la cornea poiché la produzione lacrimale, il riflesso di ammiccamento e la mobilità palpebrale sono ridotti.
Antibiotici: per prevenire l’infezione si usano colliri o pomate antibiotiche.
Grado I e II (trattamento conservativo): l’obiettivo è la prevenzione delle infezioni, la riduzione dell’infiammazione e la promozione dell’epitelizzazione.
Grado III (innesto cutaneo): si considera l’innesto cutaneo poiché non è prevista un’epitelizzazione spontanea.
In caso di difficoltà di chiusura palpebrale: si considera la tarsorrafia come misura temporanea per prevenire la cheratite da esposizione.
In caso di ustione oculare associata, si usano steroidi.
| Gravità | Trattamento |
|---|---|
| Grave (difetto epiteliale corneale totale, necrosi tissutale) | Metilprednisolone 125 mg ev 1-2 volte, betametasone 1 mg/die o prednisone 10 mg/die per via orale per 1-2 settimane, collirio al betametasone 4 volte al giorno |
| Moderata (grave iperemia, difetto epiteliale corneale parziale) | Prednisone 5-10 mg/die per via orale per alcuni giorni, collirio al betametasone 4 volte al giorno |
| Lieve | Betametasone collirio 2-4 volte al giorno |
Indipendentemente dalla gravità, si associa un collirio o una pomata antibiotica per prevenire l’infezione.
In caso di sospetta sindrome compartimentale orbitaria, si procede al trattamento d’urgenza senza attendere l’imaging.
Innesto autologo a tutto spessore: prima scelta per la ricostruzione palpebrale. Minima retrazione e basso rischio di ectropion. Il tasso di ectropion dopo innesto a tutto spessore è del 30%, contro l’88% dopo innesto a spessore parziale.
Copertura temporanea: si possono utilizzare anche allotrapianti cutanei (cadaveric allograft) o materiali di copertura temporanea biodegradabili (matrice dermica sintetica).
Regola delle 3 settimane: una lesione profonda a spessore parziale che non si riepitelizza entro 3 settimane deve essere considerata per escissione + innesto.
Protezione corneale: membrana amniotica, tarsorrafia, protesi della superficie oculare di Boston. In caso di persistenza del difetto epiteliale, considerare innesto di membrana amniotica, innesto di epitelio corneale (innesto limbare) o innesto di foglio epiteliale mucoso coltivato.
A lungo termine possono verificarsi le seguenti complicanze.
Per l’entropion cicatriziale si esegue la gestione delle ciglia e la chirurgia dell’entropion.
L’innesto autologo a tutto spessore è la prima scelta. Si contrae poco e il tasso di ectropion è limitato al 30%, mentre dopo innesto a spessore parziale raggiunge l’88%. Tuttavia, in caso di limitazione del sito donatore, si combinano medicazioni temporanee o innesti a spessore parziale.
Le ustioni provocano il rilascio di molteplici mediatori infiammatori, causando vasodilatazione, dolore ed edema. Le tre zone di Jackson (1947) sono un concetto fondamentale che descrive la distribuzione spaziale del danno tissutale.
Zona di coagulazione
Caratteristiche: area di massimo danno. Si verifica la coagulazione delle proteine.
Esito : perdita tissutale irreversibile. Non recuperabile.
Zona di stasi
Caratteristiche : zona intermedia con ridotta perfusione tissutale.
Esito : recuperabile. Tuttavia, ipotensione, infezione o edema possono portare a necrosi completa.
Zona di iperemia
Caratteristiche : strato più esterno con aumentata perfusione tissutale.
Esito : guarisce sempre tranne in caso di sepsi grave.
L’orbita è un compartimento osseo rigido. Nella rianimazione con liquidi massiva dopo ustioni estese, lo spostamento del volume intravascolare nel terzo spazio raggiunge il picco 6-12 ore dopo la lesione. Anche la ventilazione a pressione positiva peggiora l’edema. Quando la pressione intraorbitaria supera la pressione di perfusione, si verificano neuropatia ottica ischemica e ischemia retinica.
Durante l’ammiccamento, la pelle del margine palpebrale è strutturalmente meno soggetta a lesioni. Tuttavia, con il progredire della formazione di cicatrici dopo un’ustione nell’arco di diversi mesi, possono verificarsi trichiasi, entropion, ectropion e lagoftalmo. La contrattura cicatriziale è una delle principali sequele che richiede una gestione a lungo termine.
Matrice temporanea biodegradabile (biodegradable temporizing matrix) : una matrice dermica sintetica che forma un neoderma prima di un sottile innesto cutaneo autologo. È studiata come alternativa alle medicazioni temporanee convenzionali.
Trapianto di epitelio orale coltivato : La superficie oculare può essere ricoperta di epitelio subito dopo l’intervento, ottenendo un rapido effetto antinfiammatorio. L’obiettivo non è migliorare la vista ma stabilizzare la superficie oculare.
Boston Ocular Surface Prosthesis : Utilizzata per proteggere la cornea in casi di estesi difetti tissutali in cui l’uso di membrana amniotica è difficile e la sutura palpebrale non è possibile.
Innesto autologo a tutto spessore precoce : In passato si aspettava generalmente la stabilizzazione della cicatrice, ma studi riportano che l’uso precoce di innesto autologo a tutto spessore, membrana amniotica e vari lembi riduce la morbilità oculare.