प्रथम डिग्री जलन
स्थूल दृश्य : केवल एरिथेमा। कोई फफोला नहीं।
दर्द : उपस्थित (+)।
पूर्वानुमान : कुछ दिनों में ठीक हो जाता है।

पलक जलन पलकों की त्वचा पर होने वाली जलन है। यह गर्मी, रसायन या बिजली के कारण होती है।
जलन इकाई में भर्ती 7.5 से 27% रोगियों में किसी न किसी प्रकार की नेत्र संबंधी भागीदारी देखी जाती है। चोट के तंत्र में, आग/लौ 46% के साथ सबसे आम है, इसके बाद गर्म पानी (स्कैल्ड) 32% है। अन्य कारणों में खाना पकाने का तेल, पिघली हुई धातु के छींटे, आतिशबाजी और लौ शामिल हैं।
पलक की त्वचा की मोटाई 0.3 से 0.6 मिमी होती है, जो शरीर में सबसे पतली होती है। चमड़े के नीचे की वसा की कमी के कारण, यह गहरी जलन में बदलने की संभावना रखती है। दूसरी ओर, पलक झपकने की प्रतिक्रिया, बेल घटना और बांह की रक्षात्मक क्रिया के कारण, आंख को सीधी क्षति अपेक्षाकृत कम होती है।
बच्चों में त्वचा की एपिडर्मिस और डर्मिस पतली होती है, और तरल पदार्थ से जलन का प्रभाव अधिक होता है। चेहरे और गर्दन की जलन में चोट लगने के 24 से 48 घंटों के भीतर वायुमार्ग शोफ के कारण वायुमार्ग अवरोध का खतरा होता है, जिस पर ध्यान देने की आवश्यकता है।
पलक झपकने की प्रतिक्रिया, बेल घटना और बांहों की रक्षात्मक गतिविधियों के कारण, नेत्रगोलक को सीधी चोट अपेक्षाकृत कम होती है। हालांकि, जलन इकाई में भर्ती 7.5 से 27% रोगियों में नेत्र संबंधी भागीदारी देखी जाती है, इसलिए चोट लगने पर हमेशा नेत्र संबंधी मूल्यांकन आवश्यक है।
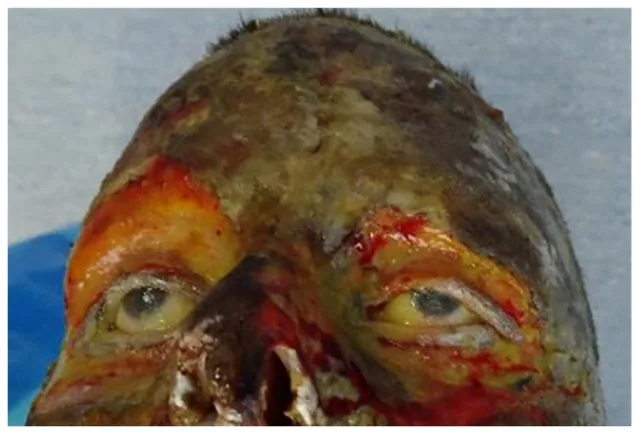
जलन की गहराई के अनुसार लक्षण प्रकट होते हैं।
जलन की गहराई को स्थूल दृश्य, दर्द और पूर्वानुमान के आधार पर निम्नानुसार वर्गीकृत किया जाता है:
प्रथम डिग्री जलन
स्थूल दृश्य : केवल एरिथेमा। कोई फफोला नहीं।
दर्द : उपस्थित (+)।
पूर्वानुमान : कुछ दिनों में ठीक हो जाता है।
द्वितीय डिग्री (सतही)
स्थूल दृश्य : फफोले बनते हैं। फफोले के नीचे की त्वचा लाल होती है।
दर्द : तीव्र (++)।
पूर्वानुमान : 1-2 सप्ताह में ठीक हो जाता है।
द्वितीय डिग्री (गहरी)
स्थूल दृश्य : फफोले बनते हैं। फफोले के नीचे की त्वचा सफेद होती है।
दर्द : तीव्र (++)।
पूर्वानुमान : 3-4 सप्ताह लगते हैं।
तृतीय डिग्री जलन
स्थूल दृश्य : मोम जैसा सख्त होना। सूखी चमड़े जैसी उपस्थिति।
दर्द : अनुपस्थित (±)। तंत्रिका विनाश के कारण।
पूर्वानुमान : 1 महीने से अधिक। स्वतः उपकलाकरण की उम्मीद नहीं।
जैक्सन का तीन-क्षेत्र सिद्धांत (Jackson 1947) जले हुए ऊतकों की संकेंद्रित वृत्तीय संरचना को दर्शाता है। केंद्रीय जमाव क्षेत्र प्रोटीन जमाव के कारण अपरिवर्तनीय ऊतक हानि का क्षेत्र है, और इसके बाहरी ठहराव क्षेत्र में रक्त प्रवाह कम होता है लेकिन इसे बचाया जा सकता है। सबसे बाहरी हाइपरिमिया क्षेत्र में रक्त प्रवाह बढ़ा होता है और गंभीर सेप्सिस न होने पर यह हमेशा ठीक होता है।
ऑर्बिटल कम्पार्टमेंट सिंड्रोम के संकेतों में पत्थर जैसी कठोर पलकें, नेत्रगोलक का बाहर निकलना, दृष्टि में कमी, रिलेटिव एफरेंट प्यूपिलरी डिफेक्ट (RAPD), नेत्र पेशियों का पक्षाघात और अंतर्नेत्र दबाव में वृद्धि (>35-40 mmHg) शामिल हैं। बड़े पैमाने पर तरल पदार्थ पुनर्जीवन प्राप्त करने वाले व्यापक जले रोगियों में विशेष सावधानी आवश्यक है।
कॉर्निया मूल्यांकन के लिए फ्लोरेसिन परीक्षण पट्टी और कोबाल्ट नीली रोशनी का उपयोग किया जाता है। बेल परिघटना की उपस्थिति या अनुपस्थिति को नोट करना बाद में लैगोफ्थाल्मोस की भविष्यवाणी में सहायक होता है। नेत्र सतह मूल्यांकन में बल्बर कंजंक्टिवा, फोर्निक्स कंजंक्टिवा और पैल्पेब्रल कंजंक्टिवा का पूर्ण अवलोकन शामिल है।
तीसरी डिग्री के जलने में, गर्मी त्वचा के नीचे की नसों को नष्ट कर देती है, जिससे संवेदना समाप्त हो जाती है। दर्द न होने का मतलब हल्की चोट नहीं है; इसके विपरीत, यह सबसे गहरी चोट को इंगित करता है।
कारणों में आग और लपटें सबसे आम (46%) हैं, इसके बाद उबलता पानी (32%) है। खाना पकाने का तेल, पिघली हुई धातु के छींटे, आतिशबाजी और लपटें भी कारण हैं।
गहराई को प्रभावित करने वाले कारक निम्नलिखित तीन हैं:
रासायनिक जलन के साथ सह-घटना पर भी ध्यान देना आवश्यक है। जलने के बाद बारूद क्षारीय हो जाता है और एक साथ थर्मल जलन और रासायनिक चोट का कारण बन सकता है।
उच्च जोखिम वाले समूहों में बच्चे (पतली त्वचा), बुजुर्ग (सह-रुग्णताएं) और व्यापक जले रोगी शामिल हैं। ऑर्बिटल कम्पार्टमेंट सिंड्रोम के जोखिम की सीमा के रूप में, 5-6 mL/kg/%TBSA से अधिक तरल पदार्थ की मात्रा या Ivy Index 250 mL/kg या उससे अधिक को एक मार्गदर्शक माना जाता है।
पलकों की त्वचा 0.3-0.6 मिमी मोटी होती है, जो शरीर में सबसे पतली होती है, और इसमें चमड़े के नीचे की वसा नहीं होती। इसलिए, समान तापीय उत्तेजना के लिए, गर्मी आसानी से गहरी परतों तक पहुँचती है, जिससे गहरी जलन होने की संभावना बढ़ जाती है।
निदान चोट के तंत्र के साक्षात्कार और दृश्य परीक्षण पर आधारित है। यह विस्तार से पूछा जाता है कि क्या (कारण पदार्थ) और किन परिस्थितियों (संपर्क समय, तापमान) में चोट लगी।
पलक मूल्यांकन: नग्न आंखों या कम आवर्धन पर पलकों और बरौनियों की स्थिति का निरीक्षण करें।
नेत्र सतह मूल्यांकन: कंजंक्टिवल हाइपरिमिया और इस्किमिया की सीमा, कॉर्नियल एडिमा, अपारदर्शिता और उपकला दोष की सीमा की जांच करें। पलकों को पलटकर कंजंक्टिवल फोर्निक्स सहित पूरे क्षेत्र का निरीक्षण करें।
कॉर्नियल मूल्यांकन: फ्लोरेसिन टेस्ट पेपर और कोबाल्ट ब्लू लाइट से कॉर्नियल उपकला दोष का मूल्यांकन करें।
अंतःनेत्र दबाव माप: बड़े पैमाने पर तरल पदार्थ पुनर्जीवन प्राप्त करने वाले रोगियों में चोट के 48-72 घंटे बाद तक नियमित रूप से अंतःनेत्र दबाव मापें।
इमेजिंग निदान: उच्च गति आघात या विस्फोट में, अंतःनेत्र या कक्षीय विदेशी वस्तु को बाहर करने के लिए इमेजिंग परीक्षण करें।
फोटोग्राफिक रिकॉर्ड: प्रारंभिक मूल्यांकन के समय जलन की गहराई और सीमा की तस्वीर लें।
कॉन्टैक्ट लेंस की जांच: चोट के समय कॉन्टैक्ट लेंस पहने होने पर इसे न चूकें।
कॉर्नियल और कंजंक्टिवल क्षति के मूल्यांकन के लिए किनोशिता वर्गीकरण (ग्रेड I से IV) का उपयोग किया जाता है।
| ग्रेड | मुख्य निष्कर्ष | पूर्वानुमान |
|---|---|---|
| I | नेत्रश्लेष्मला का हल्का लाल होना, कॉर्निया का हल्का उपकला दोष | अच्छा |
| II | नेत्रश्लेष्मला इस्कीमिया, कॉर्निया धुंधलापन | अच्छा |
| IIIa या उससे ऊपर | गंभीर इस्कीमिया, पूर्ण कॉर्निया धुंधलापन | खराब |
ग्रेड I-II का पूर्वानुमान अच्छा होता है, IIIa और उससे ऊपर का पूर्वानुमान खराब होता है।
प्रारंभिक शीतलन : चोट लगने के तुरंत बाद नल के पानी या बर्फ की थैली से स्थानीय रूप से ठंडा करें। इसका उद्देश्य जलने के क्षेत्र को फैलने से रोकना, दर्द कम करना और सूजन को दबाना है।
वायुमार्ग की जाँच : यदि मुख-चेहरा शामिल है, तो वायुमार्ग सुरक्षित करना सर्वोच्च प्राथमिकता है।
स्नेहन : अस्पताल में भर्ती होने के 24 घंटों के भीतर बार-बार और बड़ी मात्रा में स्नेहक लगाएं। आंसू उत्पादन, पलक झपकने की प्रतिक्रिया और पलक की गति की सीमा कम होने के कारण कॉर्निया की सुरक्षा के लिए यह आवश्यक है।
एंटीबायोटिक्स : संक्रमण को रोकने के लिए एंटीबायोटिक आई ड्रॉप या मलहम का उपयोग किया जाता है।
ग्रेड I और II (रूढ़िवादी उपचार) : उद्देश्य संक्रमण की रोकथाम, सूजन कम करना और उपकलाकरण को बढ़ावा देना है।
ग्रेड III (त्वचा ग्राफ्ट) : त्वचा ग्राफ्ट पर विचार किया जाता है क्योंकि स्वतः उपकलाकरण की उम्मीद नहीं की जाती है।
पलक बंद करने में कठिनाई होने पर : एक्सपोजर केराटाइटिस को रोकने के लिए अस्थायी उपाय के रूप में टार्सोराफी पर विचार किया जाता है।
नेत्र जलन होने पर स्टेरॉयड का उपयोग किया जाता है।
| गंभीरता | उपचार |
|---|---|
| गंभीर (पूर्ण कॉर्नियल उपकला दोष, ऊतक परिगलन) | मिथाइलप्रेडनिसोलोन 125 मिलीग्राम IV 1-2 बार, बीटामेथासोन 1 मिलीग्राम/दिन या प्रेडनिसोन 10 मिलीग्राम/दिन मौखिक रूप से 1-2 सप्ताह तक, बीटामेथासोन आई ड्रॉप दिन में 4 बार |
| मध्यम (गंभीर हाइपरमिया, आंशिक कॉर्नियल उपकला दोष) | प्रेडनिसोन 5-10 मिलीग्राम/दिन मौखिक रूप से कुछ दिनों तक, बीटामेथासोन आई ड्रॉप दिन में 4 बार |
| हल्का | बीटामेथासोन आई ड्रॉप दिन में 2-4 बार |
किसी भी गंभीरता में, संक्रमण से बचाव के लिए एंटीबायोटिक आई ड्रॉप या मलहम का सह-उपयोग किया जाता है।
यदि ऑर्बिटल कम्पार्टमेंट सिंड्रोम का संदेह हो, तो इमेजिंग की प्रतीक्षा किए बिना आपातकालीन उपचार किया जाता है।
पूर्ण मोटाई ऑटोलॉगस त्वचा ग्राफ्ट: पलक पुनर्निर्माण के लिए प्रथम विकल्प। संकुचन कम और एक्ट्रोपियन का जोखिम कम। पूर्ण मोटाई ग्राफ्ट के बाद एक्ट्रोपियन दर 30% है, जबकि विभाजित मोटाई ग्राफ्ट के बाद 88% है।
अस्थायी आवरण: कैडेवरिक एलोग्राफ्ट या बायोडिग्रेडेबल अस्थायी आवरण सामग्री (सिंथेटिक डर्मल मैट्रिक्स) का भी उपयोग किया जा सकता है।
3 सप्ताह का नियम: 3 सप्ताह के भीतर पुनः उपकलाकृत न होने वाली गहरी आंशिक मोटाई की चोट में छांटना + ग्राफ्ट पर विचार करें।
कॉर्निया सुरक्षा: एमनियोटिक झिल्ली, टार्सोरैफी, बोस्टन ऑक्यूलर सरफेस प्रोस्थेसिस का उपयोग किया जाता है। यदि उपकला दोष लंबे समय तक बना रहे, तो एमनियोटिक झिल्ली ग्राफ्ट, कॉर्नियल एपिथेलियल ग्राफ्ट (लिंबल ग्राफ्ट), या कल्चर्ड म्यूकोसल एपिथेलियल शीट ग्राफ्ट पर विचार करें।
दीर्घकालिक रूप से निम्नलिखित जटिलताएँ उत्पन्न हो सकती हैं।
सिकाट्रिकियल एंट्रोपियन के लिए, पलकों का प्रबंधन और एंट्रोपियन सर्जरी की जाती है।
पूर्ण मोटाई का ऑटोलॉगस प्रत्यारोपण पहली पसंद है। इसमें संकुचन कम होता है और एक्ट्रोपियन की दर 30% तक सीमित रहती है, जबकि आंशिक मोटाई प्रत्यारोपण के बाद यह 88% तक पहुँच जाती है। हालांकि, यदि दाता स्थल सीमित है, तो अस्थायी ड्रेसिंग या आंशिक मोटाई प्रत्यारोपण का संयोजन किया जाता है।
जलने से कई सूजन मध्यस्थों का स्राव होता है, जिससे वासोडिलेशन, दर्द और एडिमा होती है। जैक्सन के तीन क्षेत्र (1947) ऊतक क्षति के स्थानिक वितरण का वर्णन करने वाली मूल अवधारणा है।
जमाव क्षेत्र
विशेषताएँ : अधिकतम क्षति का स्थान। प्रोटीन जमाव होता है।
परिणाम : अपरिवर्तनीय ऊतक हानि। बचाव असंभव।
ठहराव क्षेत्र
विशेषताएँ : मध्यवर्ती क्षेत्र जहाँ ऊतक छिड़काव कम हो गया है।
परिणाम : बचाव संभव। लेकिन निम्न रक्तचाप, संक्रमण या सूजन से पूर्ण परिगलन हो सकता है।
रक्ताधिक्य क्षेत्र
विशेषताएँ : सबसे बाहरी परत जहाँ ऊतक छिड़काव बढ़ गया है।
परिणाम : गंभीर सेप्सिस न होने पर हमेशा ठीक होता है।
कक्षा एक कठोर अस्थि कम्पार्टमेंट है। व्यापक जलन के बाद बड़े पैमाने पर द्रव पुनर्जीवन में, अंतःशिरा आयतन का तीसरे स्थान में स्थानांतरण चोट के 6-12 घंटे बाद चरम पर होता है। सकारात्मक दबाव वेंटिलेशन भी सूजन को बढ़ाता है। जब कक्षीय दबाव छिड़काव दबाव से अधिक हो जाता है, तो इस्केमिक ऑप्टिक न्यूरोपैथी और रेटिनल इस्कीमिया होता है।
पलक झपकते समय, पलक के किनारे की त्वचा चोट के प्रति कम संवेदनशील होती है। हालांकि, जलन के बाद निशान बनने की प्रक्रिया कई महीनों में बढ़ने पर, ट्राइकियासिस, एंट्रोपियन, एक्ट्रोपियन और लैगोफथाल्मोस हो सकते हैं। निशान संकुचन एक प्रमुख दीर्घकालिक परिणाम है जिसके लिए दीर्घकालिक प्रबंधन की आवश्यकता होती है।
बायोडिग्रेडेबल टेम्पोराइज़िंग मैट्रिक्स : एक सिंथेटिक डर्मल मैट्रिक्स जो पतली ऑटोलॉगस त्वचा ग्राफ्ट से पहले नव-डर्मिस बनाता है। पारंपरिक अस्थायी ड्रेसिंग के विकल्प के रूप में इस पर शोध चल रहा है।
संवर्धित मौखिक म्यूकोसा एपिथेलियम प्रत्यारोपण : सर्जरी के तुरंत बाद नेत्र सतह को एपिथेलियम से ढका जा सकता है, जिससे तेजी से सूजन-रोधी प्रभाव मिलता है। उद्देश्य दृष्टि सुधार नहीं बल्कि नेत्र सतह का स्थिरीकरण है।
बोस्टन ओकुलर सरफेस प्रोस्थेसिस : उन व्यापक ऊतक दोष वाले मामलों में कॉर्निया की सुरक्षा के लिए उपयोग किया जाता है जहां एमनियोटिक झिल्ली का उपयोग कठिन हो और पलक सिवनी संभव न हो।
प्रारंभिक पूर्ण-मोटाई ऑटोग्राफ्ट : पहले आमतौर पर निशान स्थिर होने तक प्रतीक्षा की जाती थी, लेकिन रिपोर्टों से पता चलता है कि पूर्ण-मोटाई ऑटोग्राफ्ट, एमनियोटिक झिल्ली और विभिन्न फ्लैप का प्रारंभिक उपयोग नेत्र रुग्णता को कम करता है।