Brûlure au 1er degré
Aspect macroscopique : érythème uniquement. Pas de cloques.
Douleur : présente (+).
Pronostic : guérison en quelques jours.

Les brûlures palpébrales sont des brûlures de la peau des paupières. Elles sont causées par la chaleur, des produits chimiques ou l’électricité.
7,5 à 27 % des patients hospitalisés en unité de brûlés présentent une atteinte ophtalmique. Parmi les mécanismes, les incendies et les flammes représentent 46 % des cas, suivis par les liquides chauds (32 %). D’autres causes incluent l’huile de cuisson, les projections de métal en fusion, les feux d’artifice et les flammes.
L’épaisseur de la peau des paupières est de 0,3 à 0,6 mm, la plus fine du corps. En raison de l’absence de graisse sous-cutanée, elle est sujette aux brûlures profondes. Cependant, le réflexe de clignement, le réflexe de Bell et les mouvements de protection des bras réduisent les lésions oculaires directes.
Chez les enfants, l’épiderme et le derme sont plus fins, ce qui aggrave l’impact des brûlures par liquide. Les brûlures de la face et du cou peuvent entraîner une obstruction des voies respiratoires par œdème dans les 24 à 48 heures, nécessitant une attention particulière.
Grâce au réflexe de clignement, au phénomène de Bell et aux mouvements de protection des bras, les lésions directes du globe oculaire sont relativement rares. Cependant, 7,5 à 27 % des patients hospitalisés dans une unité de brûlés présentent une atteinte ophtalmique, d’où la nécessité d’une évaluation ophtalmique systématique lors de la blessure.
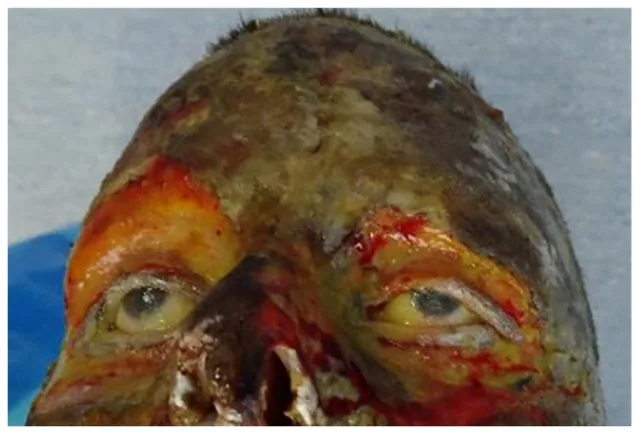
Les symptômes varient selon la profondeur de la brûlure.
La profondeur de la brûlure est classée comme suit en fonction de l’aspect macroscopique, de la douleur et du pronostic :
Brûlure au 1er degré
Aspect macroscopique : érythème uniquement. Pas de cloques.
Douleur : présente (+).
Pronostic : guérison en quelques jours.
IIe degré (superficiel)
Aspect macroscopique : formation de cloques. Le derme sous la cloque est rouge.
Douleur : forte (++).
Pronostic : guérison en 1 à 2 semaines.
IIe degré (profond)
Aspect macroscopique : formation de cloques. Le derme sous la cloque est blanc.
Douleur : forte (++).
Pronostic : nécessite 3 à 4 semaines.
Brûlure du IIIe degré
Aspect macroscopique : durcissement cireux. Aspect de cuir sec.
Douleur : absente (±). Due à la destruction nerveuse.
Pronostic : plus d’un mois. Aucune réépithélialisation spontanée attendue.
La règle des trois zones de Jackson (Jackson 1947) est un concept décrivant la structure concentrique des tissus brûlés. La zone centrale de coagulation est une zone de perte tissulaire irréversible due à la coagulation des protéines, tandis que la zone de stase externe est une zone de perfusion réduite mais récupérable. La zone d’hyperémie la plus externe est une zone de perfusion augmentée qui guérit toujours en l’absence de septicémie sévère.
Les signes évocateurs d’un syndrome de compartiment orbitaire comprennent des paupières dures comme de la pierre, une exophtalmie, une baisse de l’acuité visuelle, un déficit pupillaire afférent relatif (DPAR), une paralysie des muscles oculaires et une augmentation de la pression intraoculaire (>35-40 mmHg). Une attention particulière est nécessaire chez les patients brûlés étendus ayant reçu une réanimation liquidienne massive.
L’évaluation cornéenne utilise des bandelettes de fluorescéine et une lumière bleu cobalt. La présence ou l’absence du phénomène de Bell doit être notée pour prédire une lagophtalmie ultérieure. L’évaluation de la surface oculaire comprend l’observation de la conjonctive bulbaire, des culs-de-sac conjonctivaux et de la conjonctive palpébrale.
Dans les brûlures du troisième degré, la chaleur détruit les nerfs sous-cutanés, entraînant une perte de sensation. L’absence de douleur ne signifie pas une lésion mineure ; au contraire, elle indique la lésion la plus profonde.
Parmi les causes, les incendies et les flammes sont les plus fréquents (46 %), suivis par l’eau bouillante (32 %). L’huile de cuisson, les projections de métal en fusion, les feux d’artifice et les flammes sont également des causes.
Les facteurs influençant la profondeur sont les trois suivants :
Il faut également être attentif à la possibilité de brûlures chimiques associées. La poudre à canon après combustion devient alcaline et peut provoquer simultanément une brûlure thermique et une lésion chimique.
Les groupes à haut risque sont les enfants (peau fine), les personnes âgées (comorbidités) et les patients brûlés étendus. Le seuil de risque de syndrome de compartiment orbitaire est estimé à un volume de perfusion de 5-6 mL/kg/%TBSA ou un indice d’Ivy ≥ 250 mL/kg.
La peau des paupières a une épaisseur de 0,3 à 0,6 mm, la plus fine du corps, et manque de graisse sous-cutanée. Ainsi, pour une même stimulation thermique, la chaleur atteint plus facilement les couches profondes, favorisant une brûlure profonde.
Le diagnostic repose sur l’interrogatoire du mécanisme de la blessure et l’inspection visuelle. Il est important de recueillir des détails sur ce qui (substance causale) et dans quelles circonstances (temps de contact, température) la blessure s’est produite.
Évaluation palpébrale : Observer l’état des paupières et des cils à l’œil nu ou sous faible grossissement.
Évaluation de la surface oculaire : Vérifier l’étendue de l’hyperémie et de l’ischémie conjonctivales, ainsi que l’œdème, l’opacité et la perte épithéliale cornéenne. Éverser les paupières pour examiner l’ensemble, y compris le fornix conjonctival.
Évaluation cornéenne : Évaluer la perte épithéliale cornéenne à l’aide d’un papier test à la fluorescéine et d’une lumière bleu cobalt.
Mesure de la pression intraoculaire : Chez les patients ayant reçu une réanimation liquidienne massive, mesurer régulièrement la pression intraoculaire pendant 48 à 72 heures après la blessure.
Imagerie diagnostique : En cas de traumatisme à grande vitesse ou d’explosion, réaliser des examens d’imagerie pour exclure un corps étranger intraoculaire ou orbitaire.
Documentation photographique : Photographier la profondeur et l’étendue de la brûlure lors de l’évaluation initiale.
Vérification des lentilles de contact : Ne pas oublier de vérifier si la personne portait des lentilles de contact au moment de la blessure.
Pour l’évaluation des lésions cornéennes et conjonctivales, on utilise la classification de Kinoshita (Grade I à IV).
| Grade | Principaux signes | Pronostic |
|---|---|---|
| I | Hyperémie conjonctivale légère, défaut épithélial cornéen léger | Bon |
| II | Ischémie conjonctivale, opacité cornéenne | Bon |
| IIIa ou plus | Ischémie sévère, opacité cornéenne totale | Mauvais |
Les grades I à II sont de bon pronostic, les grades IIIa et plus sont de mauvais pronostic.
Refroidissement initial : Refroidir localement la zone avec de l’eau du robinet ou une poche de glace immédiatement après la blessure. Le but est de prévenir l’extension de la brûlure, de réduire la douleur et de supprimer l’œdème.
Vérification des voies respiratoires : Si la région orofaciale est impliquée, la sécurisation des voies respiratoires est la priorité absolue.
Lubrification : Appliquer un lubrifiant fréquemment et en grande quantité dans les 24 heures suivant l’hospitalisation. Essentiel pour protéger la cornée car la production de larmes, le réflexe de clignement et l’amplitude des mouvements palpébraux sont réduits.
Antibiotiques : des collyres ou pommades antibiotiques sont utilisés en complément pour prévenir l’infection.
Degrés I et II (traitement conservateur) : l’objectif est la prévention des infections, la réduction de l’inflammation et la promotion de l’épithélialisation.
Degré III (greffe de peau) : une greffe de peau est envisagée car une épithélialisation spontanée n’est pas attendue.
En cas de difficulté de fermeture des paupières : une tarsorraphie est envisagée comme mesure temporaire pour prévenir la kératite d’exposition.
En cas de brûlure oculaire associée, des corticostéroïdes sont utilisés.
| Sévérité | Traitement |
|---|---|
| Sévère (perte totale de l’épithélium cornéen, nécrose tissulaire) | Méthylprednisolone 125 mg IV 1 à 2 fois, bétaméthasone 1 mg/jour ou prednisone 10 mg/jour par voie orale pendant 1 à 2 semaines, collyre à la bétaméthasone 4 fois par jour |
| Modérée (hyperémie sévère, perte partielle de l’épithélium cornéen) | Prednisone 5 à 10 mg/jour par voie orale pendant quelques jours, collyre à la bétaméthasone 4 fois par jour |
| Léger | Bétaméthasone collyre 2 à 4 fois par jour |
Quel que soit le degré de sévérité, un collyre ou une pommade antibiotique est associé pour prévenir l’infection.
En cas de suspicion de syndrome de compartiment orbitaire, un traitement d’urgence est instauré sans attendre l’imagerie.
Greffe de peau totale autologue : premier choix pour la reconstruction palpébrale. Peu de rétraction et faible risque d’ectropion. Le taux d’ectropion après greffe de peau totale est de 30 %, contre 88 % après greffe de peau partielle.
Couverture temporaire : allogreffe cutanée (cadaveric allograft) ou matériau de couverture biodégradable (matrice dermique synthétique) peuvent être utilisés.
Règle des 3 semaines : une lésion partielle profonde non réépithélialisée dans les 3 semaines doit faire envisager une excision + greffe.
Protection cornéenne : membrane amniotique, tarsorraphie, prothèse de surface oculaire de Boston. En cas de persistance de la perte épithéliale, envisager une greffe de membrane amniotique, une greffe d’épithélium cornéen (greffe limbique) ou une greffe de feuillet épithélial muqueux cultivé.
À long terme, les complications suivantes peuvent survenir.
Pour l’entropion cicatriciel, on effectue une gestion des cils et une chirurgie de l’entropion.
La greffe autologue de peau totale est le premier choix. Elle se contracte peu et le taux d’ectropion est limité à 30 %, contre 88 % après greffe partielle. Cependant, en cas de restriction du site donneur, on combine des pansements temporaires ou une greffe partielle.
Les brûlures provoquent la libération de multiples médiateurs inflammatoires, entraînant vasodilatation, douleur et œdème. Les trois zones de Jackson (1947) sont un concept fondamental décrivant la distribution spatiale des lésions tissulaires.
Zone de coagulation
Caractéristiques : zone de lésion maximale. Il se produit une coagulation des protéines.
Résultat : perte tissulaire irréversible. Non récupérable.
Zone de stase
Caractéristiques : zone intermédiaire avec perfusion tissulaire réduite.
Résultat : récupérable. Cependant, l’hypotension, l’infection ou l’œdème peuvent entraîner une nécrose complète.
Zone d'hyperémie
Caractéristiques : couche la plus externe avec perfusion tissulaire augmentée.
Résultat : guérit toujours sauf en cas de septicémie sévère.
L’orbite est un compartiment osseux rigide. Lors de la réanimation liquidienne massive après une brûlure étendue, le déplacement du volume intravasculaire vers le troisième espace atteint son pic 6 à 12 heures après la blessure. La ventilation en pression positive aggrave également l’œdème. Lorsque la pression intraorbitaire dépasse la pression de perfusion, une neuropathie optique ischémique et une ischémie rétinienne se produisent.
Lors du clignement, la peau du bord de la paupière est structurellement moins sujette aux blessures. Cependant, à mesure que la formation de cicatrices après une brûlure progresse sur plusieurs mois, un trichiasis, un entropion, un ectropion et un lagophtalmie peuvent survenir. La contracture cicatricielle est une séquelle majeure nécessitant une prise en charge à long terme.
Matrice temporaire biodégradable (biodegradable temporizing matrix) : une matrice dermique synthétique qui forme un nouveau derme avant une greffe de peau mince autologue. Elle est étudiée comme alternative aux pansements temporaires conventionnels.
Greffe d’épithélium buccal cultivé : La surface oculaire peut être recouverte d’épithélium immédiatement après la chirurgie, permettant un effet anti-inflammatoire rapide. L’objectif n’est pas d’améliorer la vision mais de stabiliser la surface oculaire.
Prothèse de surface oculaire de Boston : Utilisée pour protéger la cornée dans les cas de perte tissulaire étendue où l’utilisation de membrane amniotique est difficile et la suture palpébrale impossible.
Greffe autologue de pleine épaisseur précoce : Auparavant, on attendait généralement la stabilisation de la cicatrice, mais des rapports indiquent que l’utilisation précoce de greffe autologue de pleine épaisseur, de membrane amniotique et de divers lambeaux réduit la morbidité oculaire.