Verbrennung 1. Grades
Makroskopischer Befund: Nur Erythem. Keine Blasen.
Schmerz: Vorhanden (+).
Prognose: Heilung innerhalb weniger Tage.

Lidverbrennungen sind Verbrennungen der Haut der Augenlider. Sie werden durch Hitze, Chemikalien oder Elektrizität verursacht.
7,5 bis 27 % der Patienten in Verbrennungseinheiten weisen eine ophthalmologische Beteiligung auf. Unter den Verletzungsmechanismen sind Brände/Flammen mit 46 % am häufigsten, gefolgt von Verbrühungen (32 %). Weitere Ursachen sind Speiseöl, Spritzer von geschmolzenem Metall, Feuerwerk und Flammen.
Die Dicke der Lidhaut beträgt 0,3–0,6 mm und ist die dünnste des Körpers. Aufgrund des fehlenden Unterhautfettgewebes neigt sie zu tiefen Verbrennungen. Andererseits schützen der Lidschlussreflex, das Bell-Phänomen und die Abwehrbewegung der Arme das Auge vor direkten Schäden.
Bei Kindern sind Epidermis und Dermis dünner, sodass Flüssigkeitsverbrennungen schwerwiegendere Auswirkungen haben. Bei Gesichts- und Halsverbrennungen besteht innerhalb von 24–48 Stunden die Gefahr einer Atemwegsobstruktion durch Ödeme, was besondere Aufmerksamkeit erfordert.
Durch den Lidschlussreflex, das Bell-Phänomen und die Schutzbewegungen der Arme sind direkte Verletzungen des Augapfels relativ selten. Allerdings zeigen 7,5–27 % der auf einer Verbrennungsstation aufgenommenen Patienten eine ophthalmologische Beteiligung, sodass bei der Verletzung immer eine augenärztliche Beurteilung erforderlich ist.
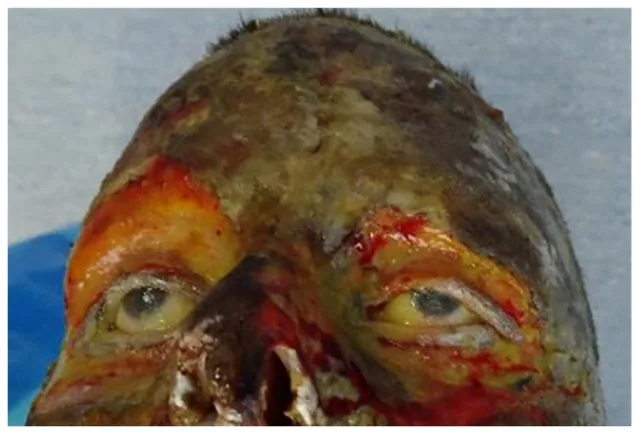
Die Symptome variieren je nach Tiefe der Verbrennung.
Die Tiefe der Verbrennung wird anhand des makroskopischen Erscheinungsbildes, des Schmerzes und der Prognose wie folgt klassifiziert:
Verbrennung 1. Grades
Makroskopischer Befund: Nur Erythem. Keine Blasen.
Schmerz: Vorhanden (+).
Prognose: Heilung innerhalb weniger Tage.
II. Grad (oberflächlich)
Makroskopischer Befund: Blasenbildung. Die Dermis unter der Blase ist rot.
Schmerz: Stark (++).
Prognose: Heilung in 1–2 Wochen.
II. Grad (tief)
Makroskopischer Befund: Blasenbildung. Die Dermis unter der Blase ist weiß.
Schmerz: Stark (++).
Prognose: Benötigt 3–4 Wochen.
Verbrennung III. Grades
Makroskopischer Befund: Wachsartige Verhärtung. Trockenes, lederartiges Aussehen.
Schmerz: Fehlend (±). Aufgrund der Nervenzerstörung.
Prognose: Mehr als 1 Monat. Keine spontane Epithelisierung zu erwarten.
Das Drei-Zonen-Modell nach Jackson (Jackson 1947) beschreibt die konzentrische Struktur von verbranntem Gewebe. Die zentrale Koagulationszone ist ein Bereich irreversiblen Gewebeverlusts durch Proteinkoagulation, während die äußere Stauungszone eine Zone verminderter Perfusion ist, die gerettet werden kann. Die äußerste Hyperämiezone ist eine Zone erhöhter Perfusion, die sich ohne schwere Sepsis immer erholt.
Hinweise auf ein Orbitakompartmentsyndrom sind steinharte Lider, Exophthalmus, Sehverschlechterung, relativer afferenter Pupillendefekt (RAPD), Augenmuskellähmung und erhöhter Augeninnendruck (>35-40 mmHg). Besondere Vorsicht ist bei ausgedehnten Verbrennungen mit massiver Flüssigkeitsreanimation geboten.
Die Hornhautbeurteilung erfolgt mit Fluoreszein-Teststreifen und Kobaltblaulicht. Das Vorhandensein oder Fehlen des Bell-Phänomens sollte dokumentiert werden, um später einen Lagophthalmus vorhersagen zu können. Die Beurteilung der Augenoberfläche umfasst die gesamte Bindehaut (Bulbus-, Fornix- und Lidbindehaut).
Bei Verbrennungen dritten Grades zerstört die Hitze die subkutanen Nerven, sodass das Gefühl verloren geht. Schmerzfreiheit bedeutet keine leichte Verletzung; im Gegenteil, sie weist auf die tiefste Schädigung hin.
Zu den Ursachen zählen Brände und Flammen am häufigsten (46 %), gefolgt von kochendem Wasser (32 %). Auch Speiseöl, Spritzer von geschmolzenem Metall, Feuerwerk und Flammen sind Ursachen.
Die Tiefe beeinflussende Faktoren sind die folgenden drei:
Auch auf eine gleichzeitige chemische Verbrennung ist zu achten. Schießpulver wird nach der Verbrennung alkalisch und kann gleichzeitig eine thermische Verbrennung und eine chemische Verletzung verursachen.
Hochrisikogruppen sind Kinder (dünne Haut), ältere Menschen (Komorbiditäten) und Patienten mit ausgedehnten Verbrennungen. Als Schwellenwert für das Risiko eines Orbitakompartmentsyndroms gelten eine Flüssigkeitsmenge von 5-6 ml/kg/%KOF oder ein Ivy-Index von ≥250 ml/kg.
Die Haut der Augenlider ist mit 0,3-0,6 mm die dünnste des Körpers und besitzt kein Unterhautfettgewebe. Daher erreicht Hitze bei gleicher thermischer Reizung leichter tiefere Schichten, was zu tiefen Verbrennungen führt.
Die Diagnose basiert auf der Anamnese des Verletzungsmechanismus und der Inspektion. Es wird detailliert erfragt, was (ursächliche Substanz) und unter welchen Umständen (Kontaktzeit, Temperatur) die Verletzung verursacht hat.
Lidbeurteilung: Beurteilung des Zustands der Lider und Wimpern mit bloßem Auge oder unter schwacher Vergrößerung.
Beurteilung der Augenoberfläche: Überprüfung des Ausmaßes von konjunktivaler Hyperämie und Ischämie, sowie von Hornhautödem, -trübung und Epitheldefekt. Die Lider umstülpen und die gesamte Bindehaut einschließlich Fornix untersuchen.
Hornhautbeurteilung: Beurteilung von Hornhautepitheldefekten mit Fluoreszein-Testpapier und Kobaltblaulicht.
Augeninnendruckmessung: Bei Patienten, die eine massive Flüssigkeitsreanimation erhalten haben, regelmäßig den Augeninnendruck für 48–72 Stunden nach der Verletzung messen.
Bildgebende Diagnostik: Bei Hochgeschwindigkeitstrauma oder Explosionen bildgebende Untersuchungen zum Ausschluss intraokularer oder orbitaler Fremdkörper durchführen.
Fotodokumentation: Bei der Erstbeurteilung die Tiefe und Ausdehnung der Verbrennung fotografisch dokumentieren.
Kontaktlinsenprüfung: Nicht übersehen, ob zum Zeitpunkt der Verletzung Kontaktlinsen getragen wurden.
Zur Beurteilung von Hornhaut- und Bindehautschäden wird die Kinoshita-Klassifikation (Grad I–IV) verwendet.
| Grad | Hauptbefunde | Prognose |
|---|---|---|
| I | Leichte konjunktivale Hyperämie, leichter Hornhautepitheldefekt | Gut |
| II | Konjunktivale Ischämie, Hornhauttrübung | Gut |
| IIIa oder höher | Schwere Ischämie, vollständige Hornhauttrübung | Schlecht |
Grad I–II haben eine gute Prognose, Grad IIIa und höher eine schlechte Prognose.
Initiale Kühlung: Kühlen Sie die Stelle unmittelbar nach der Verletzung lokal mit Leitungswasser oder einem Eisbeutel. Ziel ist es, die Ausdehnung der Verbrennung zu verhindern, Schmerzen zu lindern und Ödeme zu unterdrücken.
Atemwegskontrolle: Wenn der Mund-Gesichtsbereich betroffen ist, hat die Sicherung der Atemwege höchste Priorität.
Befeuchtung: Tragen Sie innerhalb von 24 Stunden nach der Aufnahme häufig und in großen Mengen Gleitmittel auf. Dies ist zum Schutz der Hornhaut unerlässlich, da Tränenproduktion, Lidschlagreflex und Lidbeweglichkeit vermindert sind.
Antibiotika: Zur Infektionsprophylaxe werden antibiotische Augentropfen oder Augensalben eingesetzt.
Grad I und II (konservative Behandlung): Ziel ist die Infektionsprophylaxe, Entzündungshemmung und Förderung der Epithelisierung.
Grad III (Hauttransplantation): Eine Hauttransplantation wird in Betracht gezogen, da eine spontane Epithelisierung nicht zu erwarten ist.
Bei Schwierigkeiten beim Lidschluss: Eine Tarsorrhaphie wird als vorübergehende Maßnahme zur Verhinderung einer Exposure-Keratitis erwogen.
Bei begleitender Augenverbrennung werden Kortikosteroide eingesetzt.
| Schweregrad | Behandlung |
|---|---|
| Schwer (vollständiger Hornhautepitheldefekt, Gewebenekrose) | Methylprednisolon 125 mg i.v. 1-2 Mal, Betamethason 1 mg/Tag oder Prednison 10 mg/Tag oral für 1-2 Wochen, Betamethason-Augentropfen 4-mal täglich |
| Mittel (starke Hyperämie, teilweiser Hornhautepitheldefekt) | Prednison 5-10 mg/Tag oral für einige Tage, Betamethason-Augentropfen 4-mal täglich |
| Leicht | Betamethason Augentropfen 2-4 mal täglich |
Unabhängig vom Schweregrad wird zur Infektionsprophylaxe ein antibiotisches Augentropfen oder eine Augensalbe kombiniert.
Bei Verdacht auf ein Orbitakompartmentsyndrom wird ohne Abwarten der Bildgebung eine Notfallbehandlung durchgeführt.
Vollhauttransplantat (autolog): erste Wahl zur Lidrekonstruktion. Geringe Schrumpfung und niedriges Ektropiumrisiko. Die Ektropiumrate nach Vollhauttransplantation beträgt 30 %, nach Spalthauttransplantation 88 %.
Temporäre Abdeckung: Allotransplantat (cadaveric allograft) oder bioabbaubares temporäres Abdeckmaterial (synthetische Dermismatrix) können ebenfalls verwendet werden.
3-Wochen-Regel: Eine tiefe, partielle Hautverletzung, die sich innerhalb von 3 Wochen nicht reepithelialisiert, sollte mittels Exzision + Transplantation behandelt werden.
Hornhautschutz: Amnionmembran, Tarsorrhaphie, Boston Ocular Surface Prosthesis. Bei anhaltendem Epitheldefekt sind Amnionmembrantransplantation, Hornhautepitheltransplantation (Limbustransplantation) oder Transplantation einer kultivierten Schleimhautepithelschicht zu erwägen.
Langfristig können folgende Komplikationen auftreten.
Bei narbigem Entropium werden Wimpernmanagement und Entropium-Operation durchgeführt.
Die Vollhaut-Autotransplantation ist die erste Wahl. Sie schrumpft wenig und die Ektropiumrate liegt bei nur 30 %, während sie nach Spalthauttransplantation 88 % erreicht. Bei Einschränkungen der Entnahmestelle werden jedoch temporäre Verbände oder Spalthauttransplantationen kombiniert.
Verbrennungen führen zur Freisetzung mehrerer Entzündungsmediatoren, die Vasodilatation, Schmerz und Ödem verursachen. Die drei Zonen nach Jackson (1947) sind ein grundlegendes Konzept zur Beschreibung der räumlichen Verteilung von Gewebeschäden.
Koagulationszone
Merkmale: Bereich der maximalen Schädigung. Es kommt zur Proteinkoagulation.
Ergebnis : irreversibler Gewebeverlust. Nicht zu retten.
Stauungszone
Merkmale : mittlere Zone mit verminderter Gewebedurchblutung.
Ergebnis : rettbar. Jedoch können Hypotonie, Infektion oder Ödem zum vollständigen Nekroseübergang führen.
Hyperämiezone
Merkmale : äußerste Schicht mit erhöhter Gewebedurchblutung.
Ergebnis : erholt sich immer, außer bei schwerer Sepsis.
Die Orbita ist ein starres knöchernes Kompartiment. Bei der massiven Flüssigkeitsreanimation nach ausgedehnten Verbrennungen erreicht die Verschiebung des intravaskulären Volumens in den dritten Raum 6–12 Stunden nach der Verletzung ihren Höhepunkt. Auch die Überdruckbeatmung verschlimmert das Ödem. Wenn der intraorbitale Druck den Perfusionsdruck übersteigt, kommt es zu einer ischämischen Optikusneuropathie und Netzhautischämie.
Beim Lidschlag ist die Haut des Lidrandes strukturell weniger verletzungsanfällig. Wenn jedoch die Narbenbildung nach Verbrennungen über mehrere Monate fortschreitet, können Trichiasis, Entropium, Ektropium und Lagophthalmus auftreten. Die narbige Kontraktur ist eine Hauptfolge, die eine langfristige Behandlung erfordert.
Biologisch abbaubare temporäre Matrix (biodegradable temporizing matrix) : eine synthetische Dermismatrix, die vor einer dünnen autologen Hauttransplantation eine Neodermis bildet. Sie wird als Alternative zu herkömmlichen temporären Verbänden erforscht.
Transplantation von kultiviertem Mundschleimhautepithel : Die Augenoberfläche kann unmittelbar nach der Operation mit Epithel bedeckt werden, was eine schnelle entzündungshemmende Wirkung erzielt. Ziel ist nicht die Verbesserung des Sehvermögens, sondern die Stabilisierung der Augenoberfläche.
Boston Ocular Surface Prosthesis : Wird zum Schutz der Hornhaut bei ausgedehnten Gewebedefekten eingesetzt, bei denen die Verwendung von Amnionmembran schwierig und eine Lidnaht nicht möglich ist.
Frühe Vollhaut-Autotransplantation : Früher wartete man üblicherweise bis zur Narbenstabilisierung, aber Berichte zeigen, dass der frühe Einsatz von Vollhaut-Autotransplantaten, Amnionmembran und verschiedenen Lappen die okuläre Morbidität verringert.