I度烧伤
肉眼所见:仅有红斑。无水疱。
疼痛:有(+)。
预后:数日内愈合。

眼睑烧伤是发生在眼睑皮肤的烧伤。由热、化学物质或电引起。
烧伤病房住院患者中7.5%至27%有某种眼部受累。受伤机制中,火灾/火焰占46%(最多),烫伤占32%。其他原因包括食用油、熔融金属飞溅、烟花和火焰。
眼睑皮肤厚度为0.3~0.6毫米,是全身最薄的皮肤。由于缺乏皮下脂肪,容易发展为深度烧伤。另一方面,由于眨眼反射、贝尔现象和手臂防御动作的共同作用,对眼球的直接损伤相对较少。
儿童皮肤的表皮和真皮较薄,液体烧伤的影响更大。面部和颈部烧伤后24~48小时内可能发生气道水肿导致气道阻塞,需要警惕。
由于瞬目反射、Bell现象以及手臂的防御动作,眼球直接损伤相对较少。然而,烧伤病房住院患者中有7.5%至27%存在眼部受累,因此受伤时必须进行眼科评估。
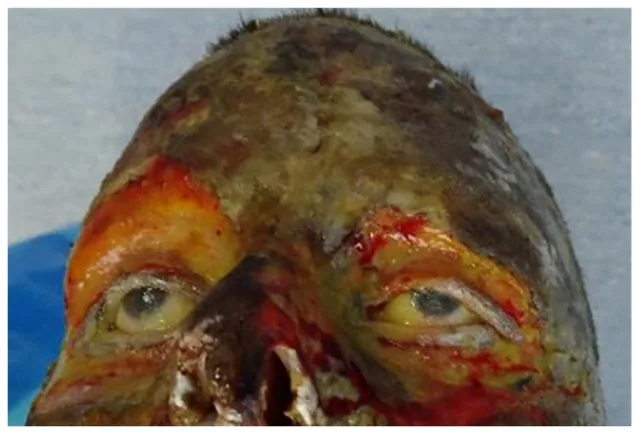
根据烧伤深度呈现相应症状。
烧伤深度根据肉眼所见、疼痛和预后分类如下。
I度烧伤
肉眼所见:仅有红斑。无水疱。
疼痛:有(+)。
预后:数日内愈合。
II度(浅表性)
肉眼所见:形成水疱。水疱下的真皮呈红色。
疼痛:剧烈(++)。
预后:1~2周愈合。
II度(深在性)
肉眼所见:形成水疱。水疱下的真皮呈白色。
疼痛:剧烈(++)。
预后:需要3~4周。
III度烧伤
肉眼所见:蜡样硬化。干燥皮革样外观。
疼痛:消失(±)。由于神经破坏。
预后:1个月以上。不能期待自然上皮化。
杰克逊三带区(Jackson 1947)是描述烧伤组织同心圆结构的概念。中央的凝固带是由于蛋白质凝固导致的不可逆组织丧失区域,其外侧的淤滞带是灌注减少但可挽救的区域。最外层的充血带是灌注增加区域,若无严重败血症则必定恢复。
提示眼眶间隔综合征的体征包括:眼睑坚硬如石、眼球突出、视力下降、相对性传入性瞳孔反应缺陷(RAPD)、眼肌麻痹、眼压升高(超过35-40 mmHg)。在大量液体复苏的广泛烧伤患者中需特别注意。
角膜评估使用荧光素试纸和钴蓝光。记录有无贝尔现象有助于预测后期的眼睑闭合不全。眼表评估应包括观察球结膜、穹窿结膜和睑结膜。
三度烧伤时,热量破坏了皮下神经,导致感觉丧失。没有疼痛并不表示伤势轻微,反而意味着最深层的损伤。
在原因中,火灾/火焰最多(46%),其次是热水(32%)。其他原因包括食用油、熔融金属飞溅、烟花和火焰。
影响深度的因素有以下三个:
还需注意合并化学烧伤。燃烧后的火药呈碱性,可能同时引起热烧伤和化学损伤。
高风险人群包括儿童(皮肤薄)、老年人(合并症)和广泛烧伤患者。眼眶间隔综合征发病风险的阈值参考为:输液量超过5-6 mL/kg/%TBSA,或Ivy指数达到250 mL/kg以上。
眼睑皮肤厚度为0.3-0.6毫米,是全身最薄的皮肤,且缺乏皮下脂肪。因此,即使相同的热刺激,热量也容易到达深层,容易发展为深度烧伤。
诊断基于受伤机制的问诊和视诊。详细询问受伤原因(何种物质)以及受伤情况(接触时间、温度)。
眼睑评估:用肉眼或低倍放大观察眼睑和睫毛的状态。
眼表评估:检查结膜充血和缺血的范围,以及角膜水肿、混浊和上皮缺损的范围。翻转眼睑,观察包括穹隆部在内的整个结膜。
角膜评估:使用荧光素试纸和钴蓝光评估角膜上皮缺损。
眼压测量:对于接受大量液体复苏的患者,在伤后48-72小时内定期测量眼压。
影像学检查:对于高速外伤或爆炸伤,进行影像学检查以排除眼内或眶内异物。
照片记录:在初次评估时拍摄烧伤深度和范围的照片。
确认隐形眼镜:注意不要遗漏受伤时佩戴隐形眼镜的情况。
角结膜损伤的评估采用木下分类(I级至IV级)。
| 分级 | 主要表现 | 预后 |
|---|---|---|
| I | 轻度结膜充血和角膜上皮缺损 | 良好 |
| II | 结膜缺血和角膜混浊 | 良好 |
| IIIa及以上 | 严重缺血和全角膜混浊 | 不良 |
I~II级预后良好,IIIa及以上预后不良。
初期冷却:受伤后立即用自来水或冰袋局部冷却。目的是防止烧伤范围扩大、减轻疼痛、抑制水肿。
气道确认:如果涉及口面部,优先确保气道通畅。
润滑:入院后24小时内频繁大量涂抹润滑剂。由于泪液分泌、瞬目反射和眼睑活动度下降,这对角膜保护至关重要。
抗菌药物:为预防感染,联合使用抗菌滴眼液或眼膏。
I度/II度(保守治疗):目的是预防感染、消炎和促进上皮化。
III度(植皮):由于无法自行上皮化,应考虑植皮。
闭睑困难时:为预防兔眼性角膜炎,可考虑暂时行睑板缝合术(tarsorrhaphy)。
合并眼球烧伤时使用类固醇。
| 严重程度 | 治疗 |
|---|---|
| 重度(全角膜上皮缺损、组织坏死) | 甲泼尼龙125mg静脉注射1 |
| 中度(高度充血、部分角膜上皮缺损) | 泼尼松5~10mg/日口服数日,倍他米松滴眼液每日4次 |
| 轻度 | 倍他米松滴眼液每日2-4次 |
无论严重程度如何,均应联合使用抗菌滴眼液或眼膏以预防感染。
若怀疑眼眶间隔综合征,应立即进行紧急处理,无需等待影像学检查。
全层自体植皮:眼睑重建的首选方法。收缩少,外翻风险低。全层植皮后外翻发生率为30%,而分层植皮后为88%。
临时覆盖:也可使用异体皮肤移植或可生物降解的临时敷料(合成真皮基质)。
3周原则:3周内未能再上皮化的深部部分皮层损伤应考虑切除并植皮。
角膜保护:使用羊膜、眼睑缝合术或Boston眼表假体。若上皮缺损迁延不愈,考虑羊膜移植、角膜上皮移植(角膜缘移植)或培养黏膜上皮片移植。
长期可能出现以下并发症:
对于瘢痕性内翻,进行睫毛管理和内翻矫正手术。
全层自体植皮是首选。其收缩少,外翻发生率仅为30%,而分层植皮后高达88%。但若供区受限,可结合临时敷料或分层植皮。
烧伤引发多种炎症介质释放,导致血管扩张、疼痛和水肿。Jackson三带(1947)是解释组织损伤空间分布的基本概念。
凝固带
特征:损伤最严重区域。发生蛋白质凝固。
结局:不可逆的组织丧失。无法挽救。
淤滞带
特征:组织灌注减少的中间区域。
结局:可挽救。但低血压、感染或水肿可导致完全坏死。
充血带
特征:组织灌注增加的最外层。
结局:除非发生严重脓毒症,否则总能恢复。
眼眶是一个坚固的骨性间隔室。大面积烧伤时,大量液体复苏导致血管内容量向第三间隙转移,在伤后6-12小时达到高峰。正压通气也会加重水肿。当眶内压超过灌注压时,会发生缺血性视神经病变和视网膜缺血。
眨眼时,眼睑边缘的皮肤相对不易受伤。然而,随着烧伤后数月内瘢痕形成的发展,会出现倒睫、眼睑内翻、外翻和兔眼。瘢痕挛缩是需要长期管理的主要后遗症。
可生物降解的临时基质:一种合成真皮基质,在薄层自体植皮前形成新生真皮。作为传统临时敷料的替代品,研究正在推进中。
培养口腔黏膜上皮移植:术后即刻用上皮覆盖眼表面,可获得迅速的消炎效果。目的不是改善视力,而是稳定眼表面。
波士顿眼表面假体:用于羊膜使用困难且眼睑缝合困难的大范围组织缺损病例的角膜保护。
早期全层自体植皮:过去通常等待瘢痕稳定后再进行,但有报告称早期使用全层自体植皮、羊膜及各种皮瓣可降低眼科发病率。