Queimadura de primeiro grau
Aspecto macroscópico: Apenas eritema. Sem bolhas.
Dor: Presente (+).
Prognóstico: Cura em poucos dias.

Queimadura palpebral é uma queimadura que ocorre na pele da pálpebra. É causada por calor, substâncias químicas ou eletricidade.
7,5 a 27% dos pacientes internados em unidades de queimados apresentam algum envolvimento oftalmológico. Quanto ao mecanismo da lesão, incêndios e chamas são os mais comuns (46%), seguidos por escaldadura (32%). Outras causas incluem óleo de cozinha, metal fundido, fogos de artifício e chamas.
A espessura da pele palpebral é de 0,3-0,6 mm, a mais fina do corpo. Por não possuir gordura subcutânea, tende a evoluir para queimadura profunda. Por outro lado, três fatores - reflexo de piscar, fenômeno de Bell e movimento defensivo do braço - atuam, tornando o dano direto ao globo ocular relativamente raro.
Em crianças, a epiderme e a derme da pele são finas, e o efeito das queimaduras por líquidos é maior. Em queimaduras faciais e cervicais, há risco de obstrução das vias aéreas devido a edema das vias aéreas dentro de 24-48 horas após a lesão, sendo necessária atenção.
Devido ao reflexo de piscar, fenômeno de Bell e movimentos defensivos dos braços, o dano direto ao globo ocular é relativamente raro. No entanto, 7,5–27% dos pacientes internados em unidades de queimados apresentam envolvimento oftalmológico, portanto, uma avaliação oftalmológica deve ser realizada imediatamente após a lesão.
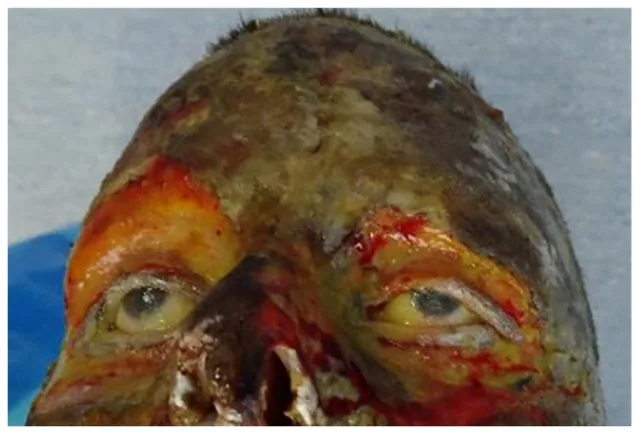
Os sintomas aparecem de acordo com a profundidade da queimadura.
A profundidade da queimadura é classificada com base na aparência macroscópica, dor e prognóstico da seguinte forma:
Queimadura de primeiro grau
Aspecto macroscópico: Apenas eritema. Sem bolhas.
Dor: Presente (+).
Prognóstico: Cura em poucos dias.
Grau II (superficial)
Aspecto macroscópico: Forma bolhas. A derme sob as bolhas é vermelha.
Dor: Intensa (++).
Prognóstico: Cura em 1-2 semanas.
Grau II (profundo)
Aspecto macroscópico: Forma bolhas. A derme sob as bolhas é branca.
Dor: Intensa (++).
Prognóstico: Requer 3-4 semanas.
Queimadura de terceiro grau
Aspecto macroscópico: Endurecimento ceroso. Aspecto de couro seco.
Dor: Ausente (±). Devido à destruição nervosa.
Prognóstico: Mais de 1 mês. Reepitelização espontânea não é esperada.
As três zonas de Jackson (Jackson 1947) são um conceito que mostra a estrutura concêntrica do tecido queimado. A zona central de coagulação é uma área de perda tecidual irreversível devido à coagulação proteica, a zona de estase externa é uma área de hipoperfusão que pode ser salva. A zona mais externa de hiperemia é uma área de hiperperfusão e sempre se recupera, a menos que haja sepse grave.
Os achados sugestivos de síndrome compartimental orbitária incluem: pálpebras duras como pedra, proptose, diminuição da acuidade visual, defeito pupilar aferente relativo (DPAR), paralisia dos músculos oculares e aumento da pressão intraocular (>35-40 mmHg). Atenção especial é necessária em pacientes com queimaduras extensas submetidos a reanimação volêmica maciça.
Para avaliação da córnea, use tira de fluoresceína e luz azul cobalto. Registrar a presença ou ausência do fenômeno de Bell ajuda a prever lagoftalmo posterior. Na avaliação da superfície ocular, observe toda a conjuntiva bulbar, conjuntiva fórnice e conjuntiva palpebral.
Nas queimaduras de terceiro grau, o calor destrói os nervos subcutâneos, resultando em perda de sensibilidade. A ausência de dor não significa lesão leve, pelo contrário, indica a lesão mais profunda.
Quanto às causas, incêndios e chamas são os mais comuns (46%), seguidos por água quente (32%). Outras causas incluem óleo de cozinha, entrada de metal fundido, fogos de artifício e chamas.
Os fatores que afetam a profundidade são os três seguintes:
Também é necessário estar atento à possibilidade de queimadura química concomitante. A pólvora após a queima pode se tornar alcalina, causando queimadura térmica e química simultaneamente.
Grupos de alto risco são crianças (pele fina), idosos (comorbidades) e pacientes com queimaduras extensas. Como limiar de risco para síndrome compartimental orbitária, menciona-se volume de fluidos >5-6 mL/kg/%SCQ ou Índice de Ivy ≥250 mL/kg.
A pele da pálpebra é a mais fina do corpo, com 0,3-0,6 mm de espessura, e carece de gordura subcutânea. Portanto, mesmo com o mesmo estímulo térmico, o calor atinge facilmente as camadas profundas, levando a queimaduras profundas.
O diagnóstico baseia-se na anamnese do mecanismo da lesão e no exame visual. Pergunte detalhadamente sobre a substância causadora e as circunstâncias (tempo de contato, temperatura) em que ocorreu a lesão.
Avaliação palpebral: Examine a condição das pálpebras e cílios a olho nu ou com baixa ampliação.
Avaliação da superfície ocular: Determine a extensão da hiperemia conjuntival e isquemia, bem como edema, opacidade e defeitos epiteliais da córnea. Everta a pálpebra para examinar toda a conjuntiva, incluindo o fórnice.
Avaliação da córnea: Avalie defeitos epiteliais da córnea usando tira de fluoresceína e luz azul cobalto.
Medição da pressão intraocular: Em pacientes submetidos a reanimação volêmica com grandes volumes, meça a pressão intraocular regularmente por 48-72 horas após a lesão.
Diagnóstico por imagem: Em traumas de alta velocidade ou explosões, realize exames de imagem para descartar corpos estranhos intraoculares ou intraorbitários.
Documentação fotográfica: Registre a profundidade e extensão da queimadura com fotos durante a avaliação inicial.
Verificação de lentes de contato: Se o paciente estava usando lentes de contato no momento da lesão, não deixe de notar.
Para avaliar lesões corneanas e conjuntivais, utilize a classificação de Kinoshita (Grau I a IV).
| Grau | Principais Achados | Prognóstico |
|---|---|---|
| I | Hiperemia conjuntival, defeito epitelial corneano leve | Bom |
| II | Isquemia conjuntival, opacidade corneana | Bom |
| IIIa ou superior | Isquemia grave, opacidade corneana total | Ruim |
Grau I-II têm bom prognóstico, grau IIIa ou superior têm mau prognóstico.
Resfriamento inicial: Resfrie a área localmente com água da torneira ou bolsa de gelo imediatamente após a lesão. O objetivo é prevenir a expansão da área queimada, reduzir a dor e suprimir o edema.
Verificação das vias aéreas: Se a área orofacial estiver envolvida, a prioridade máxima é garantir as vias aéreas.
Lubrificação: Aplique lubrificante em grande quantidade e com frequência nas primeiras 24 horas após a internação. Devido à diminuição da produção lacrimal, do reflexo de piscar e da amplitude de movimento palpebral, isso é essencial para proteger a córnea.
Antibióticos: Use colírios ou pomadas antibióticas para prevenir infecção.
Grau I e II (Tratamento Conservador): O objetivo é prevenir infecção, reduzir inflamação e promover a epitelização.
Grau III (Enxerto de Pele): Como a epitelização espontânea não é esperada, considere o enxerto de pele.
Quando há Dificuldade de Fechamento Palpebral: Considere a tarsorrafia (sutura palpebral) como medida temporária para prevenir ceratite por lagoftalmo.
Se houver queimadura ocular associada, use corticosteroides.
| Gravidade | Tratamento |
|---|---|
| Grave (perda total do epitélio corneano, necrose tecidual) | Metilprednisolona 125 mg IV 1-2 vezes, betametasona 1 mg/dia ou prednisona 10 mg/dia oral por 1-2 semanas, colírio de betametasona 4 vezes ao dia |
| Moderado (hiperemia intensa, perda parcial do epitélio corneano) | Prednisona 5-10 mg/dia oral por alguns dias, colírio de betametasona 4 vezes ao dia |
| Leve | Colírio de betametasona 2-4 vezes ao dia |
Em qualquer gravidade, colírios ou pomadas antibióticas são usados concomitantemente para prevenir infecção.
Se houver suspeita de síndrome compartimental orbitária, realize tratamento de emergência sem aguardar diagnóstico por imagem.
Enxerto autólogo de espessura total: Primeira escolha para reconstrução palpebral. Apresenta pouca contração e baixo risco de ectrópio. A incidência de ectrópio após enxerto de espessura total é de 30%, enquanto após enxerto de espessura parcial é de 88%.
Cobertura temporária: Enxerto de pele de cadáver (aloenxerto cadavérico) ou materiais de cobertura temporária biodegradáveis (matriz dérmica sintética) também são utilizados.
Regra das 3 semanas: Se uma lesão profunda de espessura parcial não reepitelizar em 3 semanas, considere excisão e enxerto.
Proteção corneana: Âmnion, tarsorrafia ou Prótese de Superfície Ocular de Boston são utilizados. Se o defeito epitelial persistir, considere transplante de âmnion, transplante de epitélio corneano (transplante límbico) ou transplante de folha de epitélio mucoso cultivado.
A longo prazo, as seguintes complicações podem ocorrer.
Para entrópio cicatricial, realize o manejo dos cílios e cirurgia de entrópio.
O enxerto autólogo de espessura total é a primeira escolha. Tem menos contração e a taxa de ectrópio é de apenas 30%, enquanto após enxerto de espessura parcial chega a 88%. No entanto, se houver limitação do local doador, combine com curativos temporários e enxerto de espessura parcial.
A queimadura causa a liberação de vários mediadores inflamatórios, resultando em vasodilatação, dor e edema. As três zonas de Jackson (1947) são um conceito básico que descreve a distribuição espacial do dano tecidual.
Zona de coagulação
Características: Local de dano máximo. Ocorre coagulação de proteínas.
Resultado: Perda tecidual irreversível. Não pode ser salvo.
Zona de Estase
Característica: Zona intermediária com perfusão tecidual diminuída.
Resultado: Pode ser salva. Porém, pode evoluir para necrose total devido a hipotensão, infecção ou edema.
Zona de Hiperemia
Característica: Camada mais externa com perfusão tecidual aumentada.
Resultado: Sempre se recupera, a menos que haja sepse grave.
A órbita é um compartimento ósseo rígido. Na reanimação volêmica maciça associada a queimaduras extensas, o deslocamento do volume intravascular para o terceiro espaço atinge o pico 6 a 12 horas após a lesão. A ventilação com pressão positiva também piora o edema. Quando a pressão intraorbitária excede a pressão de perfusão, ocorrem neuropatia óptica isquêmica e isquemia retiniana.
Durante o piscar, a pele da borda palpebral está em uma estrutura menos suscetível a lesões. No entanto, à medida que a formação de cicatriz pós-queimadura progride ao longo de meses, ocorrem triquíase, entrópio, ectrópio e lagoftalmo. A contratura cicatricial é uma complicação importante que requer manejo a longo prazo.
Matriz Temporária Biodegradável: Uma matriz dérmica sintética que forma uma nova derme como etapa preliminar antes do enxerto autólogo de pele fina. Está sendo pesquisada como alternativa aos curativos temporários convencionais.
Transplante de Epitélio de Mucosa Oral Cultivado: Imediatamente após a cirurgia, a superfície ocular pode ser coberta com epitélio, proporcionando um rápido efeito anti-inflamatório. O objetivo não é melhorar a visão, mas estabilizar a superfície ocular.
Prótese de Superfície Ocular de Boston: Usada para proteger a córnea em casos de defeitos teciduais extensos onde o uso de amnion é difícil e a sutura palpebral é difícil.
Enxerto Autólogo de Espessura Total Precoce: Antigamente era comum esperar até a cicatriz estabilizar, mas há relatos de que o uso precoce de enxerto autólogo de espessura total, amnion e vários retalhos cutâneos reduz a morbidade oftalmológica.