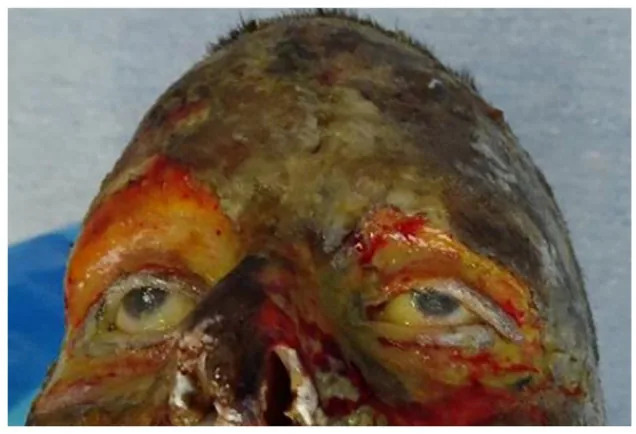
حرق من الدرجة الأولى
الفحص العياني: احمرار فقط. لا توجد بثور.
الألم: موجود (+).
الإنذار: يشفى في غضون أيام قليلة.

إصابة العين الحرارية هي حرق يحدث نتيجة ملامسة سوائل أو مواد صلبة أو لهب شديد الحرارة للعين. الأسباب الرئيسية تشمل دخول سوائل شديدة الحرارة مثل الماء المغلي أو زيت الطهي، ودخول معادن منصهرة، والألعاب النارية، واللهب. تنقسم إصابات العين الحرارية إلى حروق الجفن وحروق العين، وفي الحالات التي تمتد فيها حروق الوجه إلى الجفن وسطح العين، يلزم علاج عيون لأنها قد تؤدي إلى ضعف البصر.
عند الإصابة، يحدث إغلاق انعكاسي للجفن وظاهرة بيل (رد فعل دفاعي لارتفاع العين)، لذلك تكون حروق القرنية قليلة نسبياً. لكن في حالة الحروق الناتجة عن المعادن المنصهرة، تصل الحرارة العالية إلى عمق القرنية، مما يسبب عجزاً ظهارياً مستمراً، وانحلالاً في سدى القرنية، وترقق القرنية، وفي أسوأ الحالات ثقباً في القرنية، وغالباً ما يصاحب ذلك ضعف شديد في البصر.
سمك جلد الجفن يتراوح بين 0.3-0.6 مم، وهو من بين أرق أنواع الجلد في الجسم. نظراً لعدم وجود دهون تحت الجلد، فإنه يتحول بسهولة إلى حرق عميق، وقد تتضرر العضلة الدائرية للعين والصفائح الجفنية. بعد تشكل الندبات، قد تبقى مشاكل وظيفية مثل الرموش المنحرفة، انقلاب الجفن للداخل، انقلاب الجفن للخارج، وجفن عين الأرنب.
يوجد تدخل عيون بنسبة 7.5-27% من مرضى وحدات الحروق. أكثر آليات الإصابة شيوعاً هي الحرائق واللهب بنسبة 46%، يليها السوائل الساخنة (scald) بنسبة 32%. بالإضافة إلى ذلك، زيت الطهي، المعادن المنصهرة، الألعاب النارية، واللهب هي أسباب أخرى. في دراسة بأثر رجعي لـ 125 حالة أجراها Cabalag وآخرون (2015)، تم تحديد شدة إصابة القرنية وحروق الجفن كعوامل خطر مستقلة للمضاعفات المبكرة والمتأخرة (المرجع 4).
عند الإصابة، تعمل ظاهرة بيل ومنعكس إغلاق الجفن، لذا فإن الضرر المباشر للقرنية نادر نسبيًا. ومع ذلك، في حالة المعادن المنصهرة، تتغلغل الحرارة العالية إلى عمق القرنية، مما يؤدي إلى اضطرابات ظهارية مستمرة تتطور إلى تحلل اللحمة وانثقاب، وهي إصابات خطيرة. نظرًا لأن 7.5-27% من مرضى وحدات الحروق يعانون من إصابات عينية، يجب دائمًا إجراء تقييم عيني عند الإصابة.
تصنف حروق العين الحادة إلى الدرجات الأولى إلى الثالثة.
| التصنيف | العلامات |
|---|---|
| حروق الدرجة الأولى | احتقان الملتحمة، عتامة القرنية السطحية |
| حروق الدرجة الثانية | وذمة الملتحمة، نخر ظهارة القرنية |
| حروق الدرجة الثالثة | نخر الملتحمة، نخر وتفحم القرنية |
في حروق العين من الدرجة الثانية أو أعلى، كما هو الحال مع الحروق الكيميائية، قد تحدث لاحقًا عيوب ظهارية قرنية مستمرة، عتامة القرنية، ثقب القرنية، تلف بطانة القرنية، التهاب القزحية، الجلوكوما الثانوية، التصاق الجفن بالعين، ظفرة كاذبة، وتندب سطح العين.
حرق من الدرجة الأولى
الفحص العياني: احمرار فقط. لا توجد بثور.
الألم: موجود (+).
الإنذار: يشفى في غضون أيام قليلة.
الدرجة الثانية (سطحية)
الفحص العياني: تشكل بثور. الأدمة تحت البثور حمراء.
الألم: شديد (++).
الإنذار: يشفى في غضون 1-2 أسبوع.
الدرجة الثانية (عميقة)
الفحص العياني: تشكل بثور. الأدمة تحت البثور بيضاء.
الألم: شديد (++).
الإنذار: يستغرق 3-4 أسابيع.
حرق من الدرجة الثالثة
المظهر العياني: تصلب شمعي. مظهر جلدي جاف.
الألم: غائب (±). بسبب تدمير الأعصاب.
الإنذار: أكثر من شهر. لا يُتوقع إعادة تغطية ظهارية تلقائية.
لتقييم شدة إصابة القرنية والملتحمة، يُستخدم تصنيف كينوشيتا (الدرجات I–IV). الدرجتان I وII، حيث لا تتضرر الخلايا الجذعية الظهارية للقرنية، لهما إنذار جيد ولا يتركان خللاً وظيفياً بصرياً إذا لم يكن هناك ضرر في النسيج الحشوي. في الدرجة IIIa فما فوق، حيث تتضرر حوف القرنية، يحدث عجز ظهاري قرني مستمر وتندب ملتحمي، مما يؤدي إلى إنذار سيئ. في الدرجتين IIIb وIV، يلزم زرع الغشاء الأمنيوسي أو زرع ظهارة القرنية.
| الدرجة | النتائج الرئيسية | الإنذار |
|---|---|---|
| I | احتقان ملتحمي، عجز ظهاري قرني خفيف | جيد (بدون خلل وظيفي بصري) |
| II | نقص تروية ملتحمي، عتامة قرنية | جيد (بدون خلل وظيفي بصري) |
| IIIa فما فوق | نقص تروية شديد، عتامة قرنية كاملة، إصابة حوف القرنية | سيئ (تندب، عجز ظهاري مستمر) |
| IIIb–IV | نخر حوفي واسع واضطراب كامل في القرنية | سيئ (يتطلب إعادة بناء سطح العين) |
تتبع حروق المعادن المنصهرة مسارًا شديدًا بشكل خاص. يصل تأثير الحرارة العالية إلى عمق القرنية، مما يسبب اضطرابًا ظهاريًا طويل الأمد، وانحلال لحمة القرنية، وترقق القرنية، وفي أسوأ الحالات يصل إلى ثقب القرنية. غالبًا ما يصاحب ذلك ضعف شديد في الرؤية، ويتطلب إدارة طويلة الأمد لسطح العين.
في حروق الجفن، غالبًا ما تكون مصحوبة بحروق في أجزاء أخرى من الجسم. خاصة في حروق الرقبة والوجه عند الأطفال، قد يحدث انسداد في مجرى الهواء العلوي بسبب الوذمة الناتجة عن الحرق، ويجب مراقبة الحالة بعناية لمدة 24-48 ساعة بعد الإصابة.
المعادن المنصهرة تكون في درجة حرارة عالية، وتتغلغل حرارتها إلى عمق القرنية. يؤدي ذلك إلى اضطراب ظهاري طويل الأمد، وانحلال لحمة القرنية، وترقق القرنية، وقد يؤدي في النهاية إلى ثقب القرنية. في الحروق السطحية، يوفر منعكس إغلاق الجفن بعض الحماية، لكن في حالة المعادن المنصهرة، تكون هذه الحماية غير كافية.
يساعد فهم خصائص كل سبب في تقدير شدة الحالة والاستجابة الأولية.
| السبب | الخصائص | ملاحظات |
|---|---|---|
| الماء المغلي وزيت الطهي | حوادث منزلية شائعة. دخول واسع النطاق إلى سطح العين | شائعة لدى الأطفال وكبار السن |
| المعادن المنصهرة | حوادث المصانع والمهنية. الحرارة العالية تتغلغل في عمق القرنية | من المهم التحقق من التاريخ المهني |
| الألعاب النارية وانفجارات الغاز | قد يصاحبها إصابات عالية الطاقة | يجب استبعاد وجود أجسام غريبة داخل العين أو داخل الحجاج |
| اللهب | يمثل 46% من حالات دخول وحدات الحروق | احذر من المضاعفات المصاحبة للحروق الجهازية وحروق المجرى التنفسي |
تشمل العوامل المؤثرة على العمق: شدة التعرض للحرارة (درجة الحرارة)، ومدة التعرض، وسُمك الجلد. فكلما ارتفعت درجة الحرارة، وطالت مدة التلامس، وكان الجلد والأنسجة أرق، كان الحرق أعمق.
يجب أيضًا الانتباه إلى احتمالية حدوث حروق كيميائية مصاحبة. فالمتفجرات بعد الاحتراق تصبح قلوية، وقد تسبب حروقًا حرارية وكيميائية في آن واحد.
يعتمد التشخيص على تاريخ الإصابة والفحص البصري. يجب الاستفسار بالتفصيل عن المادة المسببة، ومدة التلامس، وموقع التلامس.
نقاط التقييم الأولي:
التقييم الشامل للشدة:
يتم تحديد الشدة بشكل شامل من خلال الجمع بين تصنيف عمق حروق الجفن (الدرجات I-III) وتصنيف شدة حروق العين (الدرجات 1-3) وتصنيف كينوشيتا لاضطرابات القرنية والملتحمة (الدرجات I-IV). في الدرجة IIIa وما فوق، يُشتبه في تلف الخلايا الجذعية الحوفية، مما يتطلب إدارة طويلة الأمد لسطح العين.
في حالة الإصابات عالية السرعة أو الانفجارات، يتم إجراء التصوير التشخيصي لاستبعاد وجود أجسام غريبة داخل العين أو داخل الحجاج.
مباشرة بعد الإصابة، يتم التبريد الموضعي بالماء البارد قدر الإمكان. بهدف منع توسع منطقة الحرق، وتخفيف الألم، وتقليل الوذمة، يتم تبريد المنطقة موضعيًا بماء الصنبور أو كيس ماء في أسرع وقت ممكن.
في حالة وجود حروق في الوجه أو حروق في المجرى التنفسي، يلزم اتخاذ إجراءات شاملة تشمل إدارة التنفس. إذا كانت المنطقة الفموية الوجهية متورطة، تكون أولوية تأمين مجرى التنفس هي الأعلى.
استخدم جفنًا لفحص الجزء الأمامي من العين بالتفصيل، وإزالة الأجسام الغريبة الملتصقة أو ظهارة القرنية والملتحمة الميتة.
بالنسبة لحروق الجفن من الدرجة الأولى والثانية، يتم إجراء علاج تحفظي بهدف الوقاية من العدوى، وتخفيف الالتهاب، وتعزيز إعادة الظهارة. الحفاظ على بيئة رطبة مهم لشفاء الجرح. يُترك الجرح مفتوحًا ويُوضع مرهم عيني مضاد حيوي للحفاظ على الرطوبة. في بعض الحالات، تكون ضمادات الجروح مفيدة أيضًا.
توصي إرشادات علاج الحروق باستخدام مستحضر عامل نمو الخلايا الليفية الأساسي (bFGF) مع حروق الدرجة الثانية نظرًا لفائدته كدواء معزز لالتئام الجروح.
بالنسبة لحروق الدرجة الثالثة، لا يمكن توقع إعادة الظهارة الطبيعية، لذلك يتم النظر في ترقيع الجلد. إذا كان هناك ميل لانقلاب الجفن وصعوبة في إغلاق العين، يتم النظر في خياطة الجفن (tarsorrhaphy) كإجراء مؤقت حتى الترقيع لمنع التهاب القرنية الناتج عن تعرض العين. في مراجعة Malhotra وآخرين (2009)، فإن مبادئ إدارة حروق الجفن هي الفحص العيني المبكر والتزليق الوقائي لسطح العين، ويوصى بالتدخل الجراحي المبكر في حالات تراجع الجفن الذي يؤدي إلى تعرض القرنية (المرجع 2). في تحليل Spencer وآخرين (2002) لـ 66 حالة على مدى 10 سنوات في مستشفى Alfred، ساهم التزليق الوقائي لسطح العين والإحالة المبكرة لطبيب العيون في تجنب الجراحة (المرجع 3).
علاج حروق العين يتبع نفس مبادئ علاج الحروق الكيميائية. يتم استخدام قطرات العين المضادة للبكتيريا والفموية، وقطرات العين الستيرويدية والفموية، وقطرات هيالورونات الصوديوم. إذا استمر عيب الظهارة، تكون قطرات المصل وزرع الغشاء الأمنيوسي (طعوم الغشاء الأمنيوسي، غطاء الغشاء الأمنيوسي) وخياطة الجفن (tarsorrhaphy) فعالة أيضًا.
إذا بقيت ظهارة حوف القرنية (الدرجة I-II)، يتم استخدام المضادات الحيوية وقطرات بيتاميثازون 0.1% لتخفيف الالتهاب وتعزيز إعادة الظهارة. في الدرجة IIIb و IV، يلزم زرع الغشاء الأمنيوسي وزرع الحوف (ذاتي أو خيفي) وزرع ظهارة القرنية (KEP). في المراجعة المنهجية والتحليل التلوي لـ Klifto وآخرين (2019)، أظهر التدخل الجراحي الحاد (مثل زرع الغشاء الأمنيوسي) نتائج أفضل مقارنة بالتدخل غير الجراحي من حيث تشخيص الرؤية وشفاء عيب ظهارة القرنية وتحسين نقص تروية الحوف (المرجع 1).
يتم اختيار العلاج الستيرويدي عند حدوث حروق العين وفقًا للشدة.
| الشدة | العلاج |
|---|---|
| شديدة (عيب كامل في ظهارة القرنية، نخر نسيجي) | ميثيل بريدنيزولون 125 ملغ وريدي 1-2 مرة، بيتاميثازون 1 ملغ/يوم أو بريدنيزون 10 ملغ/يوم فمويًا لمدة 1-2 أسبوع، قطرات بيتاميثازون 4 مرات يوميًا |
| متوسطة (احتقان شديد، عيب جزئي في ظهارة القرنية) | بريدنيزون 5-10 ملغ/يوم فمويًا لعدة أيام، قطرات بيتاميثازون 4 مرات يوميًا |
| خفيف | قطرات بيتاميثازون 2-4 مرات يوميًا |
في جميع درجات الشدة، يُستخدم مضاد حيوي موضعي (قطرات أو مرهم) للوقاية من العدوى.
في مرضى الحروق الشديدة الذين تلقوا إنعاشًا بالسوائل بكميات كبيرة، يجب مراقبة متلازمة الحجاج الحجاجي (OCS). في دراسة سوليفان وآخرين (2006)، ارتفع ضغط العين إلى 30 مم زئبق أو أكثر في 5 من 13 مريضًا بحروق شديدة تطلبت إنعاشًا بالسوائل بكميات كبيرة، مما استدعى بضع الزاوية الوحشية (المرجع 5). في مراجعة منهجية لماكاريفيتش وآخرين (2024)، كانت مساحة الحرق الواسعة وحروق الوجه والإنعاش بالسوائل بكميات كبيرة عوامل خطر رئيسية لـ OCS، ويعد بضع الزاوية الوحشية وقطع الرباط الجفني السفلي علاجًا قياسيًا (المرجع 6). في حالة الاشتباه في OCS، يجب إجراء تدخل طارئ دون انتظار التشخيص التصويري.
علاج المرحلة التندبية مشابه للإصابة الكيميائية. في حالات قصور الخلايا الجذعية الظهارية القرنية، قد تكون هناك حاجة لزرع الغشاء الأمنيوسي وزرع الحوف وKEP. يجب أيضًا الانتباه إلى الجفن الأرنبي الناتج عن تشوه الجفن، وقد يتطلب تدخلًا جراحيًا تجميليًا. على المدى الطويل، يجب التعامل مع مضاعفات مثل الرموش المنحرفة، والشتر الداخلي، والشتر الخارجي، والجفن الأرنبي، وتضيق الشق الجفني.
في ترقيع الجلد (إعادة بناء الجفن)، يعتبر الترقيع الجلدي الذاتي كامل السمك الخيار الأول. معدل حدوث الشتر الخارجي بعد الترقيع كامل السمك هو 30%، بينما يصل إلى 88% بعد الترقيع الجزئي السمك.
هو مستحضر لعامل نمو الخلايا الليفية الأساسي (bFGF)، وترافيرمين هو الاسم التجاري الممثل. يعزز تكاثر وهجرة الخلايا الليفية، ويسرع التئام الجروح. توصي إرشادات علاج الحروق باستخدامه مع مرهم مضاد حيوي للحروق من الدرجة الثانية.
تسبب الحروق تلفًا في الأنسجة من خلال مزيج من تمسخ البروتين المباشر والنخر الناتج عن الحرارة، يليه تفاعل التهابي. تُعرف مناطق جاكسون الثلاث (Jackson 1947) كمفهوم يصف البنية الحلقية للأنسجة المحترقة.
منطقة التخثر
الخصائص: موقع الضرر الأقصى. يحدث تخثر البروتين.
النتيجة: فقدان نسيجي لا رجعة فيه. لا يمكن إنقاذه.
منطقة الركود
الخصائص: منطقة وسطى ذات تروية نسيجية منخفضة.
النتيجة: يمكن إنقاذها. لكنها قد تتطور إلى نخر كامل بسبب انخفاض ضغط الدم أو العدوى أو الوذمة.
منطقة الاحتقان
الخصائص: الطبقة الخارجية ذات التروية النسيجية المتزايدة.
النتيجة: تتعافى دائمًا إذا لم يكن هناك إنتان شديد.
عند الإصابة، يؤدي الإغلاق الانعكاسي للجفن وظاهرة بيل (ارتفاع العين) إلى تقليل الضرر المباشر للقرنية نسبيًا. ومع ذلك، فإن آليات الحماية هذه ليست كاملة، وفي حالات ملامسة طويلة أو مصادر حرارية عالية الطاقة مثل المعادن المنصهرة، تصبح الحماية غير كافية.
عندما تتصلب المعادن المنصهرة، تحتفظ بدرجة حرارة عالية وتلتصق بسطح القرنية، مما ينقل الطاقة الحرارية باستمرار إلى العمق. يؤدي ذلك إلى تلف لا رجعة فيه ليس فقط لظهارة القرنية ولكن أيضًا للسدى والبطانة. كلما كان معدل التبريد أبطأ، زاد تغلغل الحرارة إلى العمق.
مع تقدم تكون الندبات بعد حروق الجفون على مدى أشهر، تحدث سلسلة من الاضطرابات الثانوية: العين الأرنبية، تعرض القرنية، جفاف القرنية، وعدوى القرنية. كما يؤدي الانكماش الندبي إلى الرموش الشاذة، انقلاب الجفن الداخلي، وانقلاب الجفن الخارجي، وهي مضاعفات رئيسية تتطلب إدارة طويلة الأمد.
الحجاج هو حجرة عظمية صلبة. في حالات الحروق الواسعة المصحوبة بإنعاش سوائل كبير، يصل انتقال المحتوى الوعائي إلى الفضاء الثالث إلى ذروته بعد 6-12 ساعة من الإصابة. كما يؤدي التهوية بالضغط الإيجابي إلى تفاقم الوذمة. عندما يتجاوز الضغط داخل الحجاج ضغط التروية، يحدث اعتلال عصبي بصري إقفاري ونقص تروية الشبكية، مما يؤدي إلى فقدان البصر غير القابل للرجعة.
الغطاء المؤقت القابل للتحلل الحيوي (biodegradable temporizing matrix): هو مصفوفة جلدية اصطناعية تشكل أدمة جديدة كمرحلة أولى قبل ترقيع الجلد الذاتي الرقيق. يجري البحث فيه كبديل للأغطية المؤقتة التقليدية.
زرع ظهارة الفم المزروعة: يمكن تغطية سطح العين بالظهارة مباشرة بعد الجراحة، مما يحقق تأثيرًا مضادًا للالتهاب سريعًا. الهدف ليس تحسين الرؤية بل استقرار سطح العين، ويجرب تطبيقه في حالات الدرجة IIIb إلى IV.
طرف اصطناعي لسطح العين من بوسطن (Boston Ocular Surface Prosthesis): يستخدم لحماية القرنية في حالات فقدان الأنسجة الواسع حيث يصعب استخدام السلى أو خياطة الجفن. كما يدرس تطبيقه في أمراض سطح العين بشكل عام.
الترقيع الذاتي الكامل السمك المبكر: في السابق، كان الانتظار حتى استقرار الندبة هو الممارسة الشائعة، ولكن هناك تقارير تفيد بأن الاستخدام المبكر للترقيع الذاتي الكامل السمك، السلى، والطعوم المختلفة يقلل من المراضة العينية.