I度熱傷
肉眼所見:紅斑のみ。水疱なし。
疼痛:あり(+)。
予後:数日で治癒する。

眼球熱傷は、高温の液体・固体・炎が眼に接触して生じる熱傷である。熱湯・料理油などの高熱液体の飛入、高温に溶解した金属の飛入、花火、火炎などが主な原因となる。眼部熱傷は大きく眼瞼熱傷と眼球熱傷に分類され、顔面熱傷が眼瞼および眼表面に及ぶ症例では視機能障害をきたすため眼科的治療が必要となる。
受傷時には反射的に閉瞼することと、Bell現象(眼球が上転する防御反応)が働くため、角膜の熱傷は比較的少ない。しかし融解金属による熱傷では、高熱の影響が角膜深部まで達し、遷延性上皮障害・角膜実質融解・角膜菲薄・最悪の場合は角膜穿孔を生じるため、重篤な視力障害を伴うことが多い。
眼瞼皮膚の厚さは0.3〜0.6mmと体内で最も薄い部類に入る。皮下脂肪を欠くため深達性熱傷に移行しやすく、眼輪筋や瞼板も傷害されることがある。瘢痕形成後に睫毛乱生・眼瞼内反・眼瞼外反・兎眼など機能的な問題を残すこともある。
熱傷ユニット入院患者の7.5〜27%に何らかの眼科的関与がみられる。受傷機序では火災・火炎が46%と最多で、熱湯(scald)が32%と続く。そのほか料理油・溶融金属の飛入・花火・火炎が原因となる。Cabalagら(2015)の125例の後ろ向き研究では、角膜障害と眼瞼熱傷の重症度が早期・晩期合併症の独立したリスク因子として同定されている(参考文献4)。
受傷時にはBell現象と閉瞼反射が働くため、角膜への直接損傷は比較的少ない。ただし融解金属では高温が角膜深部まで浸透し、遷延性上皮障害から実質融解・穿孔へと進行する重篤な障害が生じる。熱傷ユニット入院患者の7.5〜27%には眼科的関与がみられるため、受傷時は必ず眼科的評価を行う。
急性期の眼球熱傷は第1〜3度に分類される。
| 分類 | 所見 |
|---|---|
| 第1度熱傷 | 結膜の充血、表在性の角膜混濁 |
| 第2度熱傷 | 結膜の浮腫、角膜上皮の壊死 |
| 第3度熱傷 | 結膜の壊死、角膜の壊死・炭化 |
第2度以上の眼球熱傷では化学熱傷と同様に、その後に遷延性角膜上皮欠損・角膜混濁・角膜穿孔・角膜内皮障害・虹彩炎・続発緑内障・瞼球癒着・偽翼状片・眼表面の瘢痕化などが起こりうる。
I度熱傷
肉眼所見:紅斑のみ。水疱なし。
疼痛:あり(+)。
予後:数日で治癒する。
II度(浅達性)
肉眼所見:水疱を形成。水疱下の真皮は赤色。
疼痛:強い(++)。
予後:1〜2週間で治癒する。
II度(深達性)
肉眼所見:水疱を形成。水疱下の真皮は白色。
疼痛:強い(++)。
予後:3〜4週間を要する。
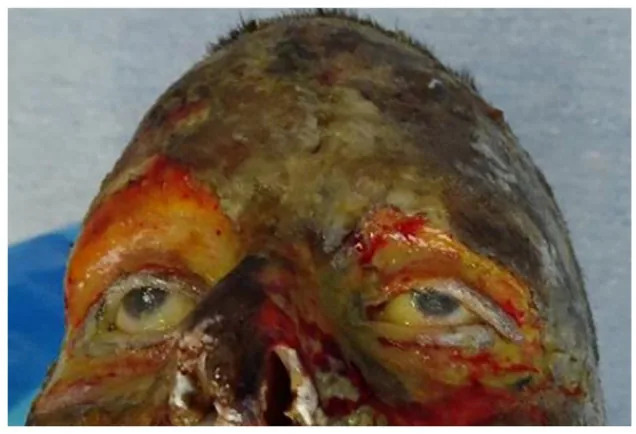
III度熱傷
肉眼所見:ロウ状に硬化。乾燥した革様外観。
疼痛:消失(±)。神経破壊による。
予後:1か月以上。自然上皮化は期待できない。
角結膜障害の重症度評価には木下分類(Grade I〜IV)が用いられる。角膜上皮幹細胞が障害されないGrade I・IIは予後良好で、実質障害がなければ視機能障害を残さない。角膜輪部が障害されるGrade IIIa以上では遷延性角膜上皮欠損から結膜瘢痕化を生じて予後不良となる。Grade IIIb・IVでは羊膜移植や角膜上皮移植が必要となる。
| Grade | 主な所見 | 予後 |
|---|---|---|
| I | 結膜充血・角膜上皮欠損軽度 | 良好(視機能障害なし) |
| II | 結膜虚血・角膜混濁 | 良好(視機能障害なし) |
| IIIa以上 | 高度虚血・全角膜混濁・輪部障害 | 不良(瘢痕化・遷延性上皮欠損) |
| IIIb〜IV | 広範な輪部壊死・全角膜障害 | 不良(眼表面再建が必要) |
融解金属による熱傷では特に重篤な経過をたどる。高熱の影響が角膜深部にまで達し、遷延性上皮障害・角膜実質融解・角膜菲薄が生じ、最悪の場合は角膜穿孔に至る。重篤な視力障害を伴う場合が多く、長期にわたる眼表面管理を要する。
眼瞼熱傷では眼瞼のみならず、他部位の熱傷を合併していることが多い。特に小児の頸部から顔部の熱傷では、上気道が熱傷による浮腫で気道閉塞を生じることがあり、受傷後24〜48時間は慎重に経過を観察する必要がある。
融解金属は高温であり、その熱が角膜の深部まで浸透する。これにより遷延性上皮障害・角膜実質融解・角膜菲薄が生じ、最終的に角膜穿孔に至ることがある。表面的な熱傷では閉瞼反射がある程度保護するが、融解金属ではその保護が不十分となる。
原因別の特性を理解することで、重症度予測と初期対応に役立てる。
| 原因 | 特徴 | 注意点 |
|---|---|---|
| 熱湯・料理油 | 家庭内事故が多い。広範な眼表面への飛入 | 小児・高齢者に多い |
| 融解金属 | 工場・職業事故。高温が角膜深部に浸透 | 職業歴の確認が重要 |
| 花火・ガス爆発 | 高エネルギー外傷を伴うことがある | 眼内異物・眼窩内異物の除外が必要 |
| 火炎 | 熱傷ユニット入院の46%を占める | 全身熱傷・気道熱傷の合併に注意 |
深度に影響する因子として、熱への曝露強度(温度)・曝露時間・皮膚の厚さの3つが挙げられる。温度が高く、接触時間が長く、皮膚・組織が薄いほど深い熱傷となる。
化学熱傷との併発にも注意が必要である。燃焼後の火薬はアルカリ性となり、熱傷と化学外傷を同時に引き起こす場合がある。
診断は受傷機序の問診と視診が基本である。原因物質・接触時間・接触部位を詳しく聴取する。
初期評価の要点:
重症度の総合評価:
眼瞼熱傷の深度分類(I〜III度)と眼球熱傷の重症度分類(第1〜3度)、さらに角結膜障害の木下分類(Grade I〜IV)を組み合わせて総合的に重症度を判定する。Grade IIIa以上では輪部幹細胞障害が疑われ、長期的な眼表面管理が必要となる。
高速外傷や爆発を伴う場合は眼球内・眼窩内異物の除外のために画像診断を行う。
受傷直後は可及的に冷水による局所冷却を行う。熱傷部位の拡大防止・疼痛軽減・浮腫抑制を目的として、できるだけ早急に水道水または水嚢で局所を冷却する。
顔面熱傷や気道熱傷を伴う場合は、呼吸管理を含めた全身的な対処が必要となる。口腔顔面が関与する場合は気道確保を最優先とする。
開睑器を使用して前眼部を詳細に観察し、付着した異物や壊死した角膜・結膜上皮を除去する。
眼瞼熱傷のI度・II度に対しては感染予防・消炎・上皮化促進を目的として保存的治療を行う。創部の治癒には湿潤環境の維持が重要である。創部は開放創とし、抗菌薬眼軟膏を塗布して湿潤性を保つ。場合によっては創傷被覆材も有用である。
熱傷診療ガイドラインでは創傷治癒促進薬としての有用性から、II度熱傷に対して塩基性線維芽細胞増殖因子(bFGF)製剤の併用を提案している。
III度熱傷に対しては、自然上皮化が期待できないため植皮を考慮する。眼瞼の外反傾向がみられて閉瞼が困難な場合には、兎眼角膜炎を防止する目的で植皮までの一時的な処置として瞼板縫合(tarsorrhaphy)も考慮する。Malhotraら(2009)のレビューでは、早期の眼科診察と予防的眼表面潤滑が眼瞼熱傷管理の原則であり、角膜露出をきたす眼瞼退縮では早期外科介入が推奨されている(参考文献2)。Spencerら(2002)のAlfred Hospital 10年間66例の解析でも、予防的眼表面潤滑と早期眼科紹介が手術回避に寄与した(参考文献3)。
眼球熱傷の治療は化学熱傷に準じる。抗菌薬点眼・内服、ステロイドの点眼・内服、ヒアルロン酸ナトリウム点眼を行う。上皮欠損が遷延する場合には血清点眼・羊膜移植(羊膜グラフト、羊膜カバー)・瞼板縫合(タルソラフィ)も有効である。
角膜輪部の上皮が残存する場合(Grade I-II)は抗菌薬および0.1%ベタメサゾン点眼薬で消炎し上皮化を目指す。Grade IIIb・IVでは羊膜移植・輪部移植(オートまたはアロ)・KEP(角膜上皮移植)が必要となる。Kliftoら(2019)の系統的レビューおよびメタ解析では、急性期の外科的介入(羊膜移植等)は非外科的介入と比較して、視力予後・角膜上皮欠損の治癒・輪部虚血の改善において優れた成績を示した(参考文献1)。
眼球熱傷合併時のステロイド治療は重症度に応じて選択する。
| 重症度 | 治療 |
|---|---|
| 重症(全角膜上皮欠損・組織壊死) | メチルプレドニゾロン125mg 静注1〜2回、ベタメタゾン1mg/日またはプレドニゾン10mg/日を1〜2週間内服、ベタメタゾン点眼1日4回 |
| 中等症(高度充血・部分的角膜上皮欠損) | プレドニゾン5〜10mg/日を数日内服、ベタメタゾン点眼1日4回 |
| 軽症 | ベタメタゾン点眼1日2〜4回 |
いずれの重症度でも感染予防のため抗菌点眼薬または眼軟膏を併用する。
大量輸液蘇生を行った広範囲熱傷患者では眼窩コンパートメント症候群(OCS)への監視が必要である。Sullivanら(2006)の研究では、大量輸液を要した重症熱傷患者13例中5例で眼圧が30 mmHg以上に上昇し、外眥切開術を要した(参考文献5)。Makarewiczら(2024)の系統的レビューでも、広範な熱傷面積・顔面熱傷・大量輸液がOCSの主要リスク因子であり、外眥切開・下眼瞼靭帯切断が標準治療として確立されている(参考文献6)。眼窩コンパートメント症候群が疑われる場合は画像診断を待たず緊急処置を行う。
瘢痕期の治療は化学外傷と同様である。角膜上皮幹細胞機能不全例に対して羊膜移植・輪部移植・KEPが必要になる。眼瞼の変形による兎眼にも注意が必要であり、眼形成外科的な処置を要する場合もある。長期的には睫毛乱生・眼瞼内反・外反・兎眼・眼瞼裂狭窄などの合併症に対応する。
植皮(眼瞼再建)では全層自家植皮が第一選択である。全層植皮後の外反発生率は30%であるのに対し、分層植皮後は88%に達する。
塩基性線維芽細胞増殖因子(basic Fibroblast Growth Factor: bFGF)製剤であり、トラフェルミンが代表的な製品名である。線維芽細胞の増殖・遊走を促進し、創傷治癒を加速する効果を持つ。熱傷診療ガイドラインではII度熱傷に対して抗菌薬眼軟膏との併用を提案している。
熱傷は熱による直接的なタンパク変性・組織壊死と、その後の炎症反応が複合して組織損傷を引き起こす。ジャクソンの3帯域(Jackson 1947)は熱傷組織の同心円状構造を示す概念として広く知られる。
凝固帯
特徴:最大損傷部位。タンパク質凝固が生じる。
転帰:不可逆的組織喪失。救済不能。
うっ滞帯
特徴:組織灌流が低下した中間域。
転帰:救済可能。しかし低血圧・感染・浮腫により完全壊死へ移行しうる。
充血帯
特徴:組織灌流が増加した最外層。
転帰:重篤な敗血症がなければ必ず回復する。
受傷時に反射的な閉瞼とBell現象(眼球の上転)が生じることで角膜への直接損傷は比較的少ない。しかしこれらの防御機構は完全ではなく、接触時間が長い場合や融解金属など高エネルギーの熱源では保護が不十分となる。
融解金属は固体化する際に高温を保持し、角膜表面に付着することで熱エネルギーを深部へ持続的に伝導する。これにより角膜上皮のみならず実質・内皮まで不可逆的な障害が生じる。冷却速度が遅いほど深部への熱浸透が大きくなる。
眼瞼熱傷後の瘢痕形成が数か月かけて進行するにつれ、兎眼・角膜露出・角膜乾燥・角膜感染という二次障害の連鎖が生じる。また瘢痕性拘縮は睫毛乱生・眼瞼内反・外反につながり、長期にわたる管理を要する主要な後遺症となる。
眼窩は強固な骨性コンパートメントである。広範囲熱傷に伴う大量輸液蘇生では血管内容量のサードスペースへの移動が受傷後6〜12時間でピークに達する。陽性圧換気も浮腫を悪化させる。眼窩内圧が灌流圧を超えると虚血性視神経症・網膜虚血が生じ、不可逆的な視力障害につながる。
生分解性一時被覆材(biodegradable temporizing matrix):薄い自家植皮の前段階として新生真皮を形成する合成真皮マトリックスである。従来の一時的被覆材の代替として研究が進んでいる。
培養口腔粘膜上皮移植:手術直後から眼表面を上皮で被覆でき、速やかな消炎効果が得られる。目的は視力改善ではなく眼表面の安定化であり、Grade IIIb〜IV症例への応用が試みられている。
Boston Ocular Surface Prosthesis:羊膜の利用が困難かつ眼瞼縫合が困難な広範組織欠損症例での角膜保護に用いられる。眼表面疾患全般への応用も検討されている。
早期全層自家植皮:かつては瘢痕安定まで待機するのが一般的であったが、全層自家植皮・羊膜・各種皮弁の早期使用が眼科的罹患率を減少させるという報告がある。