Tipo equatoriale
Tipo di GRT più comune: la lacerazione si trova all’equatore.
Mobilità del lembo posteriore: moderata. Lo spiegamento è relativamente facile.

Il distacco di retina da lacerazione gigante (Giant Retinal Tear; GRT) è un distacco di retina regmatogeno (RRD) associato a una lacerazione retinica a tutto spessore che si estende per almeno 90 gradi (3 ore). La lacerazione si verifica tipicamente al bordo posteriore della base vitreale, posteriormente all’ora serrata. Quando la lacerazione supera due quadranti (180 gradi), il lembo retinico posteriore tende a ribaltarsi e a piegarsi sopra la papilla ottica o la macula.
Il GRT rappresenta circa l’1,5% di tutti i distacchi di retina regmatogeni 1), con una predominanza maschile del 72%. 1) Le malattie associate includono la sindrome di Marfan e la sindrome di Stickler 1), e si verifica anche frequentemente in occhi con elevata miopia e degenerazione a grata.
Dal punto di vista eziologico, il 60-80% sono idiopatici e il 16,1% sono traumatici. 4) La bilateralità si verifica fino al 20% dei casi e l’incidenza di RD nell’occhio controlaterale raggiunge il 30-35%. 3)
Tipo equatoriale
Tipo di GRT più comune: la lacerazione si trova all’equatore.
Mobilità del lembo posteriore: moderata. Lo spiegamento è relativamente facile.
Tipo con estensione posteriore all'equatore
Il ribaltamento del lembo è frequente: il bordo della lacerazione si estende verso il polo posteriore.
Rischio di piegamento: il ribaltamento sulla macula o sulla papilla ottica è frequente.
Tipo pars plana
Tipo più raro: la lacerazione si trova vicino alla pars plana.
Approccio anteriore: La tecnica chirurgica può essere speciale in alcuni casi.
GRT (Giant Retinal Tear) è una lacerazione retinica a tutto spessore che si verifica al bordo posteriore della base vitreale, causata dalla trazione vitreale. GRD (Giant Retinal Dialysis) è invece una condizione in cui la retina si stacca a livello dell’ora serrata, spesso traumatica, e si differenzia per la presenza di vitreo adeso al bordo posteriore della lacerazione. L’approccio terapeutico è parzialmente diverso, quindi la distinzione è importante.
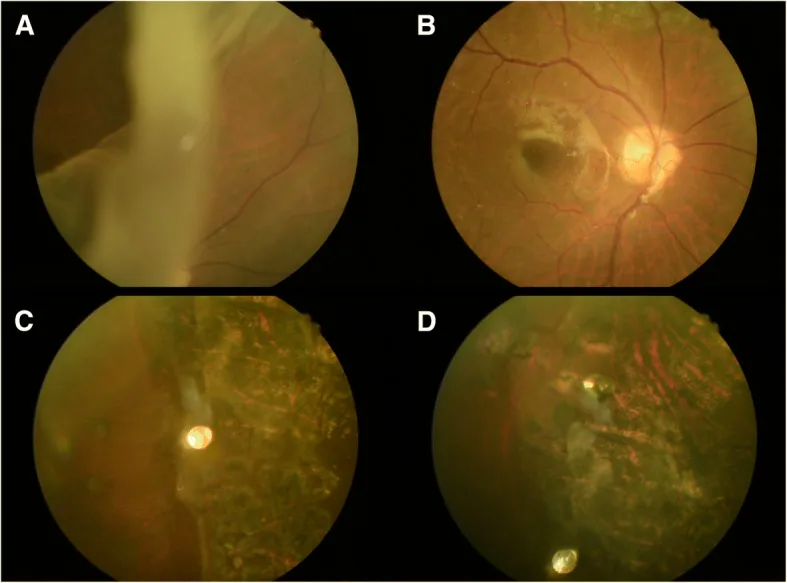
I GRT spesso hanno un decorso rapido.
L’insorgenza del GRT coinvolge la trazione dinamica del vitreo e una fragilità predisponente della retina e del vitreo.
L’incidenza di RD nell’occhio controlaterale raggiunge il 30-35%. 3) Tuttavia, una meta-analisi ha dimostrato che il laser profilattico o la criocoagulazione possono ridurre il rischio di RD fino all’86%. 3) Nella sindrome di Stickler, si raccomanda in particolare il laser profilattico a 360 gradi. Per maggiori dettagli, vedere la sezione “Ricerche recenti e prospettive future”.
La diagnosi di GRT si basa principalmente sull’esame del fondo oculare, integrato da esami ausiliari.
Nei bambini, la proporzione di GRT traumatiche è più alta che negli adulti (fino al 32%) e l’assenza di distacco posteriore del vitreo (PVD) rende difficile la separazione tra vitreo e retina. 2) È presente un gel vitreale viscoso, che rende la chirurgia di vitrectomia più complessa rispetto agli adulti. Nei lattanti, è necessario considerare la possibilità di lesioni da forza esterna, incluso l’abuso. 4)
La vitrectomia pars plana è il trattamento di prima linea per il GRT. 1) In 34 studi su 36 è stata scelta la vitrectomia 1), e attualmente la MIVS (vitrectomia a microincisione; 23G–27G) è ampiamente utilizzata come tecnica standard. 1)
I punti chiave intraoperatori sono i seguenti:
Olio di silicone
Tamponamento più frequentemente utilizzato : scelto in 22 studi. Effetto di supporto retinico duraturo. 1)
Rischi : attenzione alla comparsa di cataratta e glaucoma secondario. È necessario un successivo intervento di rimozione.
Tamponamento gassoso
Indicazioni : vengono utilizzati SF6 (primo intervento), C3F8 (reintervento). 1)
Avvertenze : è necessario un rigoroso posizionamento facciale postoperatorio. Nei neonati è stato riportato l’uso di C3F8 al 15%. 4)
PFCL
Uso intraoperatorio: Utilizzato per dispiegare e stabilizzare la retina invertita. Dopo l’intervento è necessaria la sostituzione.
Sostituzione diretta PFCL-olio: Tecnica di sostituzione diretta del PFCL con olio di silicone mantenendo la stabilità.
Di seguito sono riportati i principali risultati del trattamento (basati su una revisione sistematica che ha integrato i dati di 751 occhi). 1)
| Parametro | Valore |
|---|---|
| Tasso SSAS (successo del primo intervento) | 65,51–100% |
| Tasso FAS (riattacco anatomico finale) | Fino al 100% |
| Miglioramento visivo | Confermato in 29/36 studi |
Di seguito è riportata la frequenza delle principali complicanze che possono verificarsi dopo l’intervento. 1)
| Complicanza | Frequenza |
|---|---|
| Cataratta | 3,9–28,3% |
| Aumento della PIO | 0,01–51,2% |
| PVR | 0,8–31,57% |
È stato dimostrato che il 77% dei casi di vitreoretinopatia proliferativa postoperatoria si verifica entro un mese dall’intervento 1), pertanto il follow-up precoce è particolarmente importante.
Secondo alcuni rapporti, il ri-distacco causato da vitreoretinopatia proliferativa si verifica fino al 45% dei casi. Il 77% dei casi di vitreoretinopatia proliferativa postoperatoria si verifica entro un mese dall’intervento. 1) Il tasso di successo anatomico primario (SSAS) nella maggior parte degli studi è dell’80-90%, ma poiché la vitreoretinopatia proliferativa è il principale fattore di fallimento, è indispensabile un attento monitoraggio durante il primo mese postoperatorio.
Nello sviluppo del GRT, la trazione vitreale dinamica a livello della base del vitreo (area White Without Pressure; WWOP) gioca un ruolo centrale.
Sherief ST et al. (2022) hanno riportato un caso di GRT multipli (due sedi: da 1 a 5 e da 7 a 11) in un neonato di 4 settimane. Si ipotizza che una forza di taglio meccanica improvvisa dovuta a trauma (maltrattamento) abbia causato vaste lacerazioni nella sottile retina del lattante. 4)
L’efficacia del laser profilattico e della criocoagulazione nell’occhio controlaterale di pazienti con GRT unilaterale è stata quantificata per la prima volta in una revisione sistematica e meta-analisi.
Vasilakopoulou MP et al. (2025) hanno dimostrato che il trattamento profilattico dell’occhio controlaterale riduce il rischio di distacco di retina dell’86% (OR 0,14; IC 95% 0,05–0,40). 3) Il solo laser ha dato un OR di 0,12, e la combinazione laser + criocoagulazione un OR di 0,17; la differenza tra le due modalità non era statisticamente significativa (p = 0,57).
Nei pazienti con sindrome di Stickler, il laser profilattico a 360 gradi è particolarmente raccomandato. 3) Tuttavia, questa meta-analisi non include studi randomizzati controllati (RCT) e si basa solo su studi osservazionali, il che rappresenta un importante limite. 3)
Quiroz-Reyes et al. (2024) hanno condotto una revisione di scoping di 36 studi su 751 occhi, riportando un tasso di utilizzo della vitrectomia dell’89%, SSAS del 91,2% e FAS del 96,7%. 1) È stata anche suggerita la possibilità di una riduzione della membrana epiretinica (ERM) postoperatoria tramite peeling della membrana limitante interna (ILM), ma è stata sottolineata la mancanza di RCT come limite principale. 1)
Sono in aumento anche le segnalazioni di approcci chirurgici per il GRT pediatrico, e si discutono gli adattamenti della vitrectomia per occhi pediatrici privi di distacco posteriore del vitreo. 2) In futuro, sono necessari studi prospettici multicentrici e RCT per costruire evidenze.