Type équatorial
Type de GRT le plus courant : la déchirure est située à l’équateur.
Mobilité du volet postérieur : modérée. Le déploiement est relativement facile.

Le décollement de rétine par déchirure géante (Giant Retinal Tear ; GRT) est un décollement de rétine rhegmatogène (RRD) associé à une déchirure rétinienne de pleine épaisseur s’étendant sur au moins 90 degrés (3 heures horaires). La déchirure survient généralement au bord postérieur de la base du vitré, en arrière de l’ora serrata. Lorsque la déchirure dépasse deux quadrants (180 degrés), le volet rétinien postérieur a tendance à se retourner et à se plier sur la papille optique ou la macula.
Le GRT représente environ 1,5 % de tous les décollements de rétine rhegmatogènes 1), avec une prédominance masculine (72 %). 1) Les maladies associées comprennent le syndrome de Marfan et le syndrome de Stickler 1), et il survient également fréquemment dans les yeux fortement myopes avec dégénérescence en palissade.
En termes d’étiologie, 60 à 80 % sont idiopathiques et 16,1 % sont traumatiques. 4) La bilatéralité survient dans jusqu’à 20 % des cas, et l’incidence de RD dans l’œil controlatéral atteint 30 à 35 %. 3)
Type équatorial
Type de GRT le plus courant : la déchirure est située à l’équateur.
Mobilité du volet postérieur : modérée. Le déploiement est relativement facile.
Type avec extension postérieure à l'équateur
Le retournement du volet est fréquent : le bord de la déchirure s’étend vers le pôle postérieur.
Risque de plissement : le retournement sur la macula ou la papille optique est fréquent.
Type pars plana
Type le plus rare : la déchirure est située près de la pars plana.
Approche antérieure : La technique chirurgicale peut être spéciale dans certains cas.
GRT (Giant Retinal Tear) est une déchirure rétinienne de pleine épaisseur se produisant au bord postérieur de la base du vitré, causée par une traction vitréenne. En revanche, GRD (Giant Retinal Dialysis) est une condition où la rétine se détache au niveau de l’ora serrata elle-même, souvent traumatique, et se distingue par la présence de vitré attaché au bord postérieur de la déchirure. La distinction est importante car l’approche thérapeutique diffère partiellement.
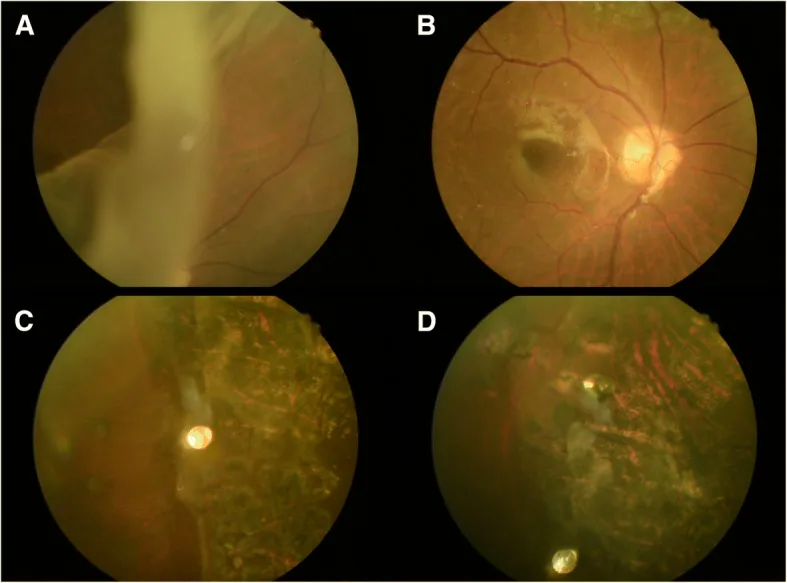
Les GRT évoluent souvent rapidement.
La survenue du GRT implique une traction dynamique du vitré et une fragilité prédisposante de la rétine et du vitré.
Le taux d’incidence de RD dans l’œil controlatéral atteint 30 à 35 %. 3) Cependant, une méta-analyse a montré que le laser prophylactique ou la cryocoagulation peut réduire le risque de RD jusqu’à 86 %. 3) Dans le syndrome de Stickler, un laser prophylactique à 360 degrés est particulièrement recommandé. Pour plus de détails, voir la section « Recherches récentes et perspectives futures ».
Le diagnostic de GRT repose principalement sur l’examen du fond d’œil, complété par des examens auxiliaires.
Chez l’enfant, la proportion de GRT traumatiques est plus élevée que chez l’adulte (jusqu’à 32 %), et l’absence de décollement postérieur du vitré (PVD) rend la séparation entre le vitré et la rétine difficile. 2) La présence d’un gel vitréen visqueux rend la chirurgie de vitrectomie plus complexe que chez l’adulte. Chez les nourrissons, il faut envisager la possibilité de traumatismes, y compris par maltraitance. 4)
La vitrectomie par la pars plana est le traitement de première intention du GRT. 1) Dans 34 des 36 études, la vitrectomie a été choisie 1), et actuellement la MIVS (vitrectomie mini-incision ; 23G à 27G) est largement utilisée comme technique standard. 1)
Les points clés peropératoires sont les suivants :
Huile de silicone
Tamponnement le plus fréquemment utilisé : choisi dans 22 études. Effet de soutien rétinien durable. 1)
Risques : attention à la cataracte et au glaucome secondaire. Une chirurgie d’ablation ultérieure est nécessaire.
Tamponnement gazeux
Indications : SF6 (première intervention), C3F8 (réintervention) sont utilisés. 1)
Points d’attention : un positionnement facial strict postopératoire est nécessaire. Chez les nouveau-nés, l’utilisation de C3F8 à 15% a été rapportée. 4)
PFCL
Utilisation peropératoire : Utilisé pour déployer et stabiliser la rétine inversée. Un remplacement est nécessaire après l’opération.
Remplacement direct PFCL-huile : Technique de remplacement direct du PFCL par de l’huile de silicone tout en maintenant la stabilité.
Voici les principaux résultats du traitement (basés sur une revue systématique regroupant les données de 751 yeux). 1)
| Paramètre | Valeur |
|---|---|
| Taux de SSAS (succès de la première chirurgie) | 65,51 à 100 % |
| Taux de FAS (réattachment anatomique final) | Jusqu’à 100 % |
| Amélioration de l’acuité visuelle | Confirmée dans 29/36 études |
La fréquence des principales complications pouvant survenir après l’opération est indiquée ci-dessous. 1)
| Complication | Fréquence |
|---|---|
| Cataracte | 3,9 à 28,3 % |
| Augmentation de la PIO | 0,01 à 51,2 % |
| PVR | 0,8 à 31,57 % |
Il a été montré que 77 % des vitréorétinopathies proliférantes postopératoires surviennent dans le mois suivant l’intervention 1), ce qui rend le suivi précoce particulièrement important.
Selon certains rapports, un redécollement dû à une vitréorétinopathie proliférante survient dans jusqu’à 45 % des cas. 77 % des vitréorétinopathies proliférantes postopératoires surviennent dans le mois suivant l’intervention. 1) Le taux de succès anatomique primaire (SSAS) est de 80 à 90 % dans la plupart des études, mais comme la vitréorétinopathie proliférante est le principal facteur d’échec, une surveillance étroite pendant le premier mois postopératoire est indispensable.
Dans le développement du GRT, la traction vitréenne dynamique au niveau de la base du vitré (zone White Without Pressure ; WWOP) joue un rôle central.
Sherief ST et al. (2022) ont rapporté un cas de GRT multiples (de 1 à 5 heures et de 7 à 11 heures) chez un nouveau-né de 4 semaines. On suppose qu’une force de cisaillement mécanique brutale due à un traumatisme (maltraitance) a provoqué de vastes déchirures dans la fine rétine du nourrisson. 4)
L’efficacité du laser prophylactique et de la cryocoagulation dans l’œil controlatéral des patients atteints de GRT unilatéral a été quantifiée pour la première fois par une revue systématique et une méta-analyse.
Vasilakopoulou MP et al. (2025) ont montré que le traitement prophylactique de l’œil controlatéral réduit le risque de décollement de rétine de 86 % (OR 0,14 ; IC à 95 % 0,05–0,40). 3) Le laser seul donnait un OR de 0,12, et la combinaison laser + cryocoagulation un OR de 0,17 ; la différence entre les deux modalités n’était pas statistiquement significative (p = 0,57).
Chez les patients atteints du syndrome de Stickler, un laser prophylactique à 360 degrés est particulièrement recommandé. 3) Cependant, cette méta-analyse ne comporte aucun essai contrôlé randomisé (ECR) et repose uniquement sur des études observationnelles, ce qui constitue une limitation importante. 3)
Quiroz-Reyes et al. (2024) ont réalisé une revue de portée de 36 études portant sur 751 yeux, rapportant un taux d’utilisation de la vitrectomie de 89 %, un taux de SSAS de 91,2 % et un taux de FAS de 96,7 %. 1) La possibilité d’une réduction de la membrane épirétinienne (ERM) postopératoire par le pelage de la limitante interne (ILM) a également été suggérée, mais l’absence d’essais contrôlés randomisés (ECR) a été soulignée comme la principale limite. 1)
Les rapports sur les approches chirurgicales pour le décollement de rétine tractionnel (GRT) chez l’enfant sont également en augmentation, et les adaptations de la vitrectomie pour les yeux pédiatriques dépourvus de décollement postérieur du vitré sont discutées. 2) À l’avenir, des études multicentriques prospectives et des ECR sont nécessaires pour construire des preuves.