จอประสาทตาลอก จากรอยฉีกขาดขนาดใหญ่ (GRT) คือจอประสาทตาลอก ชนิดมีรอยฉีกขาด โดยมีรอยฉีกขาดตลอดความหนาของจอประสาทตา ตั้งแต่ 90 องศาขึ้นไป คิดเป็นประมาณ 1.5% ของจอประสาทตาลอก ชนิดมีรอยฉีกขาดทั้งหมด 1) 60-80% เป็นชนิดไม่ทราบสาเหตุ การบาดเจ็บและโรคเนื้อเยื่อเกี่ยวพันทางพันธุกรรม (กลุ่มอาการสติกเลอร์ กลุ่มอาการมาร์แฟน ) เป็นโรคพื้นหลังที่สำคัญ
เนื่องจากแผ่นจอประสาทตา พลิกกลับ ภาวะวุ้นตา และจอประสาทตา งอกเกิน (PVR ) จึงเกิดขึ้นอย่างรวดเร็วและบ่อยครั้ง
การรักษามาตรฐานคือการตัดน้ำวุ้นตา (PPV ) และการใช้สารเพอร์ฟลูออโรคาร์บอนเหลว (PFCL) เพื่อขยายและทำให้จอประสาทตา คงที่ โดยอัตราการกลับเข้าที่ทางกายวิภาคหลังผ่าตัดสูงถึง 80-90% 1)
อุบัติการณ์ของจอประสาทตาลอก ในตาข้างตรงข้ามสูงถึง 30-35% และการเลเซอร์หรือจี้เย็นป้องกันสามารถลดความเสี่ยงของจอประสาทตาลอก ได้ถึง 86% 3)
GRT ในเด็กแตกต่างจากผู้ใหญ่เนื่องจากสัดส่วนจากการบาดเจ็บสูงกว่า และการแยกน้ำวุ้นตา ทำได้ยากเนื่องจากไม่มีภาวะน้ำวุ้นตา หลุดออกจากจอประสาทตา ส่วนหลัง
จอประสาทตาลอก จากรอยฉีกขาดขนาดใหญ่ (Giant Retinal Tear; GRT) คือจอประสาทตาลอก ชนิดมีรอยฉีกขาด (RRD) ที่มีรอยฉีกขาดทะลุทุกชั้นของจอประสาทตา ยาวเกิน 90 องศา (3 ชั่วโมงนาฬิกา) รอยฉีกขาดมักเกิดขึ้นที่ขอบด้านหลังของฐานน้ำวุ้นตา หลัง ora serrata เมื่อรอยฉีกขาดเกิน 2 จตุภาค (180 องศา) แผ่นจอประสาทตา ส่วนหลังมีแนวโน้มที่จะพลิกกลับและพับทับบนหัวประสาทตาหรือจุดรับภาพชัด
GRT คิดเป็นประมาณ 1.5% ของ RRD ทั้งหมด 1) โดยพบในเพศชาย 72% 1) โรคที่เกี่ยวข้อง ได้แก่ กลุ่มอาการมาร์แฟน และกลุ่มอาการสติกเลอร์ 1) และมักเกิดในตาสายตาสั้น มากที่มีจอประสาทตาเสื่อมแบบร่างแห
จำแนกตามสาเหตุ 60-80% ไม่ทราบสาเหตุ และจากการบาดเจ็บ 16.1% 4) GRT ในสองตาพบได้ถึง 20% และอุบัติการณ์ของจอประสาทตาลอก ในตาข้างตรงข้ามสูงถึง 30-35% 3)
ชนิดเส้นศูนย์สูตร
ชนิด GRT ที่พบบ่อยที่สุด : รอยฉีกขาดอยู่ที่เส้นศูนย์สูตร
การเคลื่อนที่ของแผ่นจอประสาทตา ส่วนหลัง : ปานกลาง การขยายทำได้ค่อนข้างง่าย
ชนิดขยายหลังเส้นศูนย์สูตร
มีแนวโน้มที่จะพลิกกลับของแผ่นจอประสาทตา : ขอบรอยฉีกขาดขยายไปทางขั้วหลัง
ความเสี่ยงต่อการพับ : การพลิกกลับเหนือจุดรับภาพชัดหรือหัวประสาทตาเกิดขึ้นบ่อย
ชนิดพาร์สพลานา
ชนิดที่พบน้อยที่สุด : รอยฉีกขาดอยู่ใกล้พาร์สพลานา
แนวทางด้านหน้า : เทคนิคการผ่าตัดอาจมีความพิเศษในบางกรณี
Q
ความแตกต่างระหว่าง GRT และ GRD (จอประสาทตาฉีกขาดขนาดยักษ์) คืออะไร?
A
GRT (จอประสาทตาฉีกขาดขนาดยักษ์ ) เป็นการฉีกขาดตลอดความหนาของจอประสาทตา ที่เกิดขึ้นที่ขอบด้านหลังของฐานวุ้นตา เกิดจากการดึงรั้งของวุ้นตา ในขณะที่ GRD (จอประสาทตา หลุดลอกขนาดยักษ์) เป็นภาวะที่จอประสาทตา หลุดออกจากกันที่บริเวณ ora serrata เอง มักเกิดจากการบาดเจ็บ และแตกต่างกันตรงที่วุ้นตา ยังคงยึดติดกับขอบด้านหลังของรอยฉีกขาด การแยกความแตกต่างเป็นสิ่งสำคัญเนื่องจากแนวทางการรักษาก็แตกต่างกันบางส่วน
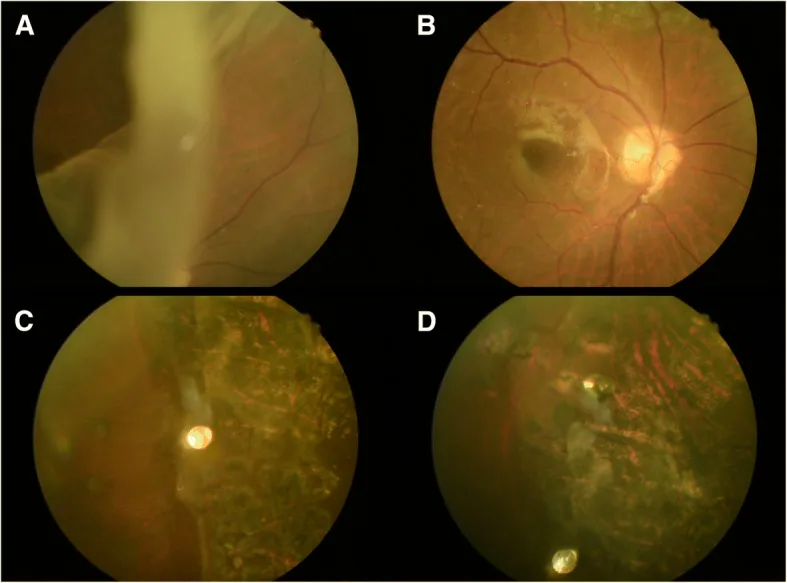
ภาพจอประสาทตาฉีกขาดขนาดยักษ์ Yo-Chen Chang; Li-Yi Chiu; Tzu-En Kao; Wen-Hsin Cheng; Ting-An Chen; Wen-Chuan Wu. Management of Giant Retinal Tear with microincision vitrectomy and metallic retinal tacks fixation-a case report. BMC Ophthalmol. 2018 Oct 22; 18:272. Figure 1. PM
CI D: PMC6198422. License: CC BY.
ก. การตรวจอวัยวะภายในตาเผยให้เห็นรอยฉีกขาดขนาดยักษ์ 120 องศา โดยมีแผ่นพับพลิกกลับขนาดใหญ่ในตาขวาของชายอายุ 53 ปี ข, ค และ ง. ไม่พบจอประสาทตา หลุดลอกซ้ำในช่วงติดตามผล และจอประสาทตา ถูกยึดติดอย่างดีด้วยหมุดจอประสาทตา และรอยแผลเป็นจากเลเซอร์
GRT มักมีอาการดำเนินไปอย่างรวดเร็ว
การมองเห็น ลดลงอย่างรวดเร็วจอประสาทตาลอก บริเวณจุดรับภาพ การมองเห็น อาจลดลงเหลือเพียงนับนิ้ว (CF ) หรือรับรู้แสง (LP)จุดลอย : เกิดจากการกระจายตัวของเม็ดสีเข้าไปในวุ้นตา แสงวาบ แสงวาบ เนื่องจากการดึงรั้งของจอประสาทตา ข้อบกพร่องของลานสายตา : การสูญเสียลานสายตาด้านตรงข้ามกับรอยฉีกขาดมักไม่มีอาการนำ : เนื่องจากการเริ่มต้นอย่างฉับพลัน การไปพบแพทย์จึงมักล่าช้า
Tobacco dusting (สัญญาณ Shafer) : พบในทุกกรณี เป็นเม็ดสีที่กระจายตัวในวุ้นตา ส่วนหน้า ซึ่งเป็นหลักฐานที่ชัดเจนของจอประสาทตาฉีกขาด การพลิกกลับของแผ่นจอประสาทตา ส่วนหลัง : ในรอยฉีกขาดขนาดใหญ่ แผ่นจอประสาทตา ส่วนหลังจะพับทับบนหัวประสาทตาหรือจุดรับภาพ ทำให้ชั้นเยื่อบุผิวสีของจอประสาทตา (RPE ) ถูกเปิดเผยการดำเนินไปอย่างรวดเร็วของ PVR (ภาวะจอประสาทตา เจริญผิดปกติในน้ำวุ้นตา ) : เนื่องจากการปล่อยเซลล์ RPE เข้าสู่ช่องว่างน้ำวุ้นตา PVR จึงมีแนวโน้มเกิดขึ้นเร็วกว่าจอประสาทตาลอก ชนิดมีรอยฉีกขาดอื่นๆลักษณะของ GRT ในเด็ก : ไม่มีการหลุดของน้ำวุ้นตา ส่วนหลัง (PVD ) น้ำวุ้นตา ข้นหนืด แสดงผลการตรวจที่แตกต่างจากผู้ใหญ่ 2) GRT ที่เกี่ยวข้องกับการทารุณกรรม : มีรายงานกรณีทารกแรกเกิดอายุ 4 สัปดาห์ที่มี GRT สองแห่ง (ตำแหน่ง 1-5 นาฬิกา และ 7-11 นาฬิกา) 4)
การเกิด GRT เกี่ยวข้องกับการดึงรั้งของน้ำวุ้นตา แบบพลวัต และความเปราะบางของจอประสาทตา และน้ำวุ้นตา ที่เป็นปัจจัยโน้มนำ
PVR (ภาวะจอประสาทตา เจริญผิดปกติในน้ำวุ้นตา )1) รอยฉีกขาดกินพื้นที่มากกว่า 150 องศา : GRT ที่กินพื้นที่มากกว่า 150 องศาเป็นปัจจัยพยากรณ์โรคที่ไม่ดี 1) สายตาสั้น มากจอประสาทตาเสื่อมแบบร่างแห ทำให้ขอบด้านหลังของฐานน้ำวุ้นตา อ่อนแออายุน้อย (≤35 ปี) : ความเสี่ยงต่อความล้มเหลวในการผ่าตัดสูง 1) เพศชาย : มีความเสี่ยงสูงกว่าผู้หญิงประมาณ 1.3 เท่า โดย 72% เป็นเพศชาย 1) กลุ่มอาการสติกเลอร์ จอประสาทตาลอก ชนิดมีรอยฉีกขาด 3) การบาดเจ็บ (การบาดเจ็บแบบทื่อ) : แรงเฉือนจากการบาดเจ็บแบบทื่อทำให้ขอบด้านหลังของฐานน้ำวุ้นตา ฉีกขาด 4) การทารุณกรรมเด็ก : มีรายงานกรณี GRT หลายตำแหน่งในทารกแรกเกิดอายุ 4 สัปดาห์ 4)
Q
หากเกิด GRT ในตาข้างหนึ่ง ตาอีกข้างจะเสี่ยงด้วยหรือไม่?
A
อัตราการเกิด RD ในตาอีกข้างสูงถึง 30–35% 3) อย่างไรก็ตาม การวิเคราะห์อภิมานแสดงให้เห็นว่าเลเซอร์ป้องกันหรือการจับเย็นสามารถลดความเสี่ยงของ RD ได้ถึง 86% 3) ในกลุ่มอาการสติกเลอร์ แนะนำให้ทำเลเซอร์ป้องกัน 360 องศาเป็นพิเศษ รายละเอียดดูในหัวข้อ “งานวิจัยล่าสุดและแนวโน้มในอนาคต”
การวินิจฉัย GRT อาศัยการตรวจอวัยวะภายในตาเป็นหลัก ร่วมกับการตรวจเสริม
กล้องจุลทรรศน์ชนิดกรีดและจอประสาทตา ทางอ้อม : เพื่อยืนยัน Tobacco dusting (เครื่องหมาย Shafer) และกำหนดขอบเขตของรอยฉีกขาดและจอประสาทตาลอก อัลตราซาวนด์โหมด B : สัญญาณเส้นเสียงสะท้อนคู่ (จอประสาทตา พับเป็นสองชั้น) เป็นลักษณะเฉพาะของ GRT มีประโยชน์เมื่อมองไม่เห็นอวัยวะภายในตาเนื่องจากขุ่นของวุ้นตา การวินิจฉัยแยกโรค (แยก GRT และ GRD) : GRT เป็นรอยฉีกขาดด้านหลังจากการดึงของวุ้นตา ส่วน GRD เป็นการฉีกขาดของ ora serrata จากอุบัติเหตุ ซึ่งมีแนวทางการรักษาต่างกันการตรวจอวัยวะภายในตาของตาอีกข้าง : จำเป็นเพื่อตรวจหาจอประสาทตา เสื่อมแบบ lattice รอยฉีกขาดรอบนอก และปัจจัยเสี่ยงในเด็กและทารก : ควรตรวจสอบประวัติการบาดเจ็บหรือการทำร้ายร่างกายอย่างจริงจัง 4)
Q
GRT ในเด็กแตกต่างจากผู้ใหญ่อย่างไร?
A
ในเด็ก สัดส่วนของ GRT จากอุบัติเหตุสูงกว่า (สูงถึง 32%) และเนื่องจากไม่มีภาวะวุ้นตาหลุดจากจอประสาทตาส่วนหลัง (PVD ) การแยกวุ้นตา ออกจากจอประสาทตา จึงทำได้ยาก 2) การมีวุ้นตา ที่ข้นเหนียวทำให้การผ่าตัดวุ้นตา ซับซ้อนกว่าผู้ใหญ่ ในทารก ต้องคำนึงถึงความเป็นไปได้ของการบาดเจ็บจากแรงภายนอก รวมถึงการทำร้ายร่างกาย 4)
การตัดแก้วตาผ่านพาร์สพลานาเป็นการรักษาทางเลือกแรกสำหรับจอประสาทตาฉีกขาด ขนาดใหญ่ 1) ใน 34 จาก 36 การศึกษา เลือกใช้การตัดแก้วตา 1) และปัจจุบัน MIVS (การตัดแก้วตาแบบแผลเล็ก; 23G-27G) กลายเป็นเทคนิคมาตรฐานที่แพร่หลาย 1)
ประเด็นสำคัญระหว่างการผ่าตัดมีดังนี้:
การนำของเหลวเพอร์ฟลูออโรคาร์บอน (PFCL) เข้าไป : ของเหลวหนักเพื่อกดแผ่นจอประสาทตา ที่พลิกกลับจากด้านหลัง ขยายและทำให้คงที่ นี่เป็นขั้นตอนพื้นฐานในการผ่าตัด GRTการจี้แสงภายในตา : ทำการจี้แสง 8-10 แถวที่ขอบของรอยฉีกขาดจอประสาทตา เพื่อปิดผนึกจอประสาทตา รอบรอยฉีกขาดการแทนที่ PFCL ด้วยสารอุด : แทนที่ PFCL ด้วยซิลิโคนออยล์ หรือแก๊สอุดเพื่อให้การผ่าตัดเสร็จสมบูรณ์ (เทคนิคการแทนที่ PFCL-ซิลิโคนโดยตรงก็ใช้เช่นกัน)ข้อบ่งชี้ในการตัดเลนส์ : ในบางกรณี จำเป็นต้องตัดเลนส์เพื่อให้แน่ใจว่ามีขอบเขตการมองเห็น ด้านหน้าหรือเพื่ออำนวยความสะดวกในการจัดการระหว่างผ่าตัด
ซิลิโคนออยล์
สารอุดที่ใช้บ่อยที่สุด : เลือกใน 22 การศึกษา ให้การรองรับจอประสาทตา อย่างต่อเนื่อง 1)
ความเสี่ยง : ระวังการเกิดต้อกระจก และต้อหินทุติยภูมิ อาจต้องผ่าตัดเอาออกในภายหลัง
แก๊สอุด
ข้อบ่งชี้ : ใช้ SF6 (ครั้งแรก), C3F8 (ผ่าตัดซ้ำ) 1)
ข้อควรระวัง : ต้องจัดท่าทางใบหน้าอย่างเคร่งครัดหลังผ่าตัด ในทารกแรกเกิด มีรายงานการใช้ C3F8 15% 4)
PFCL
การใช้ระหว่างผ่าตัด : ใช้เพื่อกางและทำให้จอประสาทตา ที่พลิกกลับคงที่ หลังผ่าตัดจำเป็นต้องเปลี่ยนทดแทน
การเปลี่ยน PFCL-น้ำมันโดยตรง : เทคนิคการเปลี่ยน PFCL เป็นซิลิโคนออยล์ โดยตรงในขณะที่รักษาความคงตัว
ด้านล่างนี้เป็นสรุปผลการรักษาหลัก (จากการทบทวนอย่างเป็นระบบของข้อมูลจาก 751 ตา) 1)
ตัวแปร ค่า อัตรา SSAS (ความสำเร็จของการผ่าตัดครั้งแรก) 65.51–100% อัตรา FA S (การกลับเข้าที่ทางกายวิภาคครั้งสุดท้าย) สูงถึง 100% การมองเห็น ดีขึ้นยืนยันใน 29/36 การศึกษา
ด้านล่างนี้คือความถี่ของภาวะแทรกซ้อนหลักที่อาจเกิดขึ้นหลังผ่าตัด 1)
ภาวะแทรกซ้อน ความถี่ ต้อกระจก 3.9–28.3% ความดันลูกตา สูง0.01–51.2% PVR 0.8–31.57%
มีการแสดงให้เห็นว่า 77% ของภาวะ proliferative vitreoretinopathy หลังผ่าตัดเกิดขึ้นภายใน 1 เดือนหลังการผ่าตัด1) ดังนั้นการติดตามผลตั้งแต่เนิ่นๆ จึงมีความสำคัญเป็นพิเศษ
PVR (proliferative vitreoretinopathy) เป็นภาวะแทรกซ้อนหลังผ่าตัดที่ร้ายแรงที่สุดของ GRT และเป็นสาเหตุหลักของการหลุดลอกซ้ำ มักเกิดขึ้นภายใน 1 เดือนหลังผ่าตัดมากที่สุด1) ในการใช้ซิลิโคนออยล์ เป็นสารอุดตัน ควรระวังการเกิดต้อกระจก และต้อหิน และวางแผนการนำออกในเวลาที่เหมาะสม
ในผู้ป่วยเด็ก เนื่องจากไม่มี posterior vitreous detachment และการจัดการน้ำวุ้นตา ทำได้ยาก ควรให้ศัลยแพทย์ที่มีประสบการณ์เป็นผู้ดำเนินการ2)
ต้องปฏิบัติตามท่าทางการจัดหน้า (เมื่อใช้แก๊สเป็นสารอุดตัน) อย่างเคร่งครัด
Q
การหลุดลอกซ้ำหลังผ่าตัด GRT เกิดขึ้นบ่อยแค่ไหน?
A
มีรายงานว่าการหลุดลอกซ้ำที่เกิดจาก proliferative vitreoretinopathy เกิดขึ้นได้ถึง 45% 77% ของ proliferative vitreoretinopathy หลังผ่าตัดเกิดขึ้นภายใน 1 เดือนหลังผ่าตัด1) อัตราความสำเร็จทางกายวิภาคของการผ่าตัดครั้งแรก (SSAS) ในการศึกษาส่วนใหญ่อยู่ที่ 80–90% แต่เนื่องจาก PVR เป็นปัจจัยความล้มเหลวที่สำคัญที่สุด การติดตามผลอย่างใกล้ชิดในช่วง 1 เดือนหลังผ่าตัดจึงเป็นสิ่งจำเป็น
ในการเกิดจอประสาทตาฉีกขาด ขนาดใหญ่ (GRT) การดึงรั้งของวุ้นตา แบบพลวัตที่ฐานวุ้นตา (บริเวณ White Without Pressure; WWOP) มีบทบาทสำคัญ
การหยุดของภาวะวุ้นตาหลุดจากจอประสาทตาส่วนหลัง (PVD ) : เมื่อภาวะวุ้นตาหลุดจากจอประสาทตาส่วนหลัง ดำเนินไป การหลุดจะหยุดที่ขอบด้านหลังของฐานวุ้นตา (ขอบด้านหลังของ WWOP) ทำให้แรงดึงรั้งเฉพาะที่รวมศูนย์การเกิดรอยฉีกที่ขอบด้านหลังของฐานวุ้นตา : แรงดึงรั้งเฉพาะที่ทะลุผ่านความหนาทั้งหมดของจอประสาทตา เกิดเป็นรอยฉีกกว้างที่มีมุม 90 องศาขึ้นไปการปล่อยเซลล์เยื่อบุผิวรงควัตถุจอประสาทตา (RPE ) : รอยฉีกทำให้ RPE สัมผัสกับช่องวุ้นตา เซลล์ถูกปล่อยออกมา นี่เป็นจุดเริ่มต้นของภาวะจอประสาทตา งอกผิดปกติร่วมกับวุ้นตา การดำเนินของภาวะจอประสาทตา งอกผิดปกติร่วมกับวุ้นตา : เซลล์ RPE และเซลล์เกลียที่ถูกปล่อยออกมาเพิ่มจำนวนและหดตัว เกิดเป็นเยื่อเจริญบนผิวจอประสาทตา นี่เป็นสาเหตุหลักของการหลุดลอกซ้ำกลไกของ GRT จากบาดเจ็บ : การเสียรูปลูกตาอย่างฉับพลันจากบาดเจ็บแบบทื่อ (blunt trauma) ทำให้เกิดแรงเฉือนฉีกจอประสาทตา ที่ขอบด้านหลังของฐานวุ้นตา 4)
Sherief ST และคณะ (2022) รายงานกรณี GRT หลายตำแหน่ง (สองตำแหน่ง: 1–5 นาฬิกา และ 7–11 นาฬิกา) ในทารกแรกเกิดอายุ 4 สัปดาห์ สันนิษฐานว่าแรงเฉือนเชิงกลอย่างฉับพลันจากการบาดเจ็บ (การทารุณกรรม) ทำให้เกิดรอยฉีกกว้างในจอประสาทตา บางของทารก 4)
เนื้อหาต่อไปนี้อยู่ในระยะวิจัยหรือการทดลองทางคลินิก และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับความก้าวหน้าทางการแพทย์ในอนาคต
ประสิทธิภาพของการเลเซอร์ป้องกันและการจี้เย็น ในตาข้างตรงข้ามของผู้ป่วย GRT ข้างเดียวถูกวัดเชิงปริมาณเป็นครั้งแรกผ่านการทบทวนวรรณกรรมอย่างเป็นระบบและการวิเคราะห์อภิมาน
Vasilakopoulou MP และคณะ (2025) แสดงให้เห็นว่าการรักษาป้องกันในตาข้างตรงข้ามลดความเสี่ยงของจอประสาทตาลอก (RD) ลง 86% (OR 0.14; 95% CI 0.05–0.40) 3) การเลเซอร์เพียงอย่างเดียว: OR 0.12; การเลเซอร์ร่วมกับการจี้เย็น : OR 0.17; ความแตกต่างระหว่างสองวิธีไม่มีนัยสำคัญทางสถิติ (p=0.57)
ในผู้ป่วยกลุ่มอาการสติกเลอร์ (Stickler syndrome) การเลเซอร์ป้องกัน 360 องศาได้รับการแนะนำเป็นพิเศษ 3) อย่างไรก็ตาม การวิเคราะห์อภิมานนี้ไม่รวมการทดลองแบบสุ่มที่มีกลุ่มควบคุม อาศัยเพียงการศึกษาเชิงสังเกต ซึ่งเป็นข้อจำกัดที่สำคัญ 3)
Quiroz-Reyes และคณะ (2024) ได้ดำเนินการทบทวนวรรณกรรมแบบสโคปปิ้งใน 36 การศึกษาที่เกี่ยวข้องกับ 751 ตา และรายงานข้อมูลอัตราการใช้การผ่าตัดน้ำวุ้นตา 89%, SSAS 91.2%, FA S 96.7% 1) นอกจากนี้ยังมีการชี้ให้เห็นถึงความเป็นไปได้ในการลดเยื่อเหนือจอประสาทตา (ERM ) หลังผ่าตัดโดยการลอกเยื่อลิมิตติ้งชั้นใน (ILM ) แต่การขาดการทดลองแบบสุ่มมีกลุ่มควบคุม (RCT) ถูกระบุว่าเป็นข้อจำกัดที่สำคัญที่สุด 1)
รายงานเกี่ยวกับแนวทางการผ่าตัดสำหรับ GRT ในเด็กก็เพิ่มขึ้นเช่นกัน และมีการอภิปรายเกี่ยวกับนวัตกรรมการผ่าตัดน้ำวุ้นตา สำหรับดวงตาเด็กที่ขาดการหลุดของวุ้นตา ส่วนหลัง 2) ในอนาคต จำเป็นต้องสร้างหลักฐานผ่านการศึกษาแบบหลายศูนย์ไปข้างหน้าและ RCT
Quiroz-Reyes MA, Babar ZU, Hussain R, et al. Management, risk factors and treatment outcomes of rhegmatogenous retinal detachment associated with giant retinal tears: scoping review. Int J Retina Vitreous. 2024;10:35.
Bhende PS, Kashyap H, Nadig RR. Surgical management of a case of giant retinal tear with closed funnel retinal detachment in a pediatric patient. Indian J Ophthalmol. 2024. doi:10.4103/IJO.IJO_1598_23.
Vasilakopoulou MP, Androudi S, Tsinopoulos I, et al. Prophylactic Laser and Cryotherapy in the Fellow Eye of Patients With Giant Retinal Tears: A Systematic Review and Meta-Analysis. Cureus. 2025;17(12):e99849.
Sherief ST, Dhoot AS, Schwartz S, et al. Multiple giant retinal tears due to inflicted injury in a neonate. Am J Ophthalmol Case Rep. 2022;26:101453.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต