Tipo ecuatorial
Tipo de GRT más común: El desgarro se localiza en el ecuador.
Movilidad del colgajo posterior: Moderada. El despliegue es relativamente fácil.

El desgarro retiniano gigante (Giant Retinal Tear; GRT) es un desprendimiento de retina regmatógeno (RRD) asociado con un desgarro retiniano de espesor total que se extiende 90 grados (3 horas de reloj) o más. El desgarro generalmente ocurre en el borde posterior de la base vítrea, detrás de la ora serrata. Cuando el desgarro supera dos cuadrantes (180 grados), el colgajo retiniano posterior tiende a invertirse y plegarse sobre el disco óptico o la mácula.
El GRT representa aproximadamente el 1.5% de todos los desprendimientos de retina regmatógenos 1), con predominio masculino (72%). 1) Las condiciones asociadas incluyen el síndrome de Marfan y el síndrome de Stickler 1), y también ocurre con frecuencia en ojos con miopía alta y degeneración en empalizada.
Por etiología, el 60–80% son idiopáticos y los traumáticos representan el 16.1%. 4) La afectación bilateral ocurre hasta en un 20%, y la incidencia de RD en el ojo contralateral alcanza el 30–35%. 3)
Tipo ecuatorial
Tipo de GRT más común: El desgarro se localiza en el ecuador.
Movilidad del colgajo posterior: Moderada. El despliegue es relativamente fácil.
Tipo de extensión posterior ecuatorial
La inversión del colgajo es común: El borde del desgarro se extiende hacia el polo posterior.
Riesgo de plegamiento: Es probable la inversión sobre la mácula o el disco óptico.
Tipo de pars plana
Tipo más raro: El desgarro se localiza cerca de la pars plana.
Abordaje anterior: La técnica quirúrgica puede ser especial en algunos casos.
GRT (Desgarro Retiniano Gigante) es un desgarro retiniano de espesor total que ocurre en el borde posterior de la base vítrea, causado por tracción vítrea. Por otro lado, GRD (Diálisis Retiniana Gigante) es una condición en la que la retina se desprende en la ora serrata misma, a menudo traumática, y se diferencia en que el vítreo permanece adherido posterior al borde del desgarro. Es importante distinguirlos porque los enfoques de tratamiento también difieren.
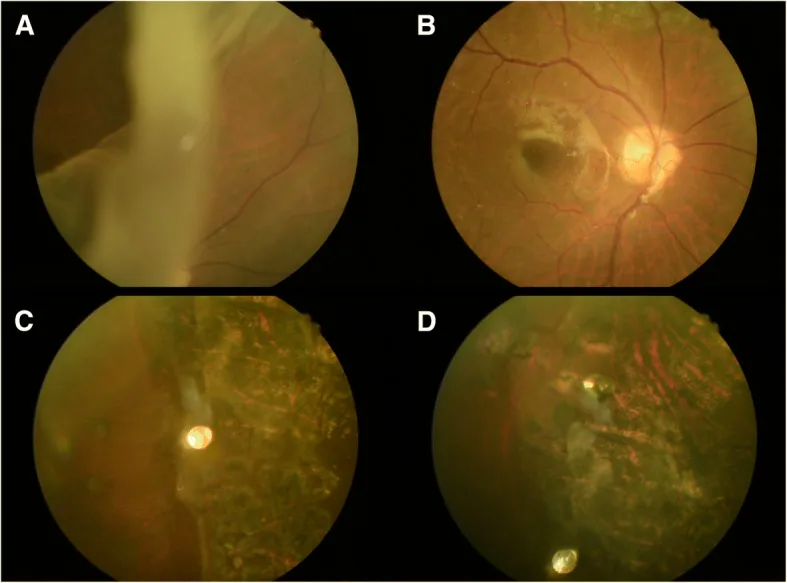
El GRT a menudo sigue un curso rápido.
El desarrollo del GRT implica la tracción vítrea dinámica y la fragilidad predisponente de la retina y el vítreo.
La incidencia de RD en el ojo contralateral es de hasta el 30-35%. 3) Sin embargo, los metanálisis han demostrado que el láser profiláctico o la crioterapia pueden reducir el riesgo de RD hasta en un 86%. 3) En el síndrome de Stickler, se recomienda especialmente el láser profiláctico de 360 grados. Para más detalles, consulte la sección “Últimas investigaciones y perspectivas futuras”.
El diagnóstico del GRT se basa principalmente en el examen de fondo de ojo, combinado con pruebas complementarias.
En niños, la proporción de GRT traumático es mayor (hasta un 32%) en comparación con los adultos, y debido a la ausencia de desprendimiento vítreo posterior (PVD), la separación del vítreo de la retina es difícil. 2) La presencia de gel vítreo viscoso hace que la cirugía de vitrectomía sea más compleja que en adultos. En lactantes, se debe considerar la posibilidad de lesiones por maltrato. 4)
La vitrectomía pars plana es el tratamiento de primera línea para el GRT. 1) En 34 de 36 estudios se eligió la vitrectomía 1), y actualmente la MIVS (cirugía vitrectomía de microincisión; 23G a 27G) se ha generalizado como técnica estándar. 1)
Los puntos clave intraoperatorios son los siguientes:
Aceite de silicona
Taponamiento más utilizado: Elegido en 22 estudios. Efecto de soporte retiniano sostenido. 1)
Riesgos: Vigilar la aparición de cataratas y glaucoma secundario. Se requiere cirugía de extracción posterior.
Taponamiento con gas
Indicaciones: Se utilizan SF6 (primera vez) y C3F8 (reintervención). 1)
Precauciones: Es necesario mantener una posición estricta de la cabeza después de la cirugía. En casos neonatales, se ha informado el uso de C3F8 al 15%. 4)
PFCL
Uso intraoperatorio: Se utiliza para desplegar y estabilizar la retina invertida. Se requiere reemplazo postoperatorio.
Intercambio directo PFCL-aceite: Técnica para reemplazar directamente PFCL con aceite de silicona manteniendo la estabilidad.
A continuación se muestran los principales resultados del tratamiento (basados en una revisión sistemática que integra datos de 751 ojos). 1)
| Parámetro | Valor |
|---|---|
| Tasa de SSAS (éxito quirúrgico primario) | 65.51–100% |
| Tasa de FAS (reinserción anatómica final) | Hasta 100% |
| Mejora visual | Confirmada en 29/36 estudios |
A continuación se muestra la frecuencia de las principales complicaciones que pueden ocurrir después de la cirugía. 1)
| Complicación | Frecuencia |
|---|---|
| Catarata | 3.9–28.3% |
| Elevación de la PIO | 0.01–51.2% |
| PVR | 0.8–31.57% |
Se ha informado que el 77% de la vitreorretinopatía proliferativa postoperatoria ocurre dentro del primer mes después de la cirugía1), por lo que el seguimiento temprano es particularmente importante.
Se ha informado que el redesprendimiento debido a vitreorretinopatía proliferativa ocurre hasta en un 45% de los casos. El 77% de la vitreorretinopatía proliferativa postoperatoria ocurre dentro del primer mes después de la cirugía.1) La tasa de éxito anatómico de la cirugía primaria (SSAS) es del 80–90% en la mayoría de los estudios, pero dado que la PVR es el mayor factor de fracaso, es esencial un seguimiento estricto durante el primer mes postoperatorio.
La tracción vítrea dinámica en la base vítrea (área de White Without Pressure; WWOP) juega un papel central en el desarrollo de GRT.
Sherief ST et al. (2022) reportaron un caso de GRT múltiples (en las posiciones de 1 a 5 y 7 a 11) en un neonato de 4 semanas. Se presume que las fuerzas de cizallamiento mecánico rápidas por trauma (abuso) causaron desgarros extensos en la retina delgada del lactante. 4)
La efectividad del láser profiláctico y la criocoagulación en el ojo contralateral de pacientes con GRT unilateral se ha cuantificado por primera vez en una revisión sistemática y metanálisis.
Vasilakopoulou MP et al. (2025) mostraron que el tratamiento profiláctico del ojo contralateral reduce el riesgo de RD en un 86% (OR 0.14; IC 95% 0.05–0.40). 3) Para láser solo, el OR fue 0.12; para láser más criocoagulación, el OR fue 0.17; la diferencia entre las dos modalidades no fue estadísticamente significativa (p=0.57).
En pacientes con síndrome de Stickler, se recomienda especialmente el láser profiláctico de 360 grados. 3) Sin embargo, una limitación importante de este metanálisis es que no se dispuso de ECA (ensayos controlados aleatorizados) y los resultados se basan únicamente en estudios observacionales. 3)
Quiroz-Reyes et al. (2024) realizaron una revisión de alcance de 36 estudios que incluyeron 751 ojos y reportaron una tasa de uso de la técnica de vitrectomía del 89%, SSAS del 91.2% y FAS del 96.7%. 1) También se sugirió la posibilidad de reducir la membrana epirretiniana (MER) postoperatoria mediante el pelado de la MLI (membrana limitante interna), pero se señaló que la falta de ECA es la principal limitación. 1)
Los informes sobre enfoques quirúrgicos para el GRT pediátrico también están aumentando, y se están discutiendo modificaciones de la vitrectomía para ojos pediátricos que carecen de desprendimiento vítreo posterior. 2) En el futuro, se necesitan estudios prospectivos multicéntricos y ECA para construir evidencia.