Predisposición y epidemiología
Edad y sexo: Edad media 30.6 años, 62.3% mujeres, mayormente unilateral
Afectación bilateral: Rara, 9.8%
Tasa de recurrencia: Rara, 3%

La epitelitis pigmentaria retiniana aguda (ARPE) es una enfermedad inflamatoria retiniana idiopática, autolimitante y rara, reportada por primera vez por Alex E. Krill y August F. Deutman en 1972 1, 2, 4). También se llama enfermedad de Krill por el descubridor. Se clasifica como uno de los síndromes de puntos blancos.
Afecta predominantemente a adultos jóvenes sanos, con una edad media de 30.6 ± 10.7 años (rango 16–55 años) y predominio femenino (62.3%) 2). Es mayoritariamente unilateral, con afectación bilateral solo en el 9.8% de los casos. La recurrencia es rara (3%) 2).
Se ha reportado asociación con infección viral en el 25.9% de los casos 2). Pueden preceder síntomas similares a los de un resfriado. Las asociaciones farmacológicas incluyen agonistas del receptor de dopamina D2 (bromocriptina, cabergolina) y bifosfonatos intravenosos 1). También se han reportado casos después de la vacunación contra COVID-19 e influenza 4).
Si la ARPE es una enfermedad independiente o un subtipo de otras enfermedades como MEWDS, paquicoroide o AMN sigue siendo un tema de debate actual 1).
Es una enfermedad extremadamente rara. Una revisión de la literatura encontró solo 61 casos en 29 artículos, y se desconoce la incidencia exacta. Cada vez que se reporta un caso raro, se reevalúa el concepto de la enfermedad.
El inicio es agudo, presentando los siguientes síntomas.
Predisposición y epidemiología
Edad y sexo: Edad media 30.6 años, 62.3% mujeres, mayormente unilateral
Afectación bilateral: Rara, 9.8%
Tasa de recurrencia: Rara, 3%
Principales síntomas subjetivos
Visión borrosa y metamorfopsia: Caracterizado por inicio agudo
Escotoma central: Corresponde a lesiones maculares
Anomalías de la visión cromática: Azul → verde, amarillo → beige, rojo → gris
Pronóstico visual
Agudeza visual inicial: ≈20/40 (agudeza visual corregida)
Agudeza visual final: ≈20/20
Tasa de recuperación completa: Aproximadamente el 89% alcanza 20/20 en 2 meses
No se observan anomalías del segmento anterior ni inflamación intraocular4). En el examen de fondo de ojo, se observan finos puntos de pigmento rodeados por un halo hipopigmentado amarillento-blanquecino en la mácula2, 4). La lesión tiene una apariencia característica con un núcleo central oscuro y un halo grisáceo-blanquecino alrededor.
La agudeza visual inicial es de aproximadamente 20/40, y en la mayoría de los casos, la agudeza visual final se recupera a aproximadamente 20/202). Las pruebas electrofisiológicas muestran una amplitud reducida de la onda P50 en el pERG y una densidad de respuesta disminuida en el mfERG, lo que refleja disfunción macular1).
Aproximadamente el 89% se recupera a 20/20 en 2 meses. Sin embargo, se han reportado casos con recuperación incompleta en aquellos con alteración persistente de la EZ (banda elipsoide) en la OCT durante más de 12 meses o lesiones extensas que alcanzan la ONL (capa nuclear externa) (ver hallazgos de OCT).
Se desconoce la causa de la ARPE, y la mayoría de los casos se consideran idiopáticos2). Los factores de riesgo actualmente conocidos son los siguientes.
Infección viral (más común) Se ha reportado una asociación con infección viral en el 25.9% de los casos2). Pueden preceder síntomas similares a los de un resfriado antes del inicio.
Después de la vacunación Se ha reportado inicio 31 días después de la segunda dosis de la vacuna contra la COVID-19. En ese caso, el paciente presentó fiebre baja (37.3–37.5 °C) y dolor articular durante 2 días después de la vacunación, y también había recibido la vacuna contra la influenza 5 días antes 4). Bolletta et al. reportaron casos de inflamación ocular 28–30 días después de la vacuna contra la COVID-19 4).
Inducido por fármacos Se ha reportado inicio durante el tratamiento de hiperprolactinemia con agonistas del receptor de dopamina D2 (bromocriptina, cabergolina) 1). También existen casos después de la administración intravenosa de bifosfonatos 1).
Se ha reportado inicio después de la vacunación contra la COVID-19 o la influenza 4). La respuesta inmune desencadenada por la vacunación puede ser un desencadenante, pero aún no se ha establecido una relación causal.
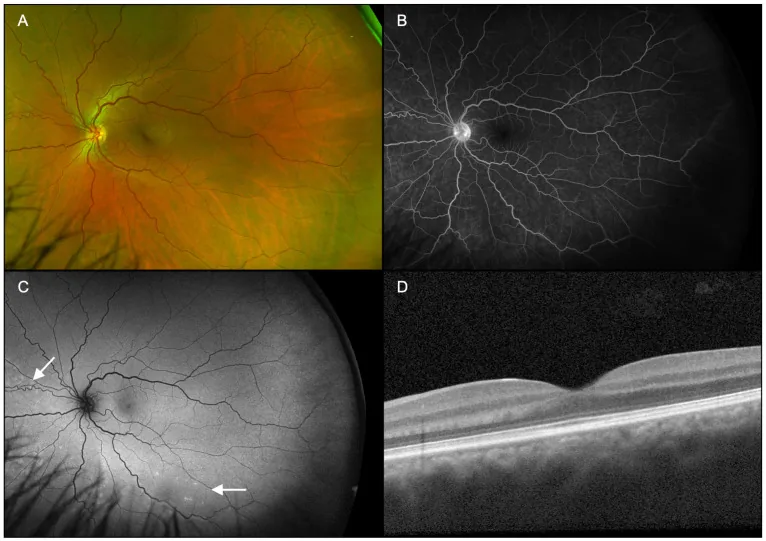
El diagnóstico de ARPE se realiza combinando múltiples exámenes de imagen. A continuación se muestran los hallazgos característicos de cada examen.
La OCT (tomografía de coherencia óptica) es la herramienta más importante para el diagnóstico y seguimiento.
La frecuencia de afectación y la duración de la curación para cada capa retiniana se muestran a continuación.
| Capa afectada | Frecuencia | Duración de la curación |
|---|---|---|
| IZ (unión del segmento interno/externo) | 100% | 9.1±8.3 semanas |
| EZ (zona elipsoide) | 95.6% | 7.2±5.2 semanas |
| ELM (membrana limitante externa) | 35.6% | 5.1±4.8 semanas |
Los hallazgos principales son los siguientes.
A continuación se muestran los hallazgos característicos de cada modalidad de imagen.
| Prueba | Hallazgos característicos | Tasa de positividad |
|---|---|---|
| FA | Hiperfluorescencia transmitida, sin fuga | 83.6% |
| ICGA | Halos hiperfluorescentes en forma de escarapela | 84.6% |
| Autofluorescencia del fondo de ojo | Hiperautofluorescencia leve en la lesión | 40% |
Es importante diferenciar de las siguientes enfermedades 3, 4).
La ARPE es una enfermedad autolimitada, con resolución espontánea esperada en 6 a 12 semanas. Básicamente, no se requiere tratamiento activo 2).
La observación es fundamental Muchos informes muestran recuperación natural de la visión sin tratamiento. En el caso de Kilic (2021), la visión se recuperó a 20/20 después de un mes sin tratamiento 1). En el caso de ARPE postvacunal de Sasajima et al. (2022), la visión se recuperó a 1.5 (equivalente a 20/13) después de 5 semanas sin tratamiento 4).
Eficacia de los esteroides no establecida Hay informes de casos que se recuperaron después de 6 meses con esteroides orales 3), pero también informes de que el grupo tratado con esteroides tuvo una recuperación visual más lenta que el grupo no tratado. La decisión de iniciar el tratamiento y la observación de seguimiento son la política básica.
Básicamente, no se requiere tratamiento y la resolución espontánea ocurre en 6 a 12 semanas. No hay evidencia de que la administración de esteroides acelere la recuperación; más bien, hay informes de que puede retrasarla. Se recomienda seguimiento regular con OCT.
La fisiopatología de la ARPE no se comprende completamente, pero se han propuesto varias hipótesis.
Hipótesis de deficiencia de MerTK
Alteración de la fagocitosis de POS: deficiencia de MerTK → acumulación de POS → hiperreflectividad de la capa externa → degeneración de fotorreceptores
Alteración en tres pasos: reconocimiento/unión (αvβ5 + MFG-E8), captación (activación de MerTK), digestión lisosomal
Enfermedad relacionada: Las mutaciones de MerTK causan retinitis pigmentosa en humanos
Hipótesis de isquemia coroidea
Hipótesis de alteración del ritmo circadiano
Alteración del sistema dopaminérgico: Los agonistas del receptor D2 pueden inducir ARPE
Anomalía en la eliminación de POS: El reloj circadiano retiniano controla el desprendimiento de discos de POS
Estimulación del receptor D2: Inhibe las uniones gap cono-bastón → reduce la sensibilidad lumínica de los fotorreceptores
La fagocitosis de los segmentos externos de los fotorreceptores (POS) por el EPR progresa en tres etapas 2).
Se estima que la deficiencia aguda transitoria de MerTK es central en la patogenia de ARPE 2). Se sabe que las mutaciones de MerTK causan retinitis pigmentosa en humanos, lo que sugiere una continuidad patológica con ARPE.
Los vacíos de flujo (flow void) en la coriocapilar en la OCTA sugieren un mecanismo similar a la APMPPE 3). Se ha propuesto un mecanismo en el que la isquemia coroidea primaria daña secundariamente los fotorreceptores y la capa de fibras de Henle (HFL), y los hallazgos de OCT indican que la lesión principal de la ARPE se encuentra en las capas retinianas externas, no en la “pigment epiteliopatía”.
Aunque la enfermedad se denomina “pigment epiteliopatía”, los hallazgos de OCT muestran que la ubicación principal son las capas retinianas externas, como la IZ (unión segmento interno/externo) y la EZ (zona elipsoide). La IZ se afecta en el 100% y la EZ en el 95.6% de los casos, mientras que las anomalías de la RPE/membrana de Bruch se limitan al 8.9% 2). Los cambios en la RPE probablemente sean secundarios.
Si la ARPE es una entidad patológica independiente sigue siendo objeto de debate. Existen posturas opuestas: una que niega su carácter de enfermedad independiente como un “mito diagnóstico” y otra que lo apoya como “no un mito diagnóstico” 1, 3). Se están considerando su relación con MEWDS, AMN y APMPPE, así como la posibilidad de inclusión en el espectro paquicoroideo.
Sen et al. (2025) reportaron el ASHH (Signo Angular de Hiperreflectividad de la Capa de Fibras de Henle) en casos presuntos de ARPE 3).
Sen et al. (2025) identificaron ASHH y vacíos de flujo en la coriocapilar en OCTA en casos presuntos de ARPE, sugiriendo que la isquemia coroidea podría estar involucrada en la patogenia de la ARPE 3). Se propuso posicionar la ARPE como uno de los diagnósticos diferenciales de la pigment epiteliopatía paquicoroidea.
Sasajima et al. (2022) reportaron un caso de ARPE que se desarrolló 31 días después de la segunda dosis de la vacuna contra la COVID-19 4). La alteración de EZ/IZ en la OCT se reparó en 5 semanas y la agudeza visual se recuperó a 1.5. Se ha planteado la hipótesis de que la respuesta inmunitaria posterior a la vacunación se dirige contra la RPE o la retina externa, desencadenando inflamación.
La hipótesis de deficiencia de MerTK sigue siendo una hipótesis y necesita verificación directa en casos humanos 2). Sin embargo, el hecho de que la ARPE también pueda ser inducida por fármacos (agonistas del receptor D2) ha llamado la atención sobre el mecanismo por el cual la alteración del ritmo circadiano retiniano mediada por dopamina perturba el desprendimiento de POS 1, 2).