ความชุกและระบาดวิทยา
อายุและเพศที่พบบ่อย: อายุเฉลี่ย 30.6 ปี, เพศหญิง 62.3%, ส่วนใหญ่เป็นข้างเดียว
การเป็นโรคทั้งสองข้าง: พบน้อย 9.8%
อัตราการกลับเป็นซ้ำ: พบน้อย 3%

โรคเยื่อบุผิวรงควัตถุจอตาอักเสบเฉียบพลัน (Acute Retinal Pigment Epitheliitis; ARPE) เป็นโรคอักเสบของจอตาที่พบได้ยาก ไม่ทราบสาเหตุ และจำกัดตัวเอง รายงานครั้งแรกในปี ค.ศ. 1972 โดย Alex E. Krill และ August F. Deutman 1, 2, 4) เรียกอีกชื่อว่า “โรคคริลล์” ตามชื่อผู้ค้นพบ จัดเป็นหนึ่งในกลุ่มอาการจุดขาว
พบบ่อยในผู้ใหญ่ตอนต้นที่มีสุขภาพดี อายุเฉลี่ย 30.6±10.7 ปี (ช่วง 16-55 ปี) พบในผู้หญิงมากกว่า (62.3%) 2) ส่วนใหญ่เกิดข้างเดียว การเกิดสองข้างมีเพียง 9.8% การกลับเป็นซ้ำพบน้อย (3%) 2)
พบความสัมพันธ์กับการติดเชื้อไวรัสใน 25.9% ของผู้ป่วย 2) อาจมีอาการคล้ายไข้หวัดนำมาก่อน เกี่ยวกับยา มีรายงานผู้ป่วยหลังใช้ยาตัวกระตุ้นตัวรับโดปามีน D2 (โบรโมคริปทีน, คาเบอร์โกลีน) หรือหลังฉีดยาบิสฟอสโฟเนตทางหลอดเลือดดำ 1) นอกจากนี้ยังมีรายงานหลังฉีดวัคซีนโควิด-19 หรือวัคซีนไข้หวัดใหญ่ 4)
การถกเถียงยังคงดำเนินต่อไปว่า ARPE เป็นโรคอิสระหรือเป็นชนิดหนึ่งของโรคอื่นๆ เช่น MEWDS, pachychoroid และ AMN 1)
เป็นโรคที่พบได้น้อยมาก แม้ในการทบทวนวรรณกรรม มีเพียง 29 บทความและ 61 รายงานผู้ป่วย และไม่ทราบอุบัติการณ์ที่แน่นอน ทุกครั้งที่มีรายงานผู้ป่วยที่หายาก จะมีการทบทวนแนวคิดของโรคอีกครั้ง
การเริ่มต้นเป็นแบบเฉียบพลัน โดยมีอาการดังต่อไปนี้
ความชุกและระบาดวิทยา
อายุและเพศที่พบบ่อย: อายุเฉลี่ย 30.6 ปี, เพศหญิง 62.3%, ส่วนใหญ่เป็นข้างเดียว
การเป็นโรคทั้งสองข้าง: พบน้อย 9.8%
อัตราการกลับเป็นซ้ำ: พบน้อย 3%
อาการหลักที่ผู้ป่วยรับรู้
ตามัวและภาพบิดเบี้ยว: มีลักษณะเริ่มต้นเฉียบพลัน
จุดบอดกลางตา: สอดคล้องกับรอยโรคที่จอประสาทตาส่วนกลาง
ความผิดปกติในการมองเห็นสี: น้ำเงิน → เขียว, เหลือง → เบจ, แดง → เทา
การพยากรณ์โรคทางสายตา
สายตาครั้งแรกที่ตรวจ: ≈20/40 (สายตาที่แก้ไขแล้ว)
สายตาสุดท้าย: ≈20/20
อัตราการฟื้นตัวสมบูรณ์: ประมาณ 89% กลับมาเป็น 20/20 ภายใน 2 เดือน
ไม่มีความผิดปกติของส่วนหน้าหรือ signs of intraocular inflammation4). ในการตรวจอวัยวะภายในตา พบจุดเม็ดสีเล็กๆ ที่จอประสาทตาส่วนกลาง ล้อมรอบด้วยรัศมีสีขาว-เหลืองที่เม็ดสีน้อย2, 4). รอยโรคมีลักษณะเด่นคือมีแกนดำตรงกลางและรัศมีสีเทา-ขาวรอบๆ
สายตาครั้งแรกที่ตรวจประมาณ 20/40 และในกรณีส่วนใหญ่ สายตาสุดท้ายจะฟื้นตัวเป็นประมาณ 20/202). การตรวจทางไฟฟ้าสรีรวิทยาแสดงให้เห็นการลดลงของแอมพลิจูดคลื่น P50 ใน pERG และการลดลงของความหนาแน่นการตอบสนองใน mfERG ซึ่งสะท้อนถึงความผิดปกติของจอประสาทตาส่วนกลาง1).
ประมาณ 89% ฟื้นตัวเป็น 20/20 ภายใน 2 เดือน อย่างไรก็ตาม มีรายงานการฟื้นตัวที่ไม่สมบูรณ์ในกรณีที่มีการทำลายชั้น ellipsoid (EZ) ใน OCT นานกว่า 12 เดือน หรือรอยโรคกว้างที่ถึงชั้นนิวเคลียสชั้นนอก (ONL) (ดู ผล OCT)
สาเหตุของ ARPE ไม่ทราบแน่ชัด และกรณีส่วนใหญ่ถือว่าไม่ทราบสาเหตุ2). ปัจจัยเสี่ยงที่ทราบในปัจจุบันมีดังนี้:
การติดเชื้อไวรัส (พบบ่อยที่สุด) 25.9% ของกรณีมีรายงานความเกี่ยวข้องกับการติดเชื้อไวรัส2). อาการคล้ายไข้หวัดอาจเกิดขึ้นก่อนการเริ่มต้นของโรค
หลังการฉีดวัคซีน มีรายงานการเกิดอาการ 31 วันหลังจากได้รับวัคซีนโควิด-19 เข็มที่สอง ในกรณีดังกล่าว มีไข้ต่ำ (37.3–37.5°C) และปวดข้อเป็นเวลา 2 วันหลังฉีดวัคซีน และได้รับวัคซีนไข้หวัดใหญ่ก่อนหน้านั้น 5 วัน 4) Bolletta และคณะรายงานกรณีการอักเสบของตา 28–30 วันหลังได้รับวัคซีนโควิด-19 4)
จากยา มีรายงานการเกิดอาการระหว่างการรักษาภาวะโปรแลคตินในเลือดสูงด้วยยาตัวรับโดปามีน D2 (bromocriptine, cabergoline) 1) นอกจากนี้ยังมีกรณีหลังการฉีด bisphosphonate ทางหลอดเลือดดำ 1)
มีรายงานการเกิดอาการหลังการฉีดวัคซีนโควิด-19 และวัคซีนไข้หวัดใหญ่ 4) ปฏิกิริยาภูมิคุ้มกันที่ถูกกระตุ้นโดยการฉีดวัคซีนอาจเป็นตัวกระตุ้น แต่ยังไม่มีการพิสูจน์ความสัมพันธ์เชิงสาเหตุ
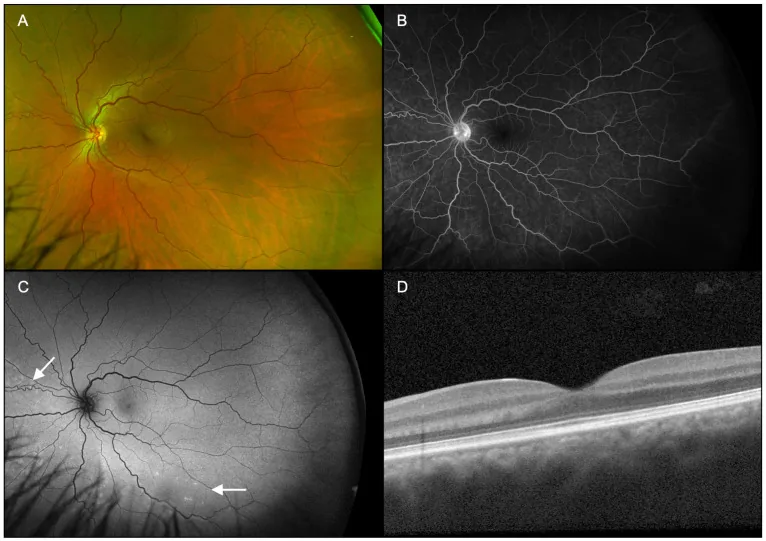
การวินิจฉัย ARPE ทำได้โดยการรวมการตรวจภาพหลายอย่างเข้าด้วยกัน ด้านล่างนี้คือลักษณะเฉพาะของการตรวจแต่ละอย่าง
OCT (เครื่องตรวจการเชื่อมโยงกันเชิงแสง) เป็นเครื่องมือที่สำคัญที่สุดในการวินิจฉัยและติดตามผล
ความถี่ของการเกิดโรคในแต่ละชั้นจอประสาทตาและระยะเวลาในการหายแสดงไว้ด้านล่าง
| ชั้นที่ได้รับผลกระทบ | ความถี่ | ระยะเวลาในการหาย |
|---|---|---|
| IZ (รอยต่อส่วนใน/ส่วนนอก) | 100% | 9.1±8.3 สัปดาห์ |
| EZ (โซนรูปไข่) | 95.6% | 7.2±5.2 สัปดาห์ |
| ELM (เยื่อจำกัดชั้นนอก) | 35.6% | 5.1±4.8 สัปดาห์ |
ผลการตรวจที่สำคัญมีดังนี้:
ลักษณะเฉพาะของแต่ละวิธีการตรวจแสดงไว้ด้านล่าง
| การตรวจ | ลักษณะเฉพาะ | อัตราการพบผลบวก |
|---|---|---|
| FA | การเรืองแสงทะลุผ่านโดยไม่มีการรั่วซึม | 83.6% |
| ICGA | รัศมีเรืองแสงรูปดอกกุหลาบ | 84.6% |
| การเรืองแสงเองของจอตา | การเรืองแสงมากเกินไปเล็กน้อยบริเวณรอยโรค | 40% |
จำเป็นต้องแยกโรคจากโรคต่อไปนี้3, 4)
ARPE เป็นโรคที่จำกัดตัวเอง คาดว่าจะดีขึ้นเองภายใน 6-12 สัปดาห์ โดยพื้นฐานแล้วไม่จำเป็นต้องรักษาเชิงรุก 2)
การสังเกตเป็นพื้นฐาน รายงานหลายฉบับแสดงให้เห็นว่าการมองเห็นฟื้นคืนเองโดยไม่ต้องรักษา ในกรณีของ Kilic (2021) การมองเห็นกลับมาเป็น 20/20 หลังจากหนึ่งเดือนโดยไม่ต้องรักษา 1) ในกรณี ARPE หลังวัคซีนของ Sasajima และคณะ (2022) การมองเห็นกลับมาเป็น 1.5 (เทียบเท่า 20/13) หลังจาก 5 สัปดาห์โดยไม่ต้องรักษา 4)
สเตียรอยด์ยังไม่มีการพิสูจน์ประสิทธิภาพ มีรายงานกรณีที่ฟื้นตัวหลังจาก 6 เดือนด้วยสเตียรอยด์ชนิดรับประทาน 3) แต่ก็มีรายงานว่ากลุ่มที่ได้รับสเตียรอยด์ฟื้นตัวช้ากว่ากลุ่มที่ไม่ได้รับการรักษา การตัดสินใจเริ่มการรักษาและการสังเกตเป็นแนวทางพื้นฐาน
โดยพื้นฐานแล้วไม่จำเป็นต้องรักษา และจะดีขึ้นเองภายใน 6-12 สัปดาห์ ไม่มีหลักฐานว่าสเตียรอยด์ช่วยให้ฟื้นตัวเร็วขึ้น และมีรายงานว่าอาจทำให้ฟื้นตัวช้าลง แนะนำให้สังเกตเป็นระยะด้วย OCT
พยาธิสรีรวิทยาของ ARPE ยังไม่เป็นที่เข้าใจอย่างสมบูรณ์ แต่มีสมมติฐานหลายข้อถูกเสนอขึ้น
สมมติฐานการขาด MerTK
ความผิดปกติของฟาโกไซโทซิสของ POS: การขาด MerTK → การสะสมของ POS → การสะท้อนแสงสูงของชั้นนอก → การเสื่อมของเซลล์รับแสง
สามขั้นตอนของความผิดปกติ: การรับรู้และการจับ (αvβ5 + MFG-E8), การนำเข้าเซลล์ (การกระตุ้น MerTK), การย่อยในไลโซโซม
โรคที่เกี่ยวข้อง: การกลายพันธุ์ของ MerTK ทำให้เกิด retinitis pigmentosa ในมนุษย์
สมมติฐานภาวะขาดเลือดของคอรอยด์
ผล OCTA: พบ flow void ในชั้น choroidal capillary lamina
ความคล้ายคลึงกับ APMPPE: ภาวะขาดเลือดคอรอยด์ปฐมภูมิ → ความเสียหายทุติยภูมิต่อเซลล์รับแสงและชั้น Henle
การปรากฏของ ASHH: การสะท้อนแสงสูงของชั้นเส้นใย Henle บ่งชี้ความสัมพันธ์กับภาวะขาดเลือดคอรอยด์
สมมติฐานความผิดปกติของจังหวะชีวภาพ
ความผิดปกติของระบบโดปามีน: ตัวกระตุ้นตัวรับ D2 ถูกเสนอว่าทำให้เกิด ARPE
ความผิดปกติของการหลุด POS: นาฬิกาชีวภาพของจอประสาทตาควบคุมการหลุดของแผ่น POS
การกระตุ้นตัวรับ D2: การยับยั้งช่องว่างระหว่างเซลล์รูปกรวยและรูปแท่ง → ความไวของเซลล์รับแสงลดลง
กระบวนการฟาโกไซโทซิสของส่วนนอกเซลล์รับแสง (POS) โดย RPE ดำเนินไปในสามขั้นตอน2).
การขาด MerTK แบบเฉียบพลันชั่วคราวถูกสันนิษฐานว่าเป็นศูนย์กลางของพยาธิกำเนิด ARPE2). การกลายพันธุ์ของ MerTK เป็นที่ทราบว่าทำให้เกิด retinitis pigmentosa ในมนุษย์ ซึ่งบ่งชี้ถึงความต่อเนื่องของโรคกับ ARPE.
การพบ flow void ในชั้นเส้นเลือดฝอยคอรอยด์ (choriocapillaris) จากการตรวจ OCTA บ่งชี้ถึงกลไกที่คล้ายคลึงกับ APMPPE 3) มีการเสนอกลไกที่ภาวะขาดเลือดของคอรอยด์ปฐมภูมิทำให้เกิดความเสียหายทุติยภูมิต่อเซลล์รับแสงและชั้นเส้นใยเฮนเล (HFL) และผลการตรวจ OCT แสดงให้เห็นว่ารอยโรคหลักของ ARPE อยู่ในชั้นจอประสาทตาชั้นนอก ไม่ใช่ “pigment epithelitis”
แม้ว่าชื่อโรคจะเป็น “pigment epithelitis” แต่ผล OCT แสดงให้เห็นว่าชั้นจอประสาทตาชั้นนอก เช่น IZ (รอยต่อปลายด้านใน/ด้านนอก) และ EZ (โซนรูปไข่) เป็นตำแหน่งหลัก IZ ได้รับผลกระทบ 100%, EZ 95.6% ในขณะที่ความผิดปกติของ RPE/เยื่อบรูคมีเพียง 8.9% 2) การเปลี่ยนแปลงของ RPE มีแนวโน้มที่จะเป็นทุติยภูมิ
ยังคงมีการถกเถียงกันว่า ARPE เป็นโรคที่มีตัวตนอิสระหรือไม่ มีทั้งจุดยืนที่ปฏิเสธความเป็นอิสระของโรคในฐานะ “ความเชื่อผิดๆ ในการวินิจฉัย” และจุดยืนที่สนับสนุนว่า “ไม่ใช่ความเชื่อผิดๆ ในการวินิจฉัย” 1, 3) กำลังมีการศึกษาความสัมพันธ์กับ MEWDS, AMN, APMPPE และความเป็นไปได้ในการรวมอยู่ในสเปกตรัม pachychoroid
Sen และคณะ (2025) รายงาน ASHH (สัญญาณเชิงมุมของการสะท้อนแสงสูงของชั้นเส้นใยเฮนเล) ในกรณีที่สงสัยว่าเป็น ARPE 3)
Sen และคณะ (2025) ระบุ ASHH และ flow void ในชั้นเส้นเลือดฝอยคอรอยด์จากการตรวจ OCTA ในกรณีที่สงสัยว่าเป็น ARPE ซึ่งบ่งชี้ว่าภาวะขาดเลือดของคอรอยด์อาจเกี่ยวข้องกับการเกิดโรค ARPE 3) มีการเสนอให้จัด ARPE เป็นหนึ่งในโรคที่ต้องแยกจาก pachychoroid pigment epitheliopathy
Sasajima และคณะ (2022) รายงานผู้ป่วย ARPE ที่เกิดขึ้น 31 วันหลังได้รับวัคซีน COVID-19 เข็มที่สอง 4) การทำลาย EZ/IZ จากการตรวจ OCT ได้รับการซ่อมแซมภายใน 5 สัปดาห์ และการมองเห็นกลับมาเป็น 1.5 มีการเสนอสมมติฐานว่าปฏิกิริยาภูมิคุ้มกันหลังการฉีดวัคซีนกำหนดเป้าหมายไปที่ RPE หรือจอประสาทตาชั้นนอก ทำให้เกิดการอักเสบ
สมมติฐานการขาด MerTK ยังคงเป็นเพียงสมมติฐานในขณะนี้ และจำเป็นต้องมีการตรวจสอบโดยตรงในผู้ป่วยมนุษย์ 2) อย่างไรก็ตาม ข้อเท็จจริงที่ว่า ARPE สามารถเกิดจากยา (ตัวกระตุ้นตัวรับ D2) ได้เช่นกัน ได้นำไปสู่ความสนใจในกลไกที่ความผิดปกติของจังหวะชีวภาพของจอประสาทตาผ่านระบบโดปามีนรบกวนการหลุดออกของส่วนนอกของเซลล์รับแสง 1, 2)