Prävalenz und Epidemiologie
Häufiges Alter und Geschlecht : Durchschnittsalter 30,6 Jahre, Frauen 62,3 %, meist einseitig
Beidseitige Beteiligung : 9,8 % selten
Rezidivrate : 3 % selten

Die akute retinale Pigmentepitheliitis (Acute Retinal Pigment Epitheliitis; ARPE) ist eine seltene idiopathische und selbstlimitierende entzündliche Netzhauterkrankung, die erstmals 1972 von Alex E. Krill und August F. Deutman beschrieben wurde1, 2, 4). Sie wird auch als „Krill-Krankheit“ bezeichnet. Sie wird zu den White-Dot-Syndromen gezählt.
Sie tritt bevorzugt bei gesunden jungen Erwachsenen auf, mit einem Durchschnittsalter von 30,6 ± 10,7 Jahren (Spanne 16–55 Jahre) und einer weiblichen Dominanz (62,3 %)2). Sie tritt meist einseitig auf, eine beidseitige Beteiligung liegt nur bei 9,8 % der Fälle vor. Rezidive sind selten (3 %)2).
Ein Zusammenhang mit einer Virusinfektion wird bei 25,9 % der Fälle berichtet2). Grippeähnliche Symptome können vorausgehen. Im Zusammenhang mit Medikamenten wurden Fälle nach Gabe von D2-Dopaminrezeptor-Agonisten (Bromocriptin, Cabergolin) oder intravenösen Bisphosphonaten berichtet1). Auch Fälle nach COVID-19-Impfung und Influenza-Impfung wurden beschrieben4).
Das Konzept, ob ARPE eine eigenständige Erkrankung oder eine Form anderer Erkrankungen wie MEWDS, Pachychoroid, AMN usw. ist, wird weiterhin diskutiert 1).
Es ist eine äußerst seltene Erkrankung. Selbst in Literaturübersichten sind nur 29 Artikel und 61 Fälle enthalten, und die genaue Inzidenz ist unbekannt. Jedes Mal, wenn ein seltener Fall berichtet wird, wird das Krankheitskonzept überarbeitet.
Der Beginn ist akut und zeigt die folgenden Symptome.
Prävalenz und Epidemiologie
Häufiges Alter und Geschlecht : Durchschnittsalter 30,6 Jahre, Frauen 62,3 %, meist einseitig
Beidseitige Beteiligung : 9,8 % selten
Rezidivrate : 3 % selten
Hauptsymptome (subjektiv)
Verschwommenes Sehen und Metamorphopsie : akuter Beginn charakteristisch
Zentralskotom : entspricht einer Makulaläsion
Farbsehstörung : Blau → Grün, Gelb → Beige, Rot → Grau
Sehprognose
Sehschärfe bei Erstvorstellung : ≈20/40 (korrigierte Sehschärfe)
Endgültige Sehschärfe : ≈20/20
Vollständige Erholungsrate : etwa 89% erreichen 20/20 innerhalb von 2 Monaten
Es werden keine Vorderabschnittsanomalien oder intraokularen Entzündungszeichen festgestellt4). Funduskopisch zeigen sich feine Pigmentflecken, umgeben von einem gelb-weißen hypopigmentierten Halo in der Makularegion2, 4). Das Erscheinungsbild ist charakterisiert durch einen dunklen Kern in der Mitte und einen grau-weißen Halo in der Peripherie.
Die Sehschärfe bei Erstvorstellung beträgt etwa 20/40, und in den meisten Fällen erholt sich die endgültige Sehschärfe auf etwa 20/202). Elektrophysiologische Untersuchungen zeigen eine verminderte Amplitude der P50-Welle im pERG und eine reduzierte Antwortdichte im mfERG, was auf eine Makuladysfunktion hinweist1).
Etwa 89% erreichen innerhalb von 2 Monaten 20/20. Allerdings wurde über unvollständige Erholung berichtet, wenn die EZ (Ellipsoidzone)-Unterbrechung im OCT länger als 12 Monate anhält oder bei ausgedehnten Läsionen, die die ONL (äußere Körnerschicht) erreichen (siehe OCT-Befunde).
Die Ursache der ARPE ist unbekannt, und die meisten Fälle gelten als idiopathisch2). Derzeit bekannte Risikofaktoren sind die folgenden.
Virusinfektion (am häufigsten) Bei 25,9% der Fälle wurde ein Zusammenhang mit einer Virusinfektion berichtet2). Vor Ausbruch der Erkrankung können grippeähnliche Symptome auftreten.
Nach Impfung Es wurde ein Fall berichtet, bei dem die Erkrankung 31 Tage nach der zweiten Dosis des COVID-19-Impfstoffs auftrat. In diesem Fall traten zwei Tage lang leichtes Fieber (37,3–37,5 °C) und Gelenkschmerzen nach der Impfung auf, und der Grippeimpfstoff war fünf Tage zuvor verabreicht worden 4). Bolletta et al. berichteten über Fälle von Augenentzündung 28–30 Tage nach der COVID-19-Impfung 4).
Medikamentös Es wurden Fälle während der Behandlung von Hyperprolaktinämie mit D2-Dopaminrezeptor-Agonisten (Bromocriptin, Cabergolin) berichtet 1). Es gibt auch Fälle nach intravenöser Bisphosphonat-Gabe 1).
Es wurden Fälle nach COVID-19- oder Grippeimpfung berichtet 4). Die durch die Impfung ausgelöste Immunreaktion könnte ein Auslöser sein, aber ein kausaler Zusammenhang ist noch nicht nachgewiesen.
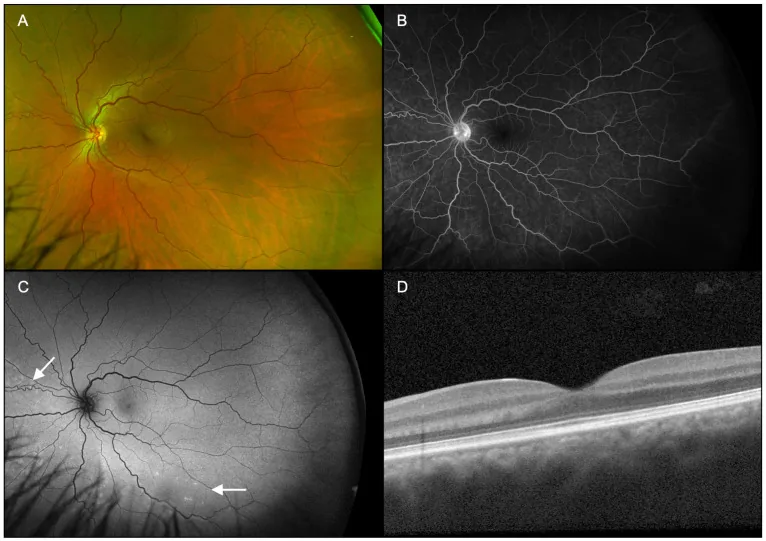
Die Diagnose der ARPE erfolgt durch eine Kombination mehrerer bildgebender Verfahren. Die charakteristischen Befunde der einzelnen Untersuchungen sind unten aufgeführt.
Die OCT (optische Kohärenztomographie) ist das wichtigste Diagnose- und Verlaufsinstrument.
Die Häufigkeit der Beteiligung jeder Netzhautschicht und die Heilungsdauer sind unten aufgeführt.
| Betroffene Schicht | Häufigkeit | Heilungsdauer |
|---|---|---|
| IZ (Verbindung Innen-/Außensegment) | 100 % | 9,1 ± 8,3 Wochen |
| EZ (Ellipsoidzone) | 95,6 % | 7,2 ± 5,2 Wochen |
| ELM (äußere Grenzmembran) | 35,6 % | 5,1 ± 4,8 Wochen |
Die wichtigsten Befunde sind wie folgt.
Die charakteristischen Befunde der einzelnen Bildgebungsmodalitäten sind unten aufgeführt.
| Untersuchung | Charakteristischer Befund | Positivitätsrate |
|---|---|---|
| FA | Transmissionshyperfluoreszenz, keine Leckage | 83,6 % |
| ICGA | Kokardenartiger hyperfluoreszenter Halo | 84,6 % |
| Fundus-Autofluoreszenz | Leichte Hyperfluoreszenz der Läsion | 40% |
Die Abgrenzung zu folgenden Erkrankungen ist wichtig 3, 4).
ARPE ist eine selbstlimitierende Erkrankung, bei der eine spontane Besserung innerhalb von 6–12 Wochen zu erwarten ist. Grundsätzlich ist keine aktive Behandlung erforderlich 2).
Beobachtung ist die Grundlage Viele Berichte zeigen eine spontane Erholung des Sehvermögens ohne Behandlung. Im Fall von Kilic (2021) erholte sich das Sehvermögen nach einem Monat ohne Behandlung auf 20/20 1). Im Fall von ARPE nach Impfung von Sasajima et al. (2022) erholte sich das Sehvermögen nach 5 Wochen ohne Behandlung auf 1,5 (entspricht 20/13) 4).
Wirksamkeit von Steroiden nicht belegt Obwohl es Berichte über Fälle gibt, die sich nach 6 Monaten unter oralen Steroiden erholten 3), gibt es auch Berichte, dass die Steroidgruppe langsamer genesen ist als die unbehandelte Gruppe. Die Entscheidung zur Behandlung und die Beobachtung sind die Grundpfeiler.
Grundsätzlich ist keine Behandlung erforderlich, und die Erkrankung heilt innerhalb von 6–12 Wochen spontan ab. Es gibt keine Evidenz, dass die Gabe von Steroiden die Erholung beschleunigt; vielmehr gibt es Berichte über eine mögliche Verzögerung der Erholung. Regelmäßige OCT-Kontrollen werden empfohlen.
Die Pathophysiologie der ARPE ist nicht vollständig geklärt, aber es wurden mehrere Hypothesen aufgestellt.
MerTK-Mangel-Hypothese
POS-Phagozytose-Störung: MerTK-Mangel → POS-Akkumulation → hohe Reflektivität der äußeren Schichten → Photorezeptordegeneration
Drei Stufen der Störung: Erkennung und Bindung (αvβ5 + MFG-E8), Aufnahme (MerTK-Aktivierung), lysosomale Verdauung
Assoziierte Erkrankungen: MerTK-Mutationen verursachen beim Menschen Retinitis pigmentosa.
Choroideale Ischämie-Hypothese
Hypothese der zirkadianen Rhythmusstörung
Störung des Dopaminsystems: D2-Rezeptor-Agonisten könnten ARPE auslösen.
Anormales POS-Shedding: Die zirkadiane Uhr der Netzhaut steuert das POS-Disc-Shedding.
D2-Rezeptor-Stimulation: Hemmung der Zapfen-Stäbchen-Gap-Junctions → verminderte Lichtempfindlichkeit der Photorezeptoren.
Die Phagozytose der Photorezeptor-Außensegmente (POS) durch das RPE erfolgt in drei Schritten2).
Ein akuter vorübergehender MerTK-Mangel wird als zentral für die Pathogenese der ARPE angenommen2). MerTK-Mutationen verursachen beim Menschen Retinitis pigmentosa, was auf eine Krankheitskontinuität mit ARPE hindeutet.
Die Flow-Voids der Choriokapillaris im OCTA deuten auf einen ähnlichen Mechanismus wie bei APMPPE hin 3). Es wurde ein Mechanismus vorgeschlagen, bei dem eine primäre Aderhautischämie sekundär die Photorezeptoren und die Henle-Faserschicht (HFL) schädigt. Die OCT-Befunde zeigen, dass die Hauptläsion der ARPE in den äußeren Netzhautschichten und nicht in der „Pigmentepithelitis“ liegt.
Obwohl die Krankheit als „Pigmentepithelitis“ bezeichnet wird, zeigen OCT-Befunde, dass die äußeren Netzhautschichten wie IZ (Inneres/Äußeres Segment Junction) und EZ (Ellipsoidzone) hauptsächlich betroffen sind. IZ ist in 100 % der Fälle betroffen, EZ in 95,6 %, während Anomalien der RPE/Bruch-Membran nur in 8,9 % der Fälle auftreten 2). RPE-Veränderungen sind wahrscheinlich sekundär.
Die Debatte darüber, ob ARPE eine eigenständige Krankheitsentität ist, dauert an. Es stehen sich zwei Positionen gegenüber: diejenige, die die Eigenständigkeit als „diagnostischen Mythos“ ablehnt, und diejenige, die sie als „keinen diagnostischen Mythos“ unterstützt 1, 3). Die Beziehungen zu MEWDS, AMN, APMPPE und die Möglichkeit einer Einbeziehung in das Pachychoroid-Spektrum werden untersucht.
Sen et al. (2025) berichteten über ASHH (Angular Sign of Henle Fiber Layer Hyperreflectivity) bei vermuteten ARPE-Fällen 3).
Sen et al. (2025) identifizierten ASHH und Flow-Voids der Choriokapillaris im OCTA bei vermuteten ARPE-Fällen, was auf eine mögliche Beteiligung der Aderhautischämie an der Pathogenese der ARPE hindeutet 3). Es wurde vorgeschlagen, ARPE als eine der Differentialdiagnosen der Pachychoroid-Pigmentepitheliopathie zu betrachten.
Sasajima et al. (2022) berichteten über einen ARPE-Fall, der 31 Tage nach der zweiten Dosis des COVID-19-Impfstoffs auftrat 4). Die OCT-Diskontinuitäten von EZ/IZ heilten innerhalb von 5 Wochen ab, und die Sehschärfe erholte sich auf 1,5. Es wurde die Hypothese aufgestellt, dass die Immunreaktion nach der Impfung auf das RPE oder die äußere Netzhaut abzielt und eine Entzündung auslöst.
Die MerTK-Mangel-Hypothese befindet sich derzeit noch im Hypothesenstadium und bedarf einer direkten Validierung an menschlichen Fällen2). Die Tatsache, dass ARPE auch medikamenteninduziert (durch D2-Rezeptor-Agonisten) auftreten kann, lenkt jedoch die Aufmerksamkeit auf den Mechanismus, dass eine über das Dopaminsystem vermittelte Störung des zirkadianen Rhythmus der Netzhaut die POS-Abstoßung stört1, 2).