Predileção e epidemiologia
Idade e sexo: Idade média 30,6 anos, 62,3% mulheres, a maioria unilateral
Envolvimento bilateral: Raro, 9,8%
Taxa de recorrência: Rara, 3%

A epiteliite pigmentar retiniana aguda (Acute Retinal Pigment Epitheliitis; ARPE) é uma doença inflamatória retiniana rara, idiopática e autolimitante, relatada pela primeira vez em 1972 por Alex E. Krill e August F. Deutman 1, 2, 4). É também chamada de “doença de Krill” em homenagem aos seus descobridores. É classificada como uma das síndromes de pontos brancos.
Ocorre predominantemente em adultos jovens saudáveis, com idade média de 30,6±10,7 anos (variação 16-55 anos), predominância feminina (62,3%) 2). Acomete principalmente um olho, com envolvimento bilateral em apenas 9,8% dos casos. A recorrência é rara (3%) 2).
Associação com infecção viral é relatada em 25,9% dos casos 2). Sintomas gripais podem preceder. Quanto a medicamentos, foram relatados casos após uso de agonistas do receptor de dopamina D2 (bromocriptina, cabergolina) ou após infusão intravenosa de bisfosfonatos 1). Também foram relatados casos após vacinação contra COVID-19 ou vacina contra influenza 4).
O debate continua sobre se a ARPE é uma doença independente ou um tipo de outras doenças como MEWDS, pachychoroid e AMN 1).
É uma doença extremamente rara. Mesmo na revisão da literatura, houve apenas 29 artigos e 61 casos, e a incidência exata é desconhecida. Cada vez que um caso raro é relatado, o conceito da doença é revisado.
O início é agudo, com os seguintes sintomas.
Predileção e epidemiologia
Idade e sexo: Idade média 30,6 anos, 62,3% mulheres, a maioria unilateral
Envolvimento bilateral: Raro, 9,8%
Taxa de recorrência: Rara, 3%
Principais Sintomas Subjetivos
Visão turva e distorcida: Caracterizada por início agudo
Escotoma central: Correspondente à lesão macular
Anomalia na visão de cores: Azul → verde, amarelo → bege, vermelho → cinza
Prognóstico Visual
Acuidade visual inicial: ≈20/40 (acuidade corrigida)
Acuidade visual final: ≈20/20
Taxa de recuperação completa: Cerca de 89% atingem 20/20 em 2 meses
Não há anormalidades no segmento anterior ou sinais de inflamação intraocular4). No exame de fundo de olho, observam-se pontos de pigmento fino na mácula circundados por um halo hipopigmentado amarelo-esbranquiçado2, 4). A lesão tem aparência característica com um núcleo preto no centro e um halo acinzentado-esbranquiçado ao redor.
A acuidade visual inicial é de aproximadamente 20/40, e na maioria dos casos a acuidade final recupera para cerca de 20/202). Exames eletrofisiológicos mostram redução na amplitude da onda P50 no pERG e redução na densidade de resposta no mfERG, refletindo disfunção macular1).
Cerca de 89% recuperam para 20/20 em 2 meses. No entanto, há relatos de recuperação incompleta em casos com destruição da zona elipsoide (EZ) na OCT persistindo por mais de 12 meses, ou lesões extensas que atingem a camada nuclear externa (ONL) (ver achados de OCT).
A causa da ARPE é desconhecida, e a maioria dos casos é considerada idiopática2). Os fatores de risco atualmente conhecidos são os seguintes:
Infecção viral (mais comum) 25,9% dos casos estão associados a infecção viral2). Sintomas gripais podem preceder o início da doença.
Após vacinação Foi relatado início 31 dias após a segunda dose da vacina COVID-19. Nesse caso, houve febre baixa (37,3–37,5°C) e dor articular por 2 dias após a vacinação, e a vacina contra influenza também foi administrada 5 dias antes 4). Bolletta et al. relataram casos de inflamação ocular 28–30 dias após a vacina COVID-19 4).
Induzido por medicamentos Foi relatado início durante tratamento de hiperprolactinemia com agonistas do receptor de dopamina D2 (bromocriptina, cabergolina) 1). Também existem casos após injeção intravenosa de bifosfonatos 1).
Foram relatados casos após vacinação contra COVID-19 e influenza 4). A reação imunológica desencadeada pela vacinação pode ser um gatilho, mas a relação causal ainda não foi estabelecida.
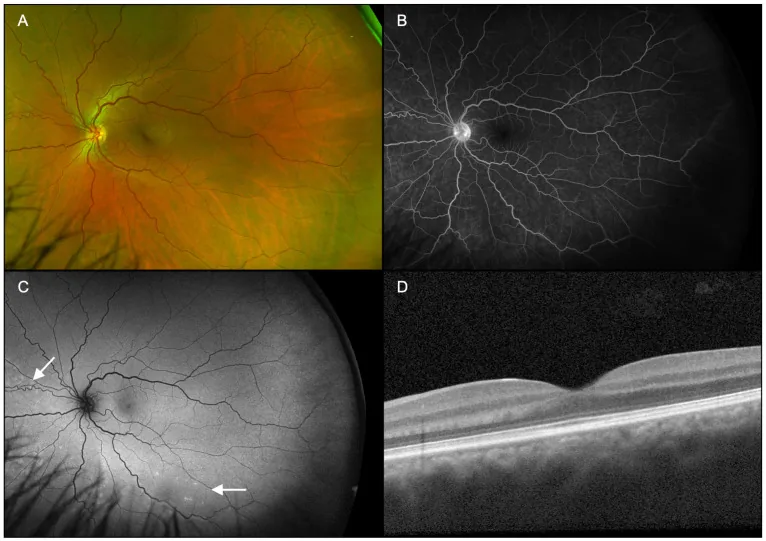
O diagnóstico de ARPE é feito combinando múltiplos exames de imagem. Abaixo estão os achados característicos de cada exame.
A OCT (Tomografia de Coerência Óptica) é a ferramenta mais importante para diagnóstico e acompanhamento.
A frequência de envolvimento de cada camada retiniana e o período de cicatrização são mostrados abaixo.
| Camada afetada | Frequência | Período de cicatrização |
|---|---|---|
| IZ (junção segmento interno/externo) | 100% | 9,1±8,3 semanas |
| EZ (zona elipsoide) | 95,6% | 7,2±5,2 semanas |
| ELM (membrana limitante externa) | 35,6% | 5,1±4,8 semanas |
Os principais achados são os seguintes:
Os achados característicos de cada modalidade de exame são mostrados abaixo.
| Exame | Achados Característicos | Taxa de Positividade |
|---|---|---|
| FA | Hiperfluorescência de transmissão sem vazamento | 83,6% |
| ICGA | Halos hiperfluorescentes em forma de cocar | 84,6% |
| Autofluorescência de fundo | Hiperfluorescência leve na lesão | 40% |
É importante diferenciar das seguintes doenças3, 4).
ARPE é uma doença autolimitada, com melhora espontânea esperada em 6-12 semanas. Basicamente, nenhum tratamento ativo é necessário 2).
Observação é a base Muitos relatos mostram recuperação espontânea da acuidade visual sem tratamento. No caso de Kilic (2021), a acuidade visual retornou para 20/20 após um mês sem tratamento 1). No caso de ARPE pós-vacina de Sasajima et al. (2022), a acuidade visual retornou para 1,5 (equivalente a 20/13) após 5 semanas sem tratamento 4).
Esteroides não têm eficácia estabelecida Há relatos de casos que se recuperaram após 6 meses com esteroides orais 3), mas também há relatos de que o grupo com esteroides teve recuperação mais lenta que o grupo não tratado. A decisão de iniciar o tratamento e a observação são a estratégia básica.
Basicamente, nenhum tratamento é necessário e a melhora ocorre espontaneamente em 6-12 semanas. Não há evidências de que os esteroides acelerem a recuperação, havendo relatos de possível retardo. A observação periódica com OCT é recomendada.
A fisiopatologia da ARPE não é completamente compreendida, mas várias hipóteses foram propostas.
Hipótese de Deficiência de MerTK
Distúrbio da fagocitose de POS: Deficiência de MerTK → acúmulo de POS → hiperrefletividade da camada externa → degeneração fotorreceptora
Três estágios do distúrbio: Reconhecimento e ligação (αvβ5 + MFG-E8), internalização (ativação de MerTK), digestão lisossomal
Doenças relacionadas: Mutações no MerTK causam retinite pigmentosa em humanos
Hipótese de Isquemia Coroidal
Hipótese de Distúrbio do Ritmo Circadiano
Alteração do sistema dopaminérgico: Agonistas do receptor D2 sugerem causar ARPE
Anormalidade na liberação de POS: O relógio circadiano da retina controla a liberação de discos de POS
Estimulação do receptor D2: Inibição das junções comunicantes entre cones e bastonetes → redução da sensibilidade dos fotorreceptores
A fagocitose do segmento externo dos fotorreceptores (POS) pelo EPR ocorre em três etapas2).
A deficiência aguda e transitória de MerTK é considerada central na patogênese da ARPE2). Sabe-se que mutações no MerTK causam retinite pigmentosa em humanos, sugerindo continuidade da doença com ARPE.
As áreas de ausência de fluxo (flow void) na lâmina capilar coroidal na OCTA sugerem um mecanismo semelhante ao da APMPPE 3). Foi proposto um mecanismo no qual a isquemia coroidal primária danifica secundariamente os fotorreceptores e a camada de fibras de Henle (HFL), e os achados de OCT mostram que a lesão principal da ARPE está nas camadas externas da retina, e não na “pigment epitelite”.
Embora o nome da doença seja “pigment epitelite”, os achados de OCT mostram que as camadas externas da retina, como IZ (junção segmento interno/externo) e EZ (zona elipsoide), são o local principal. A IZ é afetada em 100%, a EZ em 95,6%, enquanto anormalidades da EPR/membrana de Bruch ocorrem em apenas 8,9% 2). As alterações da EPR são provavelmente secundárias.
Ainda há debate sobre se a ARPE é ou não uma entidade patológica independente. Há uma posição que nega sua independência como “mito diagnóstico” e outra que a apoia como “não um mito diagnóstico” 1, 3). A relação com MEWDS, AMN, APMPPE e a possibilidade de inclusão no espectro paquicoroide estão sendo estudadas.
Sen et al. (2025) relataram o ASHH (Sinal Angular de Hiperrefletividade da Camada de Fibras de Henle) em casos suspeitos de ARPE 3).
Sen et al. (2025) identificaram ASHH e áreas de ausência de fluxo na lâmina capilar coroidal na OCTA em casos suspeitos de ARPE, sugerindo que a isquemia coroidal pode estar envolvida na patogênese da ARPE 3). Foi proposto posicionar a ARPE como um dos diagnósticos diferenciais da pigment epiteliopatia paquicoroide.
Sasajima et al. (2022) relataram um caso de ARPE que surgiu 31 dias após a segunda dose da vacina COVID-19 4). A destruição de EZ/IZ na OCT foi reparada em 5 semanas, e a acuidade visual retornou a 1,5. Foi proposta a hipótese de que a reação imune pós-vacina tem como alvo a EPR ou a retina externa, causando inflamação.
A hipótese de deficiência de MerTK ainda é apenas uma hipótese neste momento, necessitando de verificação direta em casos humanos 2). No entanto, o fato de que a ARPE também pode ser induzida por medicamentos (agonistas do receptor D2) tem chamado a atenção para o mecanismo pelo qual os distúrbios do ritmo circadiano da retina mediados pelo sistema dopaminérgico perturbam a eliminação dos segmentos externos dos fotorreceptores 1, 2).