شیوع و همهگیریشناسی
سن و جنس شایع: میانگین سنی ۳۰.۶ سال، ۶۲.۳٪ زن، بیشتر یک طرفه
درگیری دو طرفه: ۹.۸٪ (نادر)
نرخ عود: ۳٪ (نادر)

اپیتلیت حاد رنگدانه شبکیه (ARPE) یک بیماری التهابی نادر، ایدیوپاتیک و خودمحدودشونده شبکیه است که اولین بار در سال 1972 توسط Alex E. Krill و August F. Deutman گزارش شد1, 2, 4). این بیماری به نام کاشفان آن «بیماری کریل» نیز نامیده میشود. در گروه سندرمهای نقطه سفید طبقهبندی میگردد.
این بیماری بیشتر در بزرگسالان جوان سالم رخ میدهد؛ میانگین سنی 30.6±10.7 سال (محدوده 16 تا 55 سال) و غلبه با زنان (62.3%) است2). معمولاً یکطرفه بروز میکند و درگیری دوطرفه تنها در 9.8% موارد دیده میشود. عود نادر است (3%)2).
ارتباط با عفونت ویروسی در 25.9% موارد گزارش شده است2). ممکن است علائم شبهسرماخوردگی پیش از آن رخ دهد. از نظر دارویی، بروز بیماری پس از مصرف آگونیستهای گیرنده دوپامین D2 (بروموکریپتین، کابرگولین) و تزریق داخلوریدی بیسفسفوناتها گزارش شده است1). همچنین مواردی پس از واکسیناسیون کووید-19 و واکسن آنفولانزا گزارش شده است4).
اینکه ARPE یک بیماری مستقل است یا نوعی از بیماریهای دیگر مانند MEWDS، pachychoroid، AMN و غیره، هنوز موضوع بحث است1).
این بیماری بسیار نادر است. در مرور متون، تنها ۶۱ مورد در ۲۹ مقاله گزارش شده است و میزان دقیق بروز آن مشخص نیست. با هر گزارش مورد نادر، مفهوم بیماری بازبینی میشود.
شروع بیماری حاد است و علائم زیر را نشان میدهد:
شیوع و همهگیریشناسی
سن و جنس شایع: میانگین سنی ۳۰.۶ سال، ۶۲.۳٪ زن، بیشتر یک طرفه
درگیری دو طرفه: ۹.۸٪ (نادر)
نرخ عود: ۳٪ (نادر)
علائم ذهنی اصلی
تاری دید و دگرگونی بینایی: شروع حاد مشخصه است
نقطه کور مرکزی: مربوط به ضایعه ماکولا
اختلال دید رنگی: آبی به سبز، زرد به بژ، قرمز به خاکستری
پیشآگهی بینایی
دید اولیه: ≈20/40 (دید اصلاحشده)
دید نهایی: ≈20/20
نرخ بهبودی کامل: حدود 89% در عرض 2 ماه به 20/20 میرسند
یافتههای غیرطبیعی در بخش قدامی چشم یا التهاب داخل چشمی مشاهده نمیشود4). در معاینه فوندوس، لکههای رنگدانهای ریز در ماکولا که توسط هالهای کمرنگ و زرد-سفید احاطه شدهاند، دیده میشود2, 4). ظاهر مشخصه شامل یک هسته تیره در مرکز ضایعه و یک هاله خاکستری-سفید در اطراف آن است.
دید اولیه حدود 20/40 است و در بسیاری از موارد دید نهایی به حدود 20/20 بهبود مییابد2). آزمایشهای الکتروفیزیولوژیک کاهش دامنه موج P50 در pERG و کاهش تراکم پاسخ در mERG را نشان میدهد که منعکسکننده اختلال عملکرد ماکولا است1).
حدود 89% در عرض 2 ماه به 20/20 بهبود مییابند. با این حال، مواردی با تخریب نوار بیضوی (EZ) در OCT که بیش از 12 ماه ادامه دارد یا ضایعات گستردهای که به لایه هستهای خارجی (ONL) رسیدهاند، بهبودی ناقص گزارش شده است (به یافتههای OCT مراجعه کنید).
علت ARPE ناشناخته است و اکثر موارد ایدیوپاتیک در نظر گرفته میشوند2). عوامل خطر شناخته شده فعلی به شرح زیر است.
عفونت ویروسی (شایعترین) در 25.9% موارد ارتباط با عفونت ویروسی گزارش شده است2). علائم شبه سرماخوردگی ممکن است قبل از شروع بیماری رخ دهد.
پس از واکسیناسیون گزارش شده است که بیماری ۳۱ روز پس از دوز دوم واکسن کووید-۱۹ شروع شده است. در این مورد، بیمار به مدت دو روز پس از واکسیناسیون تب خفیف (۳۷.۳-۳۷.۵ درجه سانتیگراد) و درد مفاصل داشت و پنج روز قبل نیز واکسن آنفولانزا دریافت کرده بود 4). Bolletta و همکاران مواردی از التهاب چشمی را ۲۸-۳۰ روز پس از واکسن کووید-۱۹ گزارش کردهاند 4).
ناشی از دارو گزارش شده است که این بیماری در طول درمان با آگونیستهای گیرنده دوپامین D2 (بروموکریپتین، کابرگولین) برای هیپرپرولاکتینمی رخ میدهد 1). همچنین مواردی پس از تزریق وریدی بیسفسفونات وجود دارد 1).
گزارش شده است که این بیماری پس از واکسن کووید-۱۹ یا واکسن آنفولانزا رخ میدهد 4). واکنش ایمنی ناشی از واکسیناسیون ممکن است محرک باشد، اما رابطه علّی هنوز ثابت نشده است.
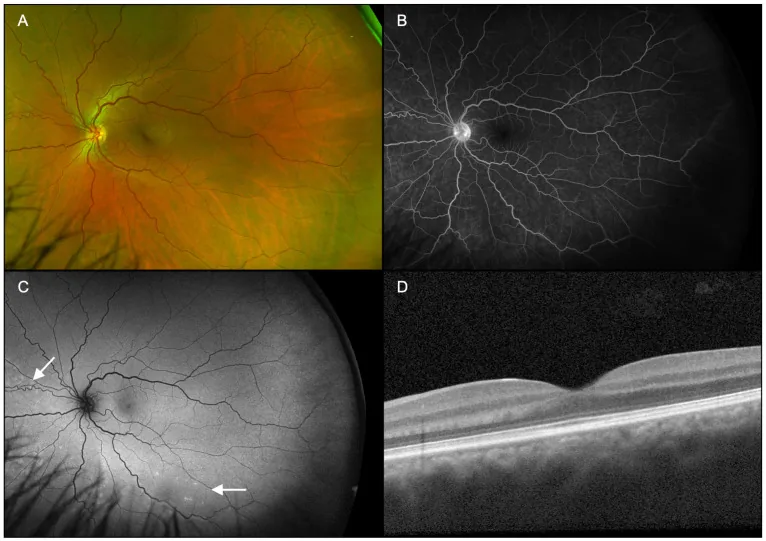
تشخیص ARPE با ترکیبی از آزمایشهای تصویربرداری چندگانه انجام میشود. در زیر یافتههای مشخصه هر آزمایش آورده شده است.
OCT (توموگرافی انسجام نوری) مهمترین ابزار تشخیصی و پیگیری است.
فراوانی درگیری هر لایه شبکیه و مدت زمان بهبودی در زیر نشان داده شده است.
| لایه درگیر | فراوانی | مدت زمان بهبودی |
|---|---|---|
| IZ (اتصال بخش داخلی/خارجی) | 100% | 9.1±8.3 هفته |
| EZ (نوار بیضیشکل) | 95.6% | 7.2±5.2 هفته |
| ELM (غشای محدودکننده خارجی) | 35.6% | 5.1±4.8 هفته |
یافتههای اصلی به شرح زیر است:
یافتههای مشخصه هر روش تصویربرداری در زیر آورده شده است.
| روش | یافته مشخصه | میزان مثبت |
|---|---|---|
| FA | هایپرفلورسانس نشتکننده بدون نشت | ۸۳٫۶٪ |
| ICGA | هاله هایپرفلورسنت کاکاد مانند | ۸۴٫۶٪ |
| خودفلورسانس ته چشم | هیپرفلورسانس خفیف در ناحیه ضایعه | 40% |
تشخیص افتراقی از بیماریهای زیر مهم است3, 4).
ARPE یک بیماری خودمحدودشونده است و بهبود خودبهخودی در ۶ تا ۱۲ هفته انتظار میرود. اساساً نیازی به درمان فعال نیست 2).
پیگیری اساس کار است در بسیاری از گزارشها، بینایی بدون درمان بهطور طبیعی بهبود یافته است. در مورد گزارش شده توسط Kilic (2021)، بینایی پس از یک ماه بدون درمان به 20/20 بازگشت 1). در مورد ARPE پس از واکسن گزارش شده توسط Sasajima و همکاران (2022) نیز، بینایی پس از ۵ هفته بدون درمان به 1.5 (معادل 20/13) بازگشت 4).
اثربخشی استروئیدها ثابت نشده است اگرچه مواردی از بهبود پس از ۶ ماه با استروئید خوراکی گزارش شده است 3)، اما برخی گزارشها نشان میدهد که گروه دریافتکننده استروئید نسبت به گروه بدون درمان، بهبود بینایی کندتری داشته است. تصمیمگیری برای شروع درمان و پیگیری، اساس کار است.
اساساً نیازی به درمان نیست و بیماری در ۶ تا ۱۲ هفته بهبود خودبهخودی مییابد. هیچ شواهدی مبنی بر تسریع بهبودی توسط استروئیدها وجود ندارد و حتی گزارشهایی از تأخیر در بهبودی وجود دارد. پیگیری منظم با OCT توصیه میشود.
پاتوفیزیولوژی ARPE به طور کامل شناخته نشده است، اما چندین فرضیه مطرح شده است.
فرضیه کمبود MerTK
اختلال در فاگوسیتوز قطعه خارجی گیرنده نوری (POS): کمبود MerTK → تجمع POS → هایپررفلکتیویته لایه خارجی → دژنراسیون سلولهای گیرنده نوری
سه مرحله اختلال: شناسایی و اتصال (αvβ5 + MFG-E8)، جذب (فعالسازی MerTK)، هضم لیزوزومی
بیماریهای مرتبط: جهش MerTK در انسان باعث رتینیت پیگمانتوزا میشود
فرضیه ایسکمی مشیمیه
یافتههای OCTA: وجود flow void در لایه مویرگی مشیمیه
شباهت با APMPPE: ایسکمی اولیه مشیمیه → آسیب ثانویه فتورسپتورها و لایه هنله
ظاهر ASHH: هایپررفلکتیویتی لایه هنله نشاندهنده ارتباط با ایسکمی مشیمیه است
فرضیه اختلال ریتم شبانهروزی
اختلال سیستم دوپامین: آگونیستهای گیرنده D2 ممکن است باعث بروز ARPE شوند
ناهنجاری در ریزش POS: ساعت شبانهروزی شبکیه ریزش دیسک POS را کنترل میکند
تحریک گیرنده D2: مهار اتصالات شکافدار بین مخروطها و میلهها → کاهش حساسیت نوری فتورسپتورها
فاگوسیتوز قطعات خارجی فتورسپتورها (POS) توسط RPE در سه مرحله انجام میشود2).
کمبود حاد و گذرای MerTK به عنوان مرکز پاتولوژی ARPE تخمین زده میشود2). جهش MerTK در انسان باعث رتینیت پیگمانتوزا میشود که نشاندهنده تداوم بیماری با ARPE است.
نقص جریان در لایه مویرگی مشیمیه (choriocapillaris) در OCTA نشاندهنده مکانیسم مشابه با APMPPE است 3). فرضیهای مطرح شده که ایسکمی اولیه مشیمیه به طور ثانویه به لایه سلولهای بینایی و لایه الیاف هنله (HFL) آسیب میزند. یافتههای OCT نشان میدهد که ضایعه اصلی ARPE در لایههای خارجی شبکیه قرار دارد، نه در “اپیتلیوم رنگدانهای”.
اگرچه نام بیماری “اپیتلیوم رنگدانهای” است، اما یافتههای OCT نشان میدهد که محل اصلی ضایعه در لایههای خارجی شبکیه مانند IZ (اتصال بخش داخلی/خارجی) و EZ (نوار بیضوی) است. IZ در 100% موارد و EZ در 95.6% موارد درگیر میشوند، در حالی که ناهنجاری RPE/غشای بروخ تنها در 8.9% موارد دیده میشود 2). تغییرات RPE احتمالاً ثانویه هستند.
هنوز بحث در مورد اینکه آیا ARPE یک موجودیت بیماری مستقل است یا خیر ادامه دارد. دو دیدگاه متضاد وجود دارد: یکی ARPE را “افسانه تشخیصی” (diagnostic myth) میداند و استقلال آن را رد میکند، و دیگری آن را “نه یک افسانه تشخیصی” میداند و از استقلال آن حمایت میکند 1, 3). ارتباط با MEWDS، AMN و APMPPE و احتمال گنجاندن آن در طیف پاکیکوروئید (pachychoroid spectrum) در حال بررسی است.
Sen و همکاران (2025) در موارد مشکوک به ARPE، نشانه ASHH (Angular Sign of Henle Fiber Layer Hyperreflectivity) را گزارش کردند 3).
Sen و همکاران (2025) در موارد مشکوک به ARPE، ASHH و نقص جریان در لایه مویرگی مشیمیه در OCTA را شناسایی کردند و احتمال دخالت ایسکمی مشیمیه در پاتوژنز ARPE را مطرح کردند 3). پیشنهاد شده است که ARPE به عنوان یکی از تشخیصهای افتراقی پاکیکوروئید پگمنت اپیتلیوپاتی (pachychoroid pigment epitheliopathy) در نظر گرفته شود.
Sasajima و همکاران (2022) یک مورد ARPE را گزارش کردند که 31 روز پس از دوز دوم واکسن COVID-19 ایجاد شد 4). تخریب EZ/IZ در OCT پس از 5 هفته ترمیم شد و بینایی به 1.5 بازگشت. فرضیهای مطرح شده که واکنش ایمنی پس از واکسیناسیون، RPE یا شبکیه خارجی را هدف قرار داده و التهاب ایجاد میکند.
فرضیه کمبود MerTK در حال حاضر فراتر از یک فرضیه نیست و نیاز به تأیید مستقیم در موارد انسانی دارد 2). با این حال، این واقعیت که ARPE همچنین میتواند ناشی از دارو (آگونیست گیرنده D2) باشد، توجه را به مکانیسم اختلال ریتم شبانهروزی شبکیه از طریق سیستم دوپامین که باعث اختلال در ریزش POS میشود، جلب کرده است 1, 2).