الانتشار وعلم الأوبئة
العمر والجنس الشائعان: متوسط العمر 30.6 سنة، 62.3% إناث، معظمها في عين واحدة
إصابة كلتا العينين: قليلة بنسبة 9.8%
معدل التكرار: نادر بنسبة 3%

التهاب الظهارة الصباغية الشبكية الحاد (ARPE) هو مرض التهابي شبكي نادر ومجهول السبب ومحدود ذاتيًا تم الإبلاغ عنه لأول مرة في عام 1972 بواسطة أليكس إي. كريل وأوغست إف. دوتمان 1, 2, 4). يُسمى أيضًا “مرض كريل” نسبة إلى مكتشفيه. يُصنف ضمن متلازمات البقعة البيضاء.
يحدث غالبًا لدى البالغين الشباب الأصحاء، بمتوسط عمر 30.6 ± 10.7 سنة (النطاق 16-55 سنة)، ويسود في الإناث (62.3%) 2). يحدث بشكل رئيسي في عين واحدة، وتكون الإصابة في كلتا العينين فقط في 9.8% من الحالات. الانتكاس نادر (3%) 2).
تم الإبلاغ عن ارتباط بالعدوى الفيروسية في 25.9% من الحالات 2). قد تسبق أعراض شبيهة بالزكام. فيما يتعلق بالأدوية، تم الإبلاغ عن حالات بعد استخدام ناهضات مستقبلات الدوبامين D2 (بروموكريبتين، كابيرجولين) أو بعد الحقن الوريدي للبيسفوسفونات 1). كما تم الإبلاغ عن حالات بعد التطعيم ضد كوفيد-19 أو لقاح الإنفلونزا 4).
لا يزال النقاش مستمرًا حول ما إذا كان التهاب الظهارة الصباغية الشبكية الحاد (مرض كريل) مرضًا مستقلاً أم نوعًا من أمراض أخرى مثل MEWDS و pachychoroid و AMN 1).
إنه مرض نادر للغاية. حتى في مراجعة الأدبيات، اقتصرت التقارير على 29 مقالة و 61 حالة، ومعدل الحدوث الدقيق غير معروف. في كل مرة يتم فيها الإبلاغ عن حالة نادرة، تتم مراجعة مفهوم المرض.
البداية حادة، وتظهر الأعراض التالية.
الانتشار وعلم الأوبئة
العمر والجنس الشائعان: متوسط العمر 30.6 سنة، 62.3% إناث، معظمها في عين واحدة
إصابة كلتا العينين: قليلة بنسبة 9.8%
معدل التكرار: نادر بنسبة 3%
الأعراض الذاتية الرئيسية
الضبابية وتشوه الرؤية: تتميز ببداية حادة
العتمة المركزية: تتوافق مع آفات البقعة الصفراء
شذوذ رؤية الألوان: الأزرق → الأخضر، الأصفر → البيج، الأحمر → الرمادي
الإنذار البصري
حدة البصر عند الزيارة الأولى: ≈20/40 (حدة البصر المصححة)
حدة البصر النهائية: ≈20/20
معدل الشفاء التام: حوالي 89% يصلون إلى 20/20 خلال شهرين
لا توجد تشوهات في الجزء الأمامي من العين أو علامات التهاب داخل العين4). في فحص قاع العين، توجد بقع صبغية دقيقة في البقعة محاطة بهالة صفراء-بيضاء منخفضة التصبغ2, 4). يتميز المظهر بوجود نواة سوداء في المركز وهالة رمادية-بيضاء حولها.
حدة البصر عند الزيارة الأولى حوالي 20/40، وتتعافى إلى حوالي 20/20 في معظم الحالات2). تظهر الفحوصات الفيزيولوجية الكهربية انخفاضًا في سعة موجة P50 في تخطيط كهربية الشبكية النمطي (pERG) وانخفاضًا في كثافة الاستجابة في تخطيط كهربية الشبكية متعدد البؤر (mfERG)، مما يعكس خللًا في وظيفة البقعة1).
حوالي 89% يتعافون إلى 20/20 خلال شهرين. ومع ذلك، هناك تقارير عن تعافي غير كامل في الحالات التي يستمر فيها تدمير النطاق الإهليلجي (EZ) في التصوير المقطعي البصري (OCT) لأكثر من 12 شهرًا، أو في الآفات الواسعة التي تصل إلى الطبقة النووية الخارجية (ONL) (انظر نتائج OCT).
سبب التهاب الشبكية الصباغي الحاد (ARPE) غير معروف، ومعظم الحالات تعتبر مجهولة السبب2). عوامل الخطر المعروفة حاليًا هي كما يلي:
العدوى الفيروسية (الأكثر شيوعًا) تم الإبلاغ عن ارتباط بالعدوى الفيروسية في 25.9% من الحالات2). قد تسبق أعراض شبيهة بالزكام ظهور المرض.
بعد التطعيم تم الإبلاغ عن ظهور الأعراض بعد 31 يومًا من الجرعة الثانية من لقاح كوفيد-19. في هذه الحالة، كان هناك حمى خفيفة (37.3-37.5 درجة مئوية) وآلام في المفاصل لمدة يومين بعد التطعيم، كما تم تلقي لقاح الإنفلونزا قبل 5 أيام 4). أبلغ بوليتا وآخرون عن حالات التهاب العين بعد 28-30 يومًا من تلقي لقاح كوفيد-19 4).
بسبب الأدوية تم الإبلاغ عن حدوثه أثناء علاج فرط برولاكتين الدم باستخدام ناهضات مستقبلات الدوبامين D2 (بروموكريبتين، كابيرجولين) 1). كما توجد حالات بعد الحقن الوريدي للبيسفوسفونات 1).
تم الإبلاغ عن حدوثه بعد التطعيم بلقاح كوفيد-19 ولقاح الإنفلونزا 4). قد يكون التفاعل المناعي الناجم عن التطعيم محفزًا، لكن العلاقة السببية لم تثبت بعد.
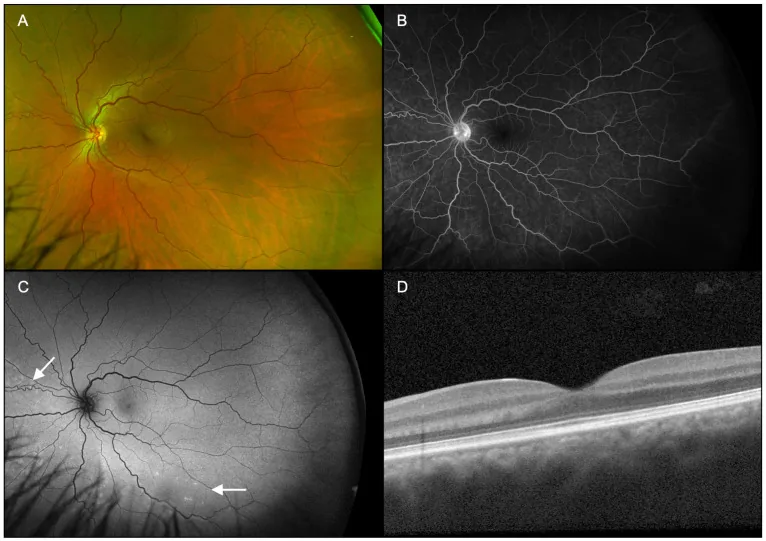
يتم تشخيص ARPE من خلال الجمع بين فحوصات التصوير المتعددة. فيما يلي النتائج المميزة لكل فحص.
يعد التصوير المقطعي التوافقي البصري (OCT) أهم أداة للتشخيص والمتابعة.
فيما يلي تواتر إصابة كل طبقة من طبقات الشبكية وفترة الشفاء.
| الطبقة المصابة | التواتر | فترة الشفاء |
|---|---|---|
| IZ (وصلة الجزء الداخلي/الخارجي) | 100% | 9.1±8.3 أسبوع |
| EZ (المنطقة الإهليلجية) | 95.6% | 7.2±5.2 أسبوع |
| ELM (الغشاء المحدد الخارجي) | 35.6% | 5.1±4.8 أسبوع |
النتائج الرئيسية هي كما يلي:
فيما يلي النتائج المميزة لكل طريقة تصوير.
| الفحص | النتائج المميزة | معدل الإيجابية |
|---|---|---|
| FA | فرط تألق نافذ بدون تسرب | 83.6% |
| ICGA | هالة فرط تألق على شكل وردة | 84.6% |
| التألق الذاتي لقاع العين | فرط تألق خفيف في المنطقة المصابة | 40% |
من المهم التفريق بين الأمراض التالية3, 4).
ARPE هو مرض محدود ذاتيًا، ومن المتوقع أن يتحسن تلقائيًا خلال 6-12 أسبوعًا. بشكل أساسي، لا حاجة لعلاج فعال 2).
المراقبة هي الأساس في العديد من التقارير، تعافت حدة البصر تلقائيًا دون علاج. في حالة Kilic (2021)، تعافت حدة البصر إلى 20/20 بعد شهر واحد دون علاج 1). في حالة ARPE بعد التطعيم لـ Sasajima وآخرون (2022)، تعافت حدة البصر إلى 1.5 (ما يعادل 20/13) بعد 5 أسابيع دون علاج 4).
الستيرويدات لم تثبت فعاليتها هناك تقارير عن حالات تعافت بعد 6 أشهر باستخدام الستيرويدات الفموية 3)، ولكن هناك أيضًا تقارير تفيد بأن مجموعة الستيرويدات كانت أبطأ في استعادة البصر مقارنة بالمجموعة غير المعالجة. قرار بدء العلاج والمراقبة هما الاستراتيجية الأساسية.
بشكل أساسي، لا حاجة للعلاج ويتحسن تلقائيًا خلال 6-12 أسبوعًا. لا يوجد دليل على أن الستيرويدات تسرع التعافي، بل هناك تقارير عن احتمال تأخير التعافي. يُوصى بالمراقبة الدورية باستخدام OCT.
لم يتم فهم الفيزيولوجيا المرضية لـ ARPE بشكل كامل، ولكن تم اقتراح عدة فرضيات.
فرضية نقص MerTK
اضطراب البلعمة للـ POS: نقص MerTK → تراكم POS → فرط انعكاس الطبقة الخارجية → تنكس الخلايا المستقبلة للضوء
ثلاث مراحل من الاضطراب: التعرف والارتباط (αvβ5 + MFG-E8)، الالتقام (تنشيط MerTK)، الهضم الليزوزومي
الأمراض المرتبطة: تؤدي طفرات MerTK إلى التهاب الشبكية الصباغي لدى البشر
فرضية نقص تروية المشيمية
فرضية اضطراب الإيقاع اليومي
اضطراب نظام الدوبامين: يُقترح أن ناهضات مستقبلات D2 تسبب ARPE
خلل في طرح POS: الساعة اليومية للشبكية تتحكم في طرح أقراص POS
تحفيز مستقبلات D2: تثبيط الوصلات الفجوية بين المخاريط والعصي → انخفاض حساسية المستقبلات الضوئية
البلعمة للقطعة الخارجية للمستقبلات الضوئية (POS) بواسطة RPE تتم في ثلاث مراحل2).
يُعتقد أن النقص الحاد العابر لـ MerTK هو محور مرض ARPE2). من المعروف أن طفرات MerTK تسبب التهاب الشبكية الصباغي لدى البشر، مما يشير إلى استمرارية مرضية مع ARPE.
تشير مناطق انعدام التدفق في الصفيحة الشعرية المشيمية على تصوير الأوعية الدموية المقطعي التوافقي البصري (OCTA) إلى آلية مشابهة لـ APMPPE 3). تم اقتراح آلية يكون فيها نقص تروية المشيمية الأولي هو السبب الثانوي لتلف الخلايا المستقبلة للضوء وطبقة ألياف هنلي (HFL)، وتظهر نتائج التصوير المقطعي التوافقي البصري (OCT) أن الآفة الرئيسية في ARPE تقع في طبقة الشبكية الخارجية وليس في “التهاب الظهارة الصباغية”.
على الرغم من أن اسم المرض هو “التهاب الظهارة الصباغية”، إلا أن نتائج OCT تظهر أن الطبقات الخارجية للشبكية مثل IZ (وصل الجزء الداخلي/الخارجي) و EZ (النطاق الإهليلجي) هي الموقع الرئيسي. تصاب IZ بنسبة 100% و EZ بنسبة 95.6%، بينما تبلغ تشوهات RPE/غشاء بروك 8.9% فقط 2). من المحتمل أن تكون تغييرات RPE ثانوية.
لا يزال هناك جدل مستمر حول ما إذا كان ARPE كيانًا مرضيًا مستقلاً أم لا. هناك موقف ينفي كونه مرضًا مستقلاً باعتباره “أسطورة تشخيصية”، وموقف آخر يدعم كونه مرضًا مستقلاً باعتباره “ليس أسطورة تشخيصية” 1, 3). يتم دراسة العلاقة مع MEWDS و AMN و APMPPE، وإمكانية تضمينه في طيف المشيمية السميكة (pachychoroid spectrum).
أبلغ Sen وآخرون (2025) عن ASHH (العلامة الزاوية لفرط الانعكاس في طبقة ألياف هنلي) في حالات مشتبه بها من ARPE 3).
حدد Sen وآخرون (2025) ASHH ومناطق انعدام التدفق في الصفيحة الشعرية المشيمية على OCTA في حالات مشتبه بها من ARPE، مما يشير إلى أن نقص تروية المشيمية قد يشارك في إمراضية ARPE 3). تم اقتراح وضع ARPE كأحد التشخيصات التفريقية لاعتلال الظهارة الصباغية المصاحب للمشيمية السميكة (pachychoroid pigment epitheliopathy).
أبلغ Sasajima وآخرون (2022) عن حالة ARPE ظهرت بعد 31 يومًا من الجرعة الثانية من لقاح COVID-19 4). تم إصلاح تدمير EZ/IZ على OCT في غضون 5 أسابيع، وعادت حدة البصر إلى 1.5. تم اقتراح فرضية أن التفاعل المناعي بعد التطعيم يستهدف RPE أو الشبكية الخارجية مسببًا التهابًا.
لا تزال فرضية نقص MerTK مجرد فرضية في الوقت الحالي، وهي بحاجة إلى التحقق المباشر في الحالات البشرية 2). ومع ذلك، فإن حقيقة أن ARPE يمكن أن يحدث أيضًا بسبب الأدوية (ناهضات مستقبلات D2) تلفت الانتباه إلى الآلية التي تؤدي بها اضطرابات إيقاع الساعة البيولوجية للشبكية عبر نظام الدوبامين إلى تعطيل طرح أجزاء الأطراف الخارجية للمستقبلات الضوئية 1, 2).