經典型
同側外展神經麻痺:由外展神經束損傷引起。
對側中樞性顏面神經麻痺:由在橋腦水平交叉的皮質顏面神經纖維損傷引起。僅下方面部癱瘓,額紋保留。
對側偏癱:由皮質脊髓束損傷引起。經典型比普通型更罕見。

雷蒙德症候群(Raymond syndrome)是由橋腦中部(mid-pons)腹內側病變引起的交替性偏癱症候群。1895年,法國神經內科醫師Fulgence Raymond首次報告。病例為一名39歲梅毒女性患者,表現為外展神經麻痺、對側顏面神經麻痺和偏癱三聯徵,提示病變位於橋腦尾內側的顏面神經纖維交叉處1)。
自首次報告以來,純雷蒙德症候群的文獻報告僅有數例,是一種極為罕見的疾病2,3)。近年來的病例報告討論了將其分為經典型(伴顏面神經麻痺)和普通型(顏面不受累)兩類的合理性1,4)。
經典型
同側外展神經麻痺:由外展神經束損傷引起。
對側中樞性顏面神經麻痺:由在橋腦水平交叉的皮質顏面神經纖維損傷引起。僅下方面部癱瘓,額紋保留。
對側偏癱:由皮質脊髓束損傷引起。經典型比普通型更罕見。
一般型(顏面保留型)
同側外展神經麻痺:由外展神經束損傷引起。
對側偏癱:由皮質脊髓束損傷引起。不伴隨顏面神經麻痺。
由於背側走行的皮質顏面神經纖維不受橋腦腹側病變影響,顏面功能得以保留(facial sparing)。
相關腦幹症候群,需在鑑別診斷中掌握:
Millard-Gubler症候群與Raymond普通型一樣表現為外展神經麻痺和對側偏癱,但不同之處在於它伴有因顏面神經核直接損傷導致的周邊性顏面神經麻痺(額紋也受影響)。Raymond經典型的顏面神經麻痺是由於核下皮質顏面神經纖維損傷引起的中樞性麻痺,僅下半部臉癱。
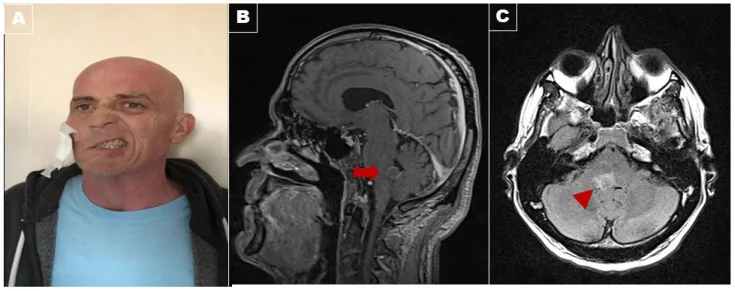
經典型表現為外展神經麻痺、對側中樞性顏面神經麻痺和對側偏癱三聯徵。普通型不伴有顏面神經麻痺,僅表現為外展神經麻痺和對側偏癱兩個體徵。經典型比普通型罕見得多。
雷蒙德症候群由橋腦尾側腹內側病變引起。
最大的風險因子是高血壓,幾乎所有報告案例都提到高血壓的參與。糖尿病和高血脂症等動脈硬化風險因子作為背景也很重要。
作為單獨引起外展神經麻痺的常見原因,50歲以上族群中缺血性(由高血壓、糖尿病引起的小血管疾病)最為常見,通常在3至6個月內自然改善。
雷蒙德症候群沒有明確定義的診斷標準。透過影像學發現與臨床表現結合來診斷。
必要的臨床徵象是外展神經麻痺與對側偏癱的組合,對側顏面神經麻痺罕見(僅經典型)。
需要與其他導致外展受限的疾病進行鑑別。
病因治療是首要的。
如果6個月後仍無改善且複視嚴重,則考慮手術。
手術的目的不是消除麻痺,而是透過調整肌張力平衡來減輕症狀。需向患者充分說明側方視時術後複視殘留是必然的。
損傷外展神經核會導致同側水平共同注視麻痺,而損傷外展神經纖維束會導致同側外展神經麻痺(核下性)。Raymond症候群屬於後者。
皮質顏面神經纖維通過多條路徑(包括橋腦被蓋內側丘系附近的迷走束)。背側走行的皮質顏面神經纖維不受橋腦腹側病變的影響,因此臉部功能得以保留(facial sparing)。只有當病變累及外展神經水平的皮質顏面神經交叉部時,才會出現典型的對側顏面神經麻痺4)。Ogawa等人指出,部分皮質顏面神經的上核纖維可能通過靠近錐體束的迷走束(aberrant pyramidal tract),並認為該纖維束的保留是普通型(臉部保留型)的解剖學基礎3)。
由於外展神經根附近密集分布許多神經核和纖維,橋腦腹側病變在解剖學上難以選擇性僅損傷外展神經纖維束和皮質脊髓束。因此,常表現為Millard-Gubler症候群或水平凝視麻痺等混合型,純Raymond症候群病例極為罕見1,4,5)。
Zaorsky NG, Luo JJ. A case of classic Raymond syndrome. Case Rep Neurol Med. 2012;2012:583123. doi:10.1155/2012/583123. PMID: 22934209; PMCID: PMC3423663.
Satake M, Kira J, Yamada T, Kobayashi T. Raymond syndrome (alternating abducent hemiplegia) caused by a small haematoma at the medial pontomedullary junction. J Neurol Neurosurg Psychiatry. 1995;58(2):261. doi:10.1136/jnnp.58.2.261. PMID: 7876876; PMCID: PMC1073342.
Ogawa K, Suzuki Y, Kamei S. Two patients with abducens nerve palsy and crossed hemiplegia (Raymond syndrome). Acta Neurol Belg. 2010;110(3):270-271. PMID: 21114137.
Mégevand P, Pilly B, Delavelle J, et al. Sixth cranial nerve palsy and contralateral hemiparesis (Raymond’s syndrome) sparing the face. J Neurol. 2009;256(6):1017-1018. doi:10.1007/s00415-009-5041-6. PMID: 19252793.
Ground M, Punter MNM, Rosemergy I. Pontine ischaemic stroke syndromes. Pract Neurol. 2023;23(6):501-503. doi:10.1136/pn-2023-003782. PMID: 37524438.