กลุ่มอาการเรย์มอนด์เป็นกลุ่มอาการอัมพาตครึ่งซีกสลับข้างที่เกิดจากรอยโรคบริเวณด้านหน้าด้านในของพอนส์ส่วนกลาง
รูปแบบคลาสสิกมีสามอาการหลัก: อัมพาตเส้นประสาทแอบดูเซนส์ข้างเดียวกัน, อัมพาตใบหน้าส่วนกลางข้างตรงข้าม, และอัมพาตครึ่งซีกข้างตรงข้าม
ชนิดทั่วไปไม่มีอัมพาตของเส้นประสาทเฟเชียล ประกอบด้วยสองอาการ: อัมพาตของเส้นประสาทแอบดูเซนส์และอัมพาตครึ่งซีกตรงข้าม
สาเหตุที่พบบ่อยที่สุดคือโรคหลอดเลือดขนาดเล็ก เช่น กล้ามเนื้อพอนส์ขาดเลือด โดยความดันโลหิตสูงเป็นปัจจัยเสี่ยงหลัก
กลุ่มอาการเรย์มอนด์บริสุทธิ์พบได้น้อยมาก มีรายงานเพียงไม่กี่รายนับตั้งแต่รายงานแรกในปี ค.ศ. 1895
การวินิจฉัยทำได้โดยการรวมผลการตรวจภาพ เช่น MRI และผลการตรวจทางคลินิก
การรักษามุ่งเน้นที่การจัดการโรคที่เป็นสาเหตุ สำหรับอัมพาตของเส้นประสาทแอบดูเซนส์ที่เหลืออยู่ ให้พิจารณาแว่นตาเลนส์ปริซึม หรือการผ่าตัดกล้ามเนื้อนอกลูกตา
กลุ่มอาการเรย์มอนด์ (Raymond syndrome) เป็นกลุ่มอาการอัมพาตครึ่งซีกสลับข้าง (alternating hemiplegia syndrome) ที่เกิดจากรอยโรคบริเวณ ventral medial ของพอนส์ส่วนกลาง (mid-pons) รายงานครั้งแรกในปี ค.ศ. 1895 โดยนักประสาทวิทยาชาวฝรั่งเศส Fulgence Raymond ผู้ป่วยเป็นหญิงอายุ 39 ปีที่เป็นซิฟิลิส มีสามอาการหลัก ได้แก่ อัมพาตของเส้นประสาทแอบดูเซนส์ (abducens nerve palsy) อัมพาตของเส้นประสาทเฟเชียล (facial nerve palsy) ฝั่งตรงข้าม และอัมพาตครึ่งซีก (hemiparesis) ซึ่งบ่งชี้ถึงรอยโรคบริเวณจุดไขว้ของเส้นใยประสาทเฟเชียลในพอนส์ส่วน caudal medial1) .
นับตั้งแต่รายงานแรก มีเพียงไม่กี่กรณีของกลุ่มอาการเรย์มอนด์แท้ที่ได้รับการบันทึกในเอกสารทางการแพทย์ ทำให้เป็นภาวะที่พบได้ยากมาก2,3) แม้ในรายงานผู้ป่วยล่าสุด ก็ยังมีการถกเถียงถึงความถูกต้องของการแบ่งเป็นสองประเภท: แบบคลาสสิก (มีอัมพาตเส้นประสาทเฟเชียล) และแบบทั่วไป (ไม่มีอัมพาตใบหน้า)1,4) .
แบบคลาสสิก
อัมพาตเส้นประสาทแอบดูเซนส์ข้างเดียวกัน : เกิดจากความเสียหายต่อมัดเส้นใยประสาทแอบดูเซนส์
อัมพาตเส้นประสาทเฟเชียลส่วนกลางฝั่งตรงข้าม : เกิดจากความเสียหายต่อเส้นใยประสาทเฟเชียลจากคอร์เทกซ์ที่ไขว้กันที่ระดับพอนส์ เฉพาะใบหน้าส่วนล่างเป็นอัมพาต ส่วนการย่นหน้าผากยังคงทำได้
อัมพาตครึ่งซีกฝั่งตรงข้าม : เกิดจากความเสียหายต่อคอร์ติโคสไปนัลแทรกต์ (corticospinal tract) แบบคลาสสิกพบได้น้อยกว่าแบบทั่วไป
ชนิดทั่วไป (ชนิดที่คงการทำงานของใบหน้า)
อัมพาตเส้นประสาทแอบดูเซนส์ด้านเดียวกับรอยโรค : เกิดจากความเสียหายต่อเส้นใยประสาทแอบดูเซนส์
อัมพาตครึ่งซีกด้านตรงข้าม : เกิดจากความเสียหายต่อคอร์ติโคสไปนัลแทรกต์ ไม่มีอัมพาตเส้นประสาทใบหน้าร่วม
เนื่องจากเส้นใยคอร์ติโคเฟเชียลที่วิ่งทางด้านหลังไม่ได้รับผลกระทบจากรอยโรคทางด้านหน้าของพอนส์ ใบหน้าจึงถูกคงไว้ (facial sparing)
ในฐานะกลุ่มอาการก้านสมองที่เกี่ยวข้อง ควรทำความเข้าใจสิ่งต่อไปนี้ในบริบทของการวินิจฉัยแยกโรค:
กลุ่มอาการมิลลาร์ด-กูบเลอร์ : อัมพาตเส้นประสาทแอบดูเซนส์ด้านเดียวกับรอยโรคและอัมพาตครึ่งซีกด้านตรงข้าม (คล้ายกับชนิดทั่วไปของเรย์มอนด์) ความแตกต่างคือมีอัมพาตเส้นประสาทใบหน้าส่วนปลายเนื่องจากความเสียหายโดยตรงต่อนิวเคลียสเส้นประสาทใบหน้าFoville syndrome : รอยโรคที่พอนส์ทำให้เกิดอัมพาตการมองร่วมไปทางด้านรอยโรค อัมพาตเส้นประสาทใบหน้า การรับรสลดลง Horner syndrome และการได้ยินลดลงWeber syndrome : อัมพาตเส้นประสาทกล้ามเนื้อตาและอัมพาตครึ่งซีกตรงข้าม (รอยโรคที่สมองส่วนกลาง)Benedikt syndrome : อัมพาตเส้นประสาทกล้ามเนื้อตาและอาการสั่นตรงข้าม (รอยโรคที่สมองส่วนกลาง)
Q
Raymond syndrome กับ Millard-Gubler syndrome ต่างกันอย่างไร?
A
Millard-Gubler syndrome ทำให้เกิดอัมพาตเส้นประสาท abducens และอัมพาตครึ่งซีกตรงข้ามเช่นเดียวกับ Raymond syndrome ทั่วไป แต่แตกต่างกันตรงที่มีอัมพาตเส้นประสาทใบหน้าชนิดปลายประสาท (peripheral) เนื่องจากการทำลายนิวเคลียสเส้นประสาทใบหน้าโดยตรง (รวมถึงการย่นหน้าผากไม่ได้) ส่วนอัมพาตใบหน้าใน Raymond syndrome แบบคลาสสิกเป็นชนิด central เนื่องจากการทำลายเส้นใยคอร์ติโคบัลบาร์ใต้นิวเคลียส ทำให้อัมพาตเฉพาะใบหน้าส่วนล่าง
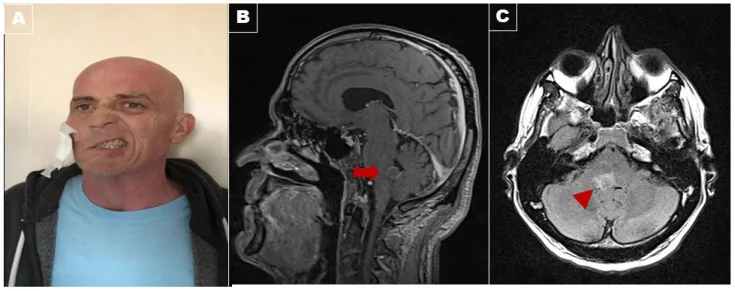
mri ใบหน้าและก้านสมองในกลุ่มอาการเรย์มอนด์ A Rare Neuro-Ophthalmological Condition in a Patient with Lung Adenocarcinoma: The Eight-and-a-Half Syndrome, Case Report and Review of the Literature. Brain Sci. 2022 Mar 28; 12(4):451. Figure 1. PM
CI D: PMC9030817. License: CC BY.
แผง (A): ผู้ป่วยมีอัมพาตใบหน้าข้างขวาอย่างรุนแรงแบบเส้นประสาทส่วนปลายร่วมกับสัญญาณเบลล์ อัมพาตการมองตามแนวนอนไปทางขวา และอัมพาตกล้ามเนื้อตาระหว่างนิวเคลียสข้างขวา การมองไปทางซ้ายกระตุ้นให้เกิด
อาตา แบบเต้นไปทางซ้าย ภาพถ่ายคลื่นแม่เหล็กไฟฟ้าแบบ T1 หลังฉีดสารทึบรังสีในแนวทัล (แผง (B)) แสดงรอยโรคแบบวงแหวนที่เพิ่มความเข้ม (ลูกศร) บนภาพ FLAIR ในแนวแกน (หัวลูกศร; แผง (C)) ในบริเวณ dorsal tegmentum ของพอนส์ ซึ่งบ่งชี้ถึงการแพร่กระจาย
ภาพซ้อน ในแนวราบตาเหล่เข้า เนื่องจากอัมพาตของเส้นประสาทแอบดูเซนส์ และภาพซ้อน จะแย่ลงเมื่อมองไปทางด้านที่ได้รับผลกระทบ (ทิศทางการกางตา)ท่าศีรษะผิดปกติ : เพื่อลดภาพซ้อน ผู้ป่วยจะหันหน้าไปทางด้านที่เป็นอัมพาตอ่อนแรงครึ่งซีกของมือและเท้า : เนื่องจากอัมพาตครึ่งซีกด้านตรงข้ามความผิดปกติของการเคลื่อนไหวของใบหน้า (เฉพาะชนิดคลาสสิก): ความผิดปกติของการเคลื่อนไหวของใบหน้าส่วนล่าง เช่น มุมปากตก เนื่องจากอัมพาตของเส้นประสาทเฟเชียลส่วนกลางฝั่งตรงข้าม
อัมพาตของเส้นประสาทแอบดูเซนข้างเดียวกัน : การจำกัดการกางตาข้างที่ได้รับผลกระทบ ยืนยันด้วย cover test และ Hess chart โดยพบรูปแบบที่เล็กลงในทิศทางการกางตาข้างที่ได้รับผลกระทบในแนวเบี่ยงเบนปฐมภูมิอัมพาตครึ่งซีกฝั่งตรงข้าม : ความผิดปกติของการเคลื่อนไหวของแขนและขาฝั่งตรงข้าม เนื่องจากความเสียหายของคอร์ติโคสไปนัลแทรกต์อัมพาตของเส้นประสาทเฟเชียลส่วนกลางฝั่งตรงข้าม (เฉพาะชนิดคลาสสิก): อัมพาตเฉพาะใบหน้าส่วนล่าง ส่วนการย่นหน้าผากยังคงปกติ
Q
อาการระหว่างชนิดคลาสสิกและชนิดทั่วไปแตกต่างกันอย่างไร?
A
ชนิดคลาสสิกแสดงสามอาการ: อัมพาตของเส้นประสาทแอบดูเซนส์, อัมพาตของเส้นประสาทเฟเชียลส่วนกลางด้านตรงข้าม, และอัมพาตครึ่งซีกด้านตรงข้าม ชนิดทั่วไปไม่มีอัมพาตของเส้นประสาทเฟเชียล แสดงเพียงสองอาการคือ อัมพาตของเส้นประสาทแอบดูเซนส์และอัมพาตครึ่งซีกด้านตรงข้าม ชนิดคลาสสิกพบได้น้อยกว่าชนิดทั่วไปมาก
กลุ่มอาการเรย์มอนด์เกิดจากรอยโรคที่พอนส์ส่วนเมเดียลเวนทรอลคอดัล (medial ventral caudal pons)
พอนส์อินฟาร์กชัน : สาเหตุที่พบบ่อยที่สุด ส่วนใหญ่เกิดจากโรคหลอดเลือดขนาดเล็ก (small vessel disease)3,5) ลาคูนาร์อินฟาร์กชัน : อินฟาร์กชันขนาดเล็กจากการอุดตันของแขนงเจาะพอนส์ การอุดตันโดยทั่วไปคือแขนงพารามีเดียนของหลอดเลือดแดงเบซิลาร์5) เลือดออกจากคาเวอร์โนมาที่รอยต่อพอนส์-เมดัลลาออบลองกาตา : สาเหตุที่พบในรายงาน2)
ปัจจัยเสี่ยงที่สำคัญที่สุดคือความดันโลหิตสูง และรายงานเกือบทั้งหมดกล่าวถึงการมีส่วนร่วมของความดันโลหิตสูง ปัจจัยเสี่ยงต่อภาวะหลอดเลือดแข็ง เช่น เบาหวานและไขมันในเลือดสูง ก็มีความสำคัญเช่นกันในฐานะปัจจัยพื้นหลัง
สาเหตุทั่วไปของอัมพาตเส้นประสาทแอบดูเซนส์แบบเดี่ยวในผู้ที่มีอายุมากกว่า 50 ปี คือภาวะขาดเลือด (โรคหลอดเลือดขนาดเล็กจากความดันโลหิตสูงและเบาหวาน) ซึ่งมักจะดีขึ้นเองภายใน 3–6 เดือน
กลุ่มอาการเรย์มอนด์ไม่มีเกณฑ์การวินิจฉัยที่ชัดเจน การวินิจฉัยทำโดยการรวมผลการตรวจภาพและอาการทางคลินิก
อาการทางคลินิกที่จำเป็น คือการรวมกันของอัมพาตเส้นประสาทแอบดูเซนส์และอัมพาตครึ่งซีกด้านตรงข้าม โดยพบการเกี่ยวข้องของอัมพาตเส้นประสาทใบหน้าด้านตรงข้ามได้น้อย (เฉพาะชนิดคลาสสิก)
การตรวจตาเหล่ : ยืนยันตาเหล่เข้า การทดสอบปิดตา และแผนภูมิเฮสส์การประเมินภาพซ้อน : ภาพซ้อน ในแนวนอนข้างเดียวกัน แย่ลงเมื่อมองออกไปด้านนอก
MRI diffusion-weighted (DWI) : อาจพบ cytotoxic edema ที่บริเวณ medial ventral ของพอนส์ สามารถตรวจพบรอยโรคขาดเลือดเป็นสัญญาณความเข้มสูงในระยะเฉียบพลันมาก (ภายใน 1-3 ชั่วโมงหลังจากเริ่มมีอาการ)ภาพ FLAIR : แสดงสัญญาณความเข้มสูงประมาณ 3-6 ชั่วโมงหลังจากเริ่มมีอาการ
สิ่งสำคัญคือต้องแยกจากโรคอื่นที่ทำให้เกิดการจำกัดการกางตา
โรคของเบ้าตา และนอกลูกตา : การหดตัวของกล้ามเนื้อเรกตัสด้านใน, โรคตาจากต่อมไทรอยด์ , กล้ามเนื้อเบ้าตา อักเสบ, กระดูกเบ้าตา แตกแบบ blow-out, โรคกล้ามเนื้ออ่อนแรง (Myasthenia Gravis), กลุ่มอาการ Duane เป็นต้นกลุ่มอาการอัมพาตครึ่งซีกสลับอื่นๆ : กลุ่มอาการ Millard-Gubler, กลุ่มอาการ Foville (ดูหัวข้อ “กลุ่มอาการ Raymond คืออะไร”)โรคอื่นๆ ที่มีรอยโรคที่ก้านสมอง : โรคปลอกประสาทเสื่อมแข็ง, เนื้องอกก้านสมอง, โรคสมองจากพิษสุราเรื้อรัง (Wernicke encephalopathy)
การรักษาโรคที่เป็นสาเหตุเป็นสิ่งสำคัญอันดับแรก
การรักษาด้วยการละลายลิ่มเลือด (tPA ทางหลอดเลือดดำ) : พิจารณาภายใน 4.5 ชั่วโมงหลังจากเริ่มมีอาการหากไม่มีข้อห้าม อาจมีข้อบ่งชี้หากยืนยันรอยโรคขาดเลือดใน MRI diffusion ภายใน 4.5 ชั่วโมงหลังจากเริ่มมีอาการยาป้องกันระบบประสาท : Edaravone (Radicut®) ฉีดเข้าหลอดเลือดดำอาจเป็นทางเลือกภายใน 24 ชั่วโมงหลังจากเริ่มมีอาการการสังเกตแบบประคับประคอง : การรักษาแบบเฉียบพลันมากไม่ค่อยทำสำหรับความผิดปกติของการเคลื่อนไหวของตาเพียงอย่างเดียว และมักสังเกตด้วย Mecobalamin 500 ไมโครกรัม 3 เม็ด และ Kallikrein 10 หน่วย 3 เม็ด (แบ่งเป็น 3 ครั้ง) (ทั้งสองอยู่นอกเหนือการคุ้มครองของประกัน)
การให้วิตามินและยาปรับปรุงการไหลเวียน : สำหรับอัมพาตของเส้นประสาท abducens ที่เหลืออยู่การสังเกตอาการ : เนื่องจากกรณีที่เกิดจากความผิดปกติของการไหลเวียนส่วนปลายมักจะดีขึ้นเองภายใน 3–6 เดือน จึงสังเกตอาการประมาณ 6 เดือนการสั่งแว่นตาเลนส์ปริซึม : สำหรับตาเหล่ ระดับเล็กน้อย โดยมีเป้าหมายเพื่อบรรเทาอาการภาพซ้อน
พิจารณาเมื่อไม่ดีขึ้นหลังจาก 6 เดือนและมีภาพซ้อน รุนแรง
อัมพาตระดับเล็กน้อยถึงปานกลาง (ตาเลยกึ่งกลางเมื่อมองออกไปด้านนอก): การตัดสั้นกล้ามเนื้อเรกตัสด้านข้างและการเลื่อนกล้ามเนื้อเรกตัสด้านในอัมพาตระดับรุนแรง (ตาไม่เลยกึ่งกลาง): การย้ายตำแหน่งกล้ามเนื้อเรกตัสบนและล่าง (การย้ายกล้ามเนื้อ) เมื่อเร็วๆ นี้ ได้มีการพัฒนาเทคนิคการย้ายกล้ามเนื้อเรกตัสบนและล่างทั้งหมดแบบรุกรานน้อยที่สุด และมีรายงานผลลัพธ์ที่ดีในการปรับปรุงตำแหน่งตา
วัตถุประสงค์ของการผ่าตัดไม่ใช่เพื่อขจัดอัมพาต แต่เพื่อลดอาการโดยการปรับสมดุลแรงของกล้ามเนื้อ ต้องอธิบายให้ผู้ป่วยเข้าใจอย่างเพียงพอว่าภาพซ้อน ที่เหลืออยู่หลังผ่าตัดเมื่อมองด้านข้างเป็นสิ่งที่หลีกเลี่ยงไม่ได้
การให้ tPA ต้องมีข้อจำกัดด้านเวลาที่เข้มงวดและการยืนยันข้อห้ามใช้ จำเป็นต้องมีการตัดสินใจอย่างรวดเร็วโดยแพทย์ผู้เชี่ยวชาญ
ต้องอธิบายล่วงหน้าว่าการผ่าตัดกล้ามเนื้อนอกลูกตา มีวัตถุประสงค์เพื่อลดอาการ ไม่ใช่การรักษาให้หายขาด
ในการผ่าตัดย้ายกล้ามเนื้อ ต้องระวังภาวะขาดเลือดของส่วนหน้าของตา
เนื่องจากอัมพาตของเส้นประสาทแอบดูเซนส์จากความผิดปกติของการไหลเวียนส่วนปลายมักจะดีขึ้นเองภายใน 3-6 เดือน จึงควรหลีกเลี่ยงการผ่าตัดที่รีบเร่ง
Q
อาการภาพซ้อนจากอัมพาตเส้นประสาทแอบดูเซนส์จะดีขึ้นภายในกี่เดือน?
A
สาเหตุจากความผิดปกติของการไหลเวียนส่วนปลาย (โรคหลอดเลือดเล็กจากความดันโลหิตสูง/เบาหวาน) มักจะดีขึ้นเองภายใน 3–6 เดือน หากไม่ดีขึ้นหลัง 6 เดือนและภาพซ้อน รุนแรง ให้พิจารณาผ่าตัดกล้ามเนื้อนอกลูกตา การฟื้นตัวขึ้นอยู่กับการทำงานเมื่อเริ่มป่วย อายุ และสถานะการฟื้นฟูสมรรถภาพ
นิวเคลียสเส้นประสาทแอบดูเซนส์ : อยู่ที่ด้านหลังของพอนส์ โผล่เข้าสู่พื้นของโพรงสมองที่สี่เซลล์ขนาดใหญ่ : ส่งเส้นใยประสาทนำออกที่เลี้ยงกล้ามเนื้อเรกตัส外侧ข้างเดียวกันเซลล์ขนาดเล็ก (นิวรอนระหว่างนิวเคลียส) : ส่งเส้นใยระหว่างนิวเคลียส (medial longitudinal fasciculus MLF) ไปยังนิวเคลียสเสริมของกล้ามเนื้อเรกตัสมีเดียลของเส้นประสาทสมองคู่ที่ 3 ฝั่งตรงข้าม ควบคุมการเคลื่อนไหวของตาในแนวราบร่วมกันมัดเส้นใยประสาทแอบดูเซนส์ : วิ่งในพอนส์ทางด้านหน้าท้องและด้านท้าย ออกจากก้านสมองที่รอยต่อพอนส์-เมดัลลาโดยไม่ข้ามข้าง
การทำลายนิวเคลียสของเส้นประสาทแอบดูเซนส์ทำให้เกิดอัมพาตของการมองในแนวราบร่วมกันด้านเดียวกัน ในขณะที่การทำลายมัดเส้นใยประสาทแอบดูเซนส์ทำให้เกิดอัมพาตของเส้นประสาทแอบดูเซนส์ด้านเดียวกัน (infranuclear) กลุ่มอาการเรย์มอนด์เป็นแบบหลัง
การทำลายมัดเส้นใยประสาทแอบดูเซนส์ → อัมพาตของเส้นประสาทแอบดูเซนส์ด้านเดียวกันการทำลายคอร์ติโคสไปนัลแทรกต์ → อัมพาตครึ่งซีกฝั่งตรงข้าม (คอร์ติโคสไปนัลแทรกต์วิ่งในพอนส์ด้านหน้าท้องและข้ามข้างใต้ระดับพอนส์)ความเสียหายของเส้นใยคอร์ติโคเฟเชียลที่ยังไม่ไขว้ → อัมพาตใบหน้าส่วนกลางด้านตรงข้าม (เฉพาะชนิดคลาสสิก)
เส้นใยคอร์ติโคเฟเชียลผ่านหลายเส้นทาง (รวมถึงแอบเบอร์แรนต์แทรกต์ใกล้เมเดียลเลมนิสคัสในเทกเมนตัมพอนส์) เส้นใยคอร์ติโคเฟเชียลที่วิ่งทางด้านหลังไม่ได้รับผลกระทบจากรอยโรคด้านหน้าของพอนส์ ดังนั้นใบหน้าจึงถูกสงวนไว้ (facial sparing) อัมพาตใบหน้าด้านตรงข้ามชนิดคลาสสิกจะเกิดขึ้นก็ต่อเมื่อรอยโรคเกี่ยวข้องกับจุดไขว้ของเส้นใยคอร์ติโคเฟเชียลที่ระดับเส้นประสาทแอบดูเซนส์4) Ogawa และคณะชี้ให้เห็นว่าเส้นใยซูพรานิวเคลียร์ของคอร์ติโคเฟเชียลบางส่วนอาจผ่านแอบเบอร์แรนต์ไพรามิดัลแทรกต์ (aberrant pyramidal tract) ที่อยู่ใกล้ไพรามิดัลแทรกต์ และการสงวนแอบเบอร์แรนต์แทรกต์นี้เป็นพื้นฐานทางกายวิภาคของชนิดทั่วไป (ชนิดที่สงวนใบหน้า)3) .
เนื่องจากมีนิวเคลียสและเส้นใยประสาทจำนวนมากอยู่ใกล้รากประสาทแอบดูเซนส์ จึงเป็นเรื่องยากทางกายวิภาคที่รอยโรคด้านหน้าของพอนส์จะทำลายเฉพาะกลุ่มเส้นใยประสาทแอบดูเซนส์และคอร์ติโคสไปนัลแทรกต์เท่านั้น ดังนั้นจึงมักแสดงเป็นกลุ่มอาการมิลลาร์ด-กูบเลอร์หรืออัมพาตการมองในแนวนอนแบบผสม และผู้ป่วยกลุ่มอาการเรย์มอนด์บริสุทธิ์พบได้น้อยมาก1,4,5) .
Zaorsky NG, Luo JJ. A case of classic Raymond syndrome. Case Rep Neurol Med. 2012;2012:583123. doi:10.1155/2012/583123. PMID: 22934209; PMCI D: PMC3423663.
Satake M, Kira J, Yamada T, Kobayashi T. Raymond syndrome (alternating abducent hemiplegia) caused by a small haematoma at the medial pontomedullary junction. J Neurol Neurosurg Psychiatry. 1995;58(2):261. doi:10.1136/jnnp.58.2.261. PMID: 7876876; PMCI D: PMC1073342.
Ogawa K, Suzuki Y, Kamei S. Two patients with abducens nerve palsy and crossed hemiplegia (Raymond syndrome). Acta Neurol Belg. 2010;110(3):270-271. PMID: 21114137.
Mégevand P, Pilly B, Delavelle J, et al. Sixth cranial nerve palsy and contralateral hemiparesis (Raymond’s syndrome) sparing the face. J Neurol. 2009;256(6):1017-1018. doi:10.1007/s00415-009-5041-6. PMID: 19252793.
Ground M, Punter MNM, Rosemergy I. Pontine ischaemic stroke syndromes. Pract Neurol. 2023;23(6):501-503. doi:10.1136/pn-2023-003782. PMID: 37524438.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต