经典型

雷蒙德综合征
一目了然的要点
Section titled “一目了然的要点”1. 什么是雷蒙德综合征?
Section titled “1. 什么是雷蒙德综合征?”雷蒙德综合征(Raymond syndrome)是由桥脑中部(mid-pons)腹内侧病变引起的交替性偏瘫综合征。1895年,法国神经内科医生Fulgence Raymond首次报道。病例为一名39岁梅毒女性患者,表现为外展神经麻痹、对侧面神经麻痹和偏瘫三联征,提示病变位于桥脑尾内侧的面神经纤维交叉处1)。
自首次报道以来,纯雷蒙德综合征的文献报告仅有数例,是一种极为罕见的疾病2,3)。近年来的病例报告讨论了将其分为经典型(伴面神经麻痹)和普通型(面部不受累)两类的合理性1,4)。
普通型(面部回避型)
相关脑干综合征,需在鉴别诊断中掌握:
- Millard-Gubler综合征:病侧外展神经麻痹和对侧偏瘫(与Raymond普通型相似)。不同之处在于伴有面神经核直接损伤引起的周围性面神经麻痹。
- Foville综合征:表现为向病侧凝视障碍、面神经麻痹、味觉减退、Horner综合征、听力下降的脑桥病变。
- Weber综合征:动眼神经麻痹和对侧偏瘫(中脑病变)。
- Benedikt综合征:动眼神经麻痹和对侧震颤(中脑病变)。
Millard-Gubler综合征与Raymond普通型一样表现为外展神经麻痹和对侧偏瘫,但不同之处在于它伴有因面神经核直接损伤导致的周围性面神经麻痹(额纹也受影响)。Raymond经典型的面神经麻痹是由于核下皮质面神经纤维损伤引起的中枢性麻痹,仅下半部面瘫。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”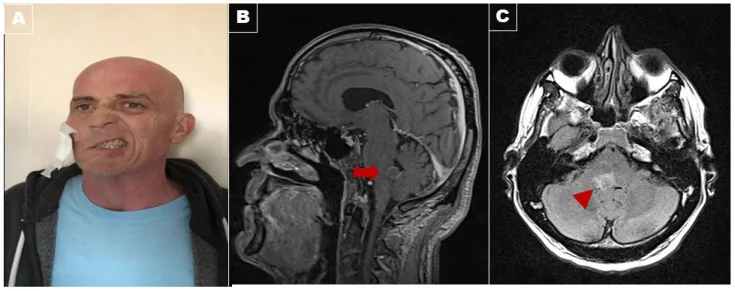
- 水平复视:外展神经麻痹导致内斜视,向患侧外展方向注视时复视加重。
- 头位异常:为减轻复视,头部转向麻痹眼侧。
- 单侧肢体无力:由对侧偏瘫引起。
- 面部运动异常(仅经典型):对侧中枢性面神经麻痹导致的口角下垂等下脸部运动障碍。
临床所见(医生检查确认的所见)
Section titled “临床所见(医生检查确认的所见)”- 同侧外展神经麻痹:患眼外展受限。通过遮盖试验和Hess图确认,第一偏位时患眼外展方向出现图案缩小。
- 对侧偏瘫:皮质脊髓束损伤导致的对侧上下肢运动障碍。
- 对侧中枢性面神经麻痹(仅经典型):仅下脸部麻痹,额纹保留。
3. 病因与危险因素
Section titled “3. 病因与危险因素”雷蒙德综合征由桥脑尾侧腹内侧病变引起。
- 桥脑梗死:最常见的原因。大多数由小血管疾病引起3,5)。
- 腔隙性梗死:桥脑穿支动脉闭塞导致的小梗死。典型病例为基底动脉旁正中支闭塞5)。
- 桥脑延髓交界处海绵状血管瘤出血:有报道的病因2)。
最大的风险因素是高血压,几乎所有报告病例都提到高血压的参与。糖尿病和高脂血症等动脉硬化风险因素作为背景也很重要。
作为单独引起外展神经麻痹的常见原因,50岁以上人群中缺血性(由高血压、糖尿病引起的小血管疾病)最为常见,通常在3至6个月内自然改善。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”雷蒙德综合征没有明确定义的诊断标准。通过影像学表现和临床表现相结合进行诊断。
必需的临床体征是外展神经麻痹和对侧偏瘫的组合,对侧面神经麻痹罕见(仅经典型)。
神经影像学诊断
Section titled “神经影像学诊断”- 弥散加权成像(DWI):桥脑中部腹侧内侧可见细胞毒性水肿。超急性期(发病1-3小时内)即可检测到梗死灶呈高信号。
- FLAIR成像:发病约3-6小时后呈高信号。
需要与其他导致外展受限的疾病进行鉴别。
- 眼眶及眼外疾病:内直肌挛缩、甲状腺眼病、眼眶肌炎、眼眶爆裂性骨折、重症肌无力、Duane综合征等。
- 其他交替性偏瘫综合征:Millard-Gubler综合征、Foville综合征(参见“什么是Raymond综合征”一节)。
- 伴有脑干病变的其他疾病:多发性硬化、脑干肿瘤、Wernicke脑病。
5. 标准治疗方法
Section titled “5. 标准治疗方法”针对病因的治疗(急性期)
Section titled “针对病因的治疗(急性期)”病因治疗是首要的。
- 溶栓治疗(tPA静脉注射):在症状出现后4.5小时内且无禁忌症时考虑。如果在发病4.5小时内通过MRI弥散加权成像确认梗死灶,则可能适用。
- 神经保护药物:发病24小时内,依达拉奉(Radicut®)静脉滴注是一个选择。
- 保守观察:仅眼球运动异常时,很少进行超急性期治疗;通常使用甲钴胺片500μg 3片和血管舒缓素片10单位3片(各分3次)进行观察(均为超说明书用药)。
外展神经麻痹的治疗(慢性期/残留麻痹)
Section titled “外展神经麻痹的治疗(慢性期/残留麻痹)”如果6个月后仍无改善且复视严重,则考虑手术。
- 轻至中度麻痹(外展时能超过中线):外直肌缩短术和内直肌后徙术。
- 重度麻痹(不能超过中线):上下直肌移位术(肌肉移位术)。近年来,微创的上下直肌全幅移位术已被开发,并报告了良好的眼位改善效果。
手术的目的不是消除麻痹,而是通过调整肌张力平衡来减轻症状。需向患者充分说明侧方视时术后复视残留是必然的。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”外展神经的解剖
Section titled “外展神经的解剖”- 外展神经核:位于脑桥背侧,突出于第四脑室底。
- 大细胞:发出支配同侧外直肌的传出神经纤维。
- 小细胞(核间神经元):向对侧动眼神经内直肌副核发送核间纤维(内侧纵束 MLF),控制共同水平眼球运动。
- 外展神经纤维束:在脑桥腹侧和尾侧走行,不交叉,在桥延交界处离开脑干。
损伤外展神经核会导致同侧水平共同注视麻痹,而损伤外展神经纤维束会导致同侧外展神经麻痹(核下性)。Raymond综合征属于后者。
病变与症状的对应
Section titled “病变与症状的对应”- 外展神经纤维束损伤 → 同侧外展神经麻痹
- 皮质脊髓束损伤 → 对侧偏瘫(皮质脊髓束在脑桥腹侧走行,在脑桥水平以下交叉)
- 未交叉的皮质面神经纤维损伤 → 对侧中枢性面神经麻痹(仅经典类型)
面神经麻痹有无的机制
Section titled “面神经麻痹有无的机制”皮质面神经纤维通过多条通路(包括桥脑被盖内侧丘系附近的迷走束)。背侧走行的皮质面神经纤维不受桥脑腹侧病变的影响,因此面部功能得以保留(facial sparing)。只有当病变累及外展神经水平的皮质面神经交叉部时,才会出现经典的对侧面神经麻痹4)。Ogawa等人指出,部分皮质面神经的上核纤维可能通过靠近锥体束的迷走束(aberrant pyramidal tract),并认为该纤维束的保留是普通型(面部保留型)的解剖学基础3)。
纯型罕见的原因
Section titled “纯型罕见的原因”由于外展神经根附近密集分布着许多神经核和纤维,桥脑腹侧病变在解剖学上难以选择性仅损伤外展神经纤维束和皮质脊髓束。因此,常表现为Millard-Gubler综合征或水平凝视麻痹等混合型,纯Raymond综合征病例极为罕见1,4,5)。
7. 参考文献
Section titled “7. 参考文献”-
Zaorsky NG, Luo JJ. A case of classic Raymond syndrome. Case Rep Neurol Med. 2012;2012:583123. doi:10.1155/2012/583123. PMID: 22934209; PMCID: PMC3423663.
-
Satake M, Kira J, Yamada T, Kobayashi T. Raymond syndrome (alternating abducent hemiplegia) caused by a small haematoma at the medial pontomedullary junction. J Neurol Neurosurg Psychiatry. 1995;58(2):261. doi:10.1136/jnnp.58.2.261. PMID: 7876876; PMCID: PMC1073342.
-
Ogawa K, Suzuki Y, Kamei S. Two patients with abducens nerve palsy and crossed hemiplegia (Raymond syndrome). Acta Neurol Belg. 2010;110(3):270-271. PMID: 21114137.
-
Mégevand P, Pilly B, Delavelle J, et al. Sixth cranial nerve palsy and contralateral hemiparesis (Raymond’s syndrome) sparing the face. J Neurol. 2009;256(6):1017-1018. doi:10.1007/s00415-009-5041-6. PMID: 19252793.
-
Ground M, Punter MNM, Rosemergy I. Pontine ischaemic stroke syndromes. Pract Neurol. 2023;23(6):501-503. doi:10.1136/pn-2023-003782. PMID: 37524438.
