直接感染
經由海綿竇的直接神經感染:VZV從三叉神經節經海綿竇直接侵入視神經導致的視神經病變。

帶狀皰疹性視神經炎(Herpes Zoster Optic Neuritis; HZON)是眼部帶狀皰疹(HZO)的一種罕見後遺症,導致視神經炎。它伴隨三叉神經第一支(眼神經)區域的帶狀皰疹發生。
HZO約佔所有帶狀皰疹病例的10-20%,其中約半數出現某種眼部併發症。HZON是這些眼部併發症中的罕見併發症,據報導約1.9%的HZO患眼出現視神經炎1。
Hutchinson徵是指鼻尖和鼻翼出現皮疹,與鼻睫神經的支配區域一致。Hutchinson徵陽性時,眼部併發症的發生率顯著增高。
無疹性帶狀皰疹(Zoster sine herpete; ZSH)可能僅出現神經症狀而無皮疹。此時診斷困難,需注意。
如果年輕患者出現嚴重HZO,應考慮HIV感染的可能性。在CD4陽性淋巴細胞計數≤500/μL的免疫低下狀態下,帶狀皰疹容易重症化。
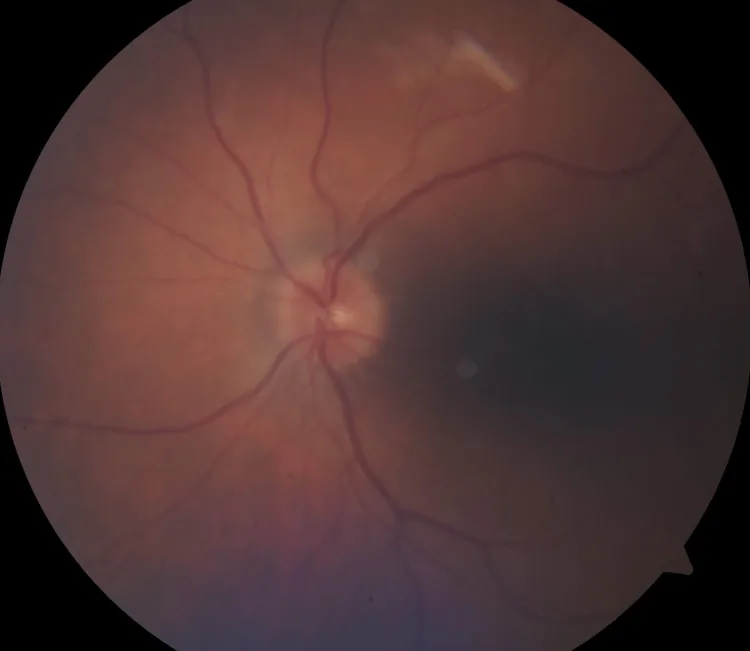
HZO本身的全身症狀包括發燒、倦怠感、三叉神經第一支區域的頭痛與眼痛。在皮疹出現前,患者可能主訴三叉神經支配區域的不適或疼痛。
視神經炎的症狀中,患眼的視力下降是主要主訴。
HZON的原因是潛伏感染於神經節的水痘-帶狀皰疹病毒(VZV)的再活化。
與HSV不同,VZV一旦離開細胞就會立即失去活性。再活化時經由神經直接出現在皮膚上,因此皮疹嚴格侷限於神經支配區域。
以下因素會增加HZON的風險。
HZON的臨床診斷是在HZO病程中或發病後約3個月內出現急性單側或雙側前部或球後視神經病變時做出。
主要檢查方法如下所示。
| 檢查 | 所見/目的 |
|---|---|
| 眼眶MRI | 患側視神經的顯影效果和擴散限制,T2加權影像上三叉神經核的線狀高信號 |
| 螢光眼底血管攝影(FA) | 患側視盤晚期染色 |
| 腰椎穿刺和腦脊髓液分析 | 通過PCR和血清學檢測VZV(有PCR陰性病例的報告) |
MRI是視神經疾病的首選檢查。冠狀位STIR和增強T1加權像有用。視神經的擴散受限被認為是視力恢復不良的預測因子1。腦幹T2加權像上三叉神經核和三叉神經束的線狀高信號可能提示VZV相關併發症1。也有報告顯示眶內視神經全長增強並合併缺血性視神經病變的重症病例4。
都卜勒超音波通常顯示血流正常,有助於與血管性視神經病變鑑別。
鑑別診斷所需的血液檢查包括CBC、ESR、CRP、梅毒血清學、ANA、AQP4抗體和MOG抗體。
與以下疾病的鑑別很重要。
排除巨細胞動脈炎具有緊迫性,可能需要檢查ESR、CRP和顳動脈切片。
治療的基礎是全身使用抗病毒藥物。
根據病例的嚴重程度,按以下方式使用。
日本的標準治療也以全身使用抗病毒藥物為基礎,重症病例需住院靜脈給藥。對於HZO的皮疹,聯合使用阿昔洛韋眼膏。在免疫功能正常的輕症病例中,有報告稱口服伐昔洛韋治療可獲得良好的視力恢復5。
阿昔洛韋的作用機制:被VZV產生的胸苷激酶(TK)磷酸化,三磷酸形式選擇性抑制病毒DNA聚合酶。由於在宿主正常細胞中不被磷酸化,因此選擇性毒性高。
關於是否聯合使用類固醇存在爭議。
對於HZO的假樹枝狀角膜炎,與HSV角膜炎不同,可以使用類固醇滴眼液。
對於感染性視神經炎,不應單獨使用類固醇脈衝療法(甲潑尼龍1000 mg靜脈滴注3天),應優先使用抗病毒藥物進行病因治療。
不統一推薦。當眼內炎症明顯時,可考慮合併使用,但可能增加VZV視網膜炎的風險,因此需要謹慎判斷適應症。原則上應在充分使用抗病毒藥物後考慮使用。一些系統性回顧表明,早期抗病毒藥物與類固醇合併治療可能改善視力預後6。
HZON的發病機制提出了以下三種病理生理學機制。
直接感染
經由海綿竇的直接神經感染:VZV從三叉神經節經海綿竇直接侵入視神經導致的視神經病變。
炎症性脫髓鞘
炎症性脫髓鞘:VZV感染相關的局部炎症損傷視神經髓鞘的機制。與視神經炎的病理有共同之處。
免疫反應
VZV在原發感染(水痘)後,在三叉神經節等感覺神經節中終生潛伏感染。當因老化或免疫功能低下等原因發生再活化時,病毒沿神經軸突逆行傳播至皮膚和眼組織,引發帶狀疱疹。
HZO後出現的**帶狀疱疹後神經痛(PHN)**表現為持續數月甚至數年的劇烈疼痛,是一個問題。
目前提出了三種機制:經由海綿竇直接感染視神經、發炎導致視神經脫髓鞘,以及全身或中樞神經系統感染引起的反應性免疫反應導致視神經盤水腫6。被認為不是單一機制,而是多種機制共同作用導致視神經損傷。
Vanikieti K, Poonyathalang A, Jindahra P, Cheecharoen P, Patputtipong P, Padungkiatsagul T. Isolated optic neuritis with a concurrent abnormal trigeminal nucleus on imaging: case report of a rare complication of herpes zoster ophthalmicus. BMC Neurol. 2018 Oct 4;18(1):165. doi: 10.1186/s12883-018-1168-3. PMID: 30286736; PMCID: PMC6171195. ↩ ↩2 ↩3
Mohd Zaidan KN, Mohammad Razali A, Md Noh MSF, Md Saleh R, Mohd Isa M. Herpes Zoster Optic Neuritis: A Catastrophe of a Disease. Cureus. 2024 May 15;16(5):e60387. doi: 10.7759/cureus.60387. PMID: 38883008; PMCID: PMC11178973. ↩
Vitor BM, Foureaux ECM, Porto FBO. Herpes zoster optic neuritis. Int Ophthalmol. 2011 Jun;31(3):233-236. doi: 10.1007/s10792-011-9443-y. PMID: 21626168. ↩
Kudo T, Yamauchi K, Suzuki Y, Nakazawa M, Ueno S. A case of herpes zoster ophthalmicus with optic neuritis of the total length of the optic nerve in the orbital space and ischemic optic neuropathy. Am J Ophthalmol Case Rep. 2022 Nov 23;28:101756. doi: 10.1016/j.ajoc.2022.101756. PMID: 36467120; PMCID: PMC9713266. ↩
Hunt CM, Gregory HM, Gannon W. Oral Valacyclovir Treatment of Herpes Zoster Ophthalmicus-Induced Optic Neuritis. Cureus. 2021 Aug 9;13(8):e17033. doi: 10.7759/cureus.17033. PMID: 34522513; PMCID: PMC8425502. ↩
Pourmahdi-Boroujeni M, Abtahi-Naeini B, Rastegarnasab F, Afshar K, Akhlaghi M, Pourazizi M. Optic Neuritis Associated with Herpes Zoster Ophthalmicus: A Systematic Review and Analysis. Ocul Immunol Inflamm. 2025 Oct;33(8):1732-1747. doi: 10.1080/09273948.2025.2530144. PMID: 40700721. ↩ ↩2