Infección directa
Infección neural directa a través del seno cavernoso: Neuropatía óptica causada por la invasión directa del VZV al nervio óptico desde el ganglio trigémino a través del seno cavernoso.

La neuritis óptica por herpes zóster (Herpes Zoster Optic Neuritis; HZON) es una secuela rara del herpes zóster oftálmico (HZO) que produce neuritis óptica. Ocurre en asociación con herpes zóster en la primera división (nervio oftálmico) del nervio trigémino.
El HZO ocurre en aproximadamente el 10–20% de todos los casos de herpes zóster, y aproximadamente la mitad de ellos desarrollan alguna complicación ocular. La HZON es una complicación rara entre estas complicaciones oculares, y se ha reportado neuritis óptica en aproximadamente el 1.9% de los ojos con HZO 1.
El signo de Hutchinson se refiere a la presencia de una erupción en la punta y ala de la nariz, correspondiente al área de inervación del nervio nasociliar. Cuando el signo de Hutchinson es positivo, la frecuencia de complicaciones oculares es significativamente mayor.
El zóster sine herpete (ZSH) puede presentarse solo con síntomas neurológicos sin erupción. En tales casos, el diagnóstico puede ser difícil y se necesita precaución.
Si se observa HZO grave en un paciente joven, considere la posibilidad de infección por VIH. En estados de inmunocompromiso con recuento de linfocitos CD4 positivos ≤500/μL, el herpes zóster tiende a ser más grave.
Se ha reportado inicio simultáneo con HZO o hasta 10 semanas después del inicio del HZO. Se han reportado casos de neuritis óptica que se desarrollan aproximadamente 1 mes después de la aparición de la erupción 2 y aproximadamente 45 días después 3, por lo que la pérdida visual puede ocurrir algún tiempo después de que aparece la erupción del HZO. Es necesaria una atención continua a los cambios visuales en pacientes con HZO.
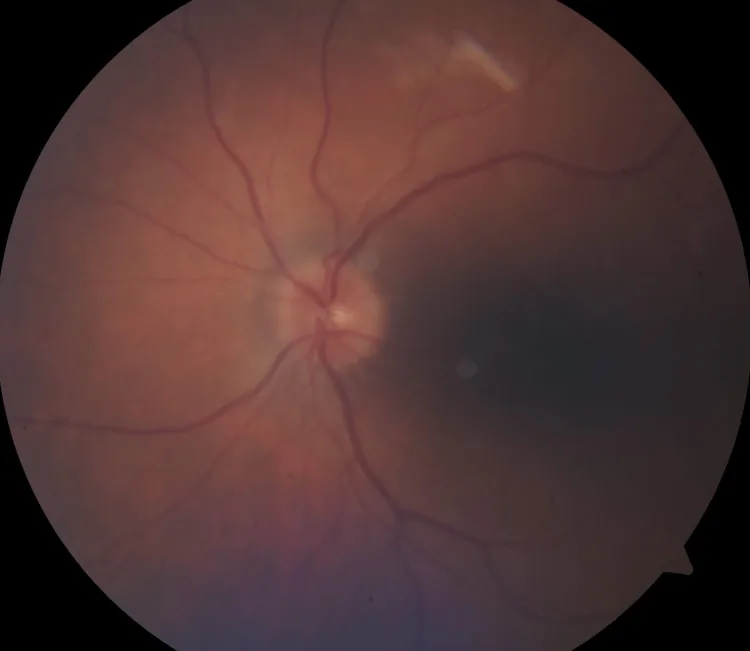
Los síntomas sistémicos del HZO incluyen fiebre, malestar general, cefalea en el área de la primera rama del nervio trigémino y dolor ocular. Antes de la aparición del sarpullido, los pacientes pueden quejarse de molestias o dolor en el área inervada por el trigémino.
Como síntoma de neuritis óptica, la principal queja es la disminución de la agudeza visual en el ojo afectado.
La causa de HZON es la reactivación del virus varicela-zóster (VZV) que ha infectado latentemente los ganglios.
A diferencia del HSV, el VZV se inactiva tan pronto como sale de la célula. Al reactivarse, aparece directamente en la piel a través de los nervios, por lo que el sarpullido se limita estrictamente al área inervada.
Los siguientes factores aumentan el riesgo de HZON.
El diagnóstico clínico de HZON se realiza cuando se produce una neuropatía óptica anterior o retrobulbar aguda unilateral o bilateral durante el curso del HZO o dentro de aproximadamente 3 meses del inicio.
Los principales métodos de exploración se muestran a continuación.
| Exploración | Hallazgos/Propósito |
|---|---|
| RMN orbitaria | Realce de contraste y restricción de difusión del nervio óptico afectado, hiperintensidad lineal del núcleo trigémino en imágenes potenciadas en T2 |
| Angiografía fluoresceínica (FA) | Tinción tardía del disco óptico afectado |
| Punción lumbar y análisis del líquido cefalorraquídeo | Detección de VZV mediante PCR y pruebas serológicas (se han reportado casos con PCR negativa) |
La RM es la prueba de primera elección para las enfermedades del nervio óptico. Son útiles las imágenes coronales STIR y T1 con contraste. La restricción de la difusión del nervio óptico se ha propuesto como factor predictivo de mala recuperación visual 1. La hiperintensidad lineal en el núcleo y tracto trigeminal en T2 del tronco encefálico puede sugerir complicaciones relacionadas con VZV 1. También se han reportado casos graves con realce de contraste a lo largo de todo el nervio óptico intraorbitario y neuropatía óptica isquémica complicada 4.
La ecografía Doppler generalmente muestra flujo sanguíneo normal, lo que ayuda a diferenciar de la neuropatía óptica vascular.
Los análisis de sangre necesarios para el diagnóstico diferencial incluyen CBC, ESR, CRP, serología de sífilis, ANA, anticuerpos AQP4 y anticuerpos MOG.
Es importante diferenciar de las siguientes enfermedades.
La exclusión de arteritis de células gigantes es urgente; pueden ser necesarios ESR, CRP y biopsia de arteria temporal.
La base del tratamiento es la administración sistémica de fármacos antivirales.
Se utilizan de la siguiente manera según la gravedad del caso.
En el tratamiento estándar japonés, la administración sistémica de antivirales también es fundamental, y los casos graves se hospitalizan para administración intravenosa. Para las lesiones cutáneas del HZO, se usa concomitantemente ungüento oftálmico de aciclovir. En casos leves de pacientes inmunocompetentes, hay informes de buena recuperación visual con terapia oral con valaciclovir 5.
Mecanismo de acción del aciclovir: Es fosforilado por la timidina quinasa (TK) producida por el VZV, y la forma trifosfato inhibe selectivamente la ADN polimerasa viral. Dado que no se fosforila en las células normales del huésped, tiene alta toxicidad selectiva.
La conveniencia del uso concomitante de esteroides es debatida.
Para la queratitis pseudodendrítica del HZO, a diferencia de la queratitis por HSV, se pueden usar gotas oftálmicas de esteroides.
En la neuritis óptica infecciosa, la terapia de pulso con esteroides (metilprednisolona 1,000 mg IV durante 3 días) no debe usarse sola; se debe priorizar el tratamiento causal con antivirales.
No se recomienda de manera uniforme. Cuando la inflamación intraocular es prominente, se puede considerar el uso concomitante, pero puede aumentar el riesgo de retinitis por VZV, por lo que se requiere una evaluación cuidadosa de las indicaciones. El principio es considerar su uso después de una terapia antiviral adecuada. Algunas revisiones sistemáticas sugieren que la terapia combinada temprana con antivirales y esteroides puede mejorar el pronóstico visual 6.
Se han propuesto los siguientes tres mecanismos fisiopatológicos para el desarrollo de HZON.
Infección directa
Infección neural directa a través del seno cavernoso: Neuropatía óptica causada por la invasión directa del VZV al nervio óptico desde el ganglio trigémino a través del seno cavernoso.
Desmielinización inflamatoria
Desmielinización inflamatoria: Mecanismo en el que la inflamación local asociada a la infección por VZV daña la vaina de mielina del nervio óptico. Comparte algunas características con la patología de la neuritis óptica.
Respuesta inmune
Edema del disco óptico debido a la respuesta inmune reactiva: Mecanismo en el que la respuesta inmune del huésped a una infección sistémica o del SNC causa edema del disco óptico.
Después de la infección primaria (varicela), el VZV establece una infección latente de por vida en los ganglios sensoriales, incluido el ganglio trigémino. Cuando ocurre la reactivación debido al envejecimiento o la inmunosupresión, el virus viaja retrógradamente a lo largo de los axones nerviosos para llegar a la piel y los tejidos oculares, causando herpes zóster.
La neuralgia posherpética (NPH) que aparece después del HZO es un problema como dolor intenso que dura meses o años.
Actualmente se proponen tres mecanismos: infección directa del nervio óptico a través del seno cavernoso, desmielinización del nervio óptico por inflamación y edema del disco óptico debido a una respuesta inmune reactiva a la infección sistémica o del SNC 6. Se cree que no es un solo mecanismo, sino una combinación de varios los que causan el daño al nervio óptico.
Vanikieti K, Poonyathalang A, Jindahra P, Cheecharoen P, Patputtipong P, Padungkiatsagul T. Isolated optic neuritis with a concurrent abnormal trigeminal nucleus on imaging: case report of a rare complication of herpes zoster ophthalmicus. BMC Neurol. 2018 Oct 4;18(1):165. doi: 10.1186/s12883-018-1168-3. PMID: 30286736; PMCID: PMC6171195. ↩ ↩2 ↩3
Mohd Zaidan KN, Mohammad Razali A, Md Noh MSF, Md Saleh R, Mohd Isa M. Herpes Zoster Optic Neuritis: A Catastrophe of a Disease. Cureus. 2024 May 15;16(5):e60387. doi: 10.7759/cureus.60387. PMID: 38883008; PMCID: PMC11178973. ↩
Vitor BM, Foureaux ECM, Porto FBO. Herpes zoster optic neuritis. Int Ophthalmol. 2011 Jun;31(3):233-236. doi: 10.1007/s10792-011-9443-y. PMID: 21626168. ↩
Kudo T, Yamauchi K, Suzuki Y, Nakazawa M, Ueno S. A case of herpes zoster ophthalmicus with optic neuritis of the total length of the optic nerve in the orbital space and ischemic optic neuropathy. Am J Ophthalmol Case Rep. 2022 Nov 23;28:101756. doi: 10.1016/j.ajoc.2022.101756. PMID: 36467120; PMCID: PMC9713266. ↩
Hunt CM, Gregory HM, Gannon W. Oral Valacyclovir Treatment of Herpes Zoster Ophthalmicus-Induced Optic Neuritis. Cureus. 2021 Aug 9;13(8):e17033. doi: 10.7759/cureus.17033. PMID: 34522513; PMCID: PMC8425502. ↩
Pourmahdi-Boroujeni M, Abtahi-Naeini B, Rastegarnasab F, Afshar K, Akhlaghi M, Pourazizi M. Optic Neuritis Associated with Herpes Zoster Ophthalmicus: A Systematic Review and Analysis. Ocul Immunol Inflamm. 2025 Oct;33(8):1732-1747. doi: 10.1080/09273948.2025.2530144. PMID: 40700721. ↩ ↩2