Infecção Direta
Infecção neural direta através do seio cavernoso: Lesão do nervo óptico devido à entrada direta do VZV no nervo óptico a partir do gânglio trigeminal através do seio cavernoso.

A neurite óptica por herpes zoster (Herpes Zoster Optic Neuritis; HZON) é uma neurite óptica rara que ocorre como sequela do herpes zoster oftálmico (HZO). Surge associada ao herpes zoster na área do primeiro ramo do nervo trigêmeo (nervo oftálmico).
O HZO ocorre em cerca de 10 a 20% de todos os casos de herpes zoster, e aproximadamente metade deles apresenta alguma complicação ocular. A HZON é uma complicação rara entre essas complicações oculares, sendo relatada neurite óptica em cerca de 1,9% dos olhos com HZO 1.
Sinal de Hutchinson é o achado de erupção na ponta e asa do nariz, correspondendo à área de inervação do nervo nasociliar. Quando o sinal de Hutchinson é positivo, a frequência de complicações oculares é significativamente maior.
Herpes zoster sem erupção (Zoster sine herpete; ZSH) pode apresentar apenas sintomas neurológicos sem erupção cutânea. Nesse caso, é necessário observar que o diagnóstico se torna difícil.
Se HZO grave for encontrado em jovens, considere a presença de infecção pelo HIV. Em estados de imunocomprometimento com contagem de linfócitos CD4+ abaixo de 500/μL, o herpes zoster tende a se tornar grave.
Foi relatada ocorrência simultânea com HZO ou até 10 semanas após o início do HZO. Há relatos de casos que desenvolveram neurite óptica cerca de um mês após o aparecimento da erupção 2 e casos cerca de 45 dias depois 3, indicando que a diminuição da visão pode ocorrer algum tempo após a erupção do HZO. As alterações visuais em pacientes com HZO requerem atenção contínua.
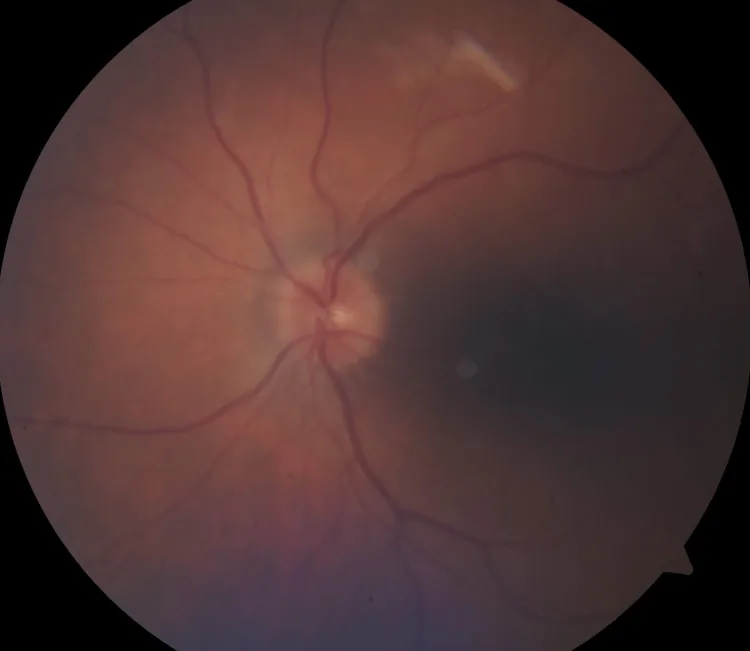
Os sintomas sistêmicos do próprio HZO incluem: febre, fadiga, cefaleia na área do primeiro ramo do nervo trigêmeo e dor ocular. Antes do aparecimento da erupção cutânea, o paciente pode queixar-se de desconforto ou dor na área de inervação do trigêmeo.
Como sintoma de neurite óptica, a queixa principal é diminuição da acuidade visual no olho afetado.
A causa da HZON é a reativação do vírus varicela-zóster (VZV) latente no gânglio.
Ao contrário do HSV, o VZV é inativado assim que sai da célula. Na reativação, ele aparece diretamente na pele através dos nervos, portanto a erupção é estritamente limitada à área de inervação.
Os seguintes fatores aumentam o risco de HZON:
O diagnóstico clínico de HZON é feito quando ocorre neuropatia óptica anterior ou retrobulbar aguda unilateral ou bilateral durante o curso do HZO ou dentro de aproximadamente 3 meses do início.
Os principais métodos de exame são mostrados abaixo.
| Exame | Achados / Objetivo |
|---|---|
| Ressonância magnética orbitária | Realce pelo contraste e restrição à difusão no nervo óptico afetado, sinal linear alto no núcleo do trigêmeo em imagens ponderadas em T2 |
| Angiografia fluoresceínica (FA) | Impregnação tardia do disco óptico afetado |
| Punção lombar e análise do líquido cefalorraquidiano | Detecção de VZV por PCR e exames sorológicos (há relatos de casos com PCR negativo) |
A ressonância magnética é o exame de primeira escolha para doenças do nervo óptico. Cortes coronais em STIR e T1 com contraste são úteis. A restrição à difusão no nervo óptico foi proposta como fator preditivo de má recuperação visual 1. Se houver sinal linear alto nos núcleos e tratos trigeminais no tronco encefálico em T2, isso pode sugerir complicações relacionadas ao VZV 1. Foram relatados casos graves com realce por contraste ao longo de todo o nervo óptico intraorbital, acompanhados de neuropatia óptica isquêmica 4.
No ultrassom Doppler, o fluxo sanguíneo geralmente é normal, ajudando a diferenciar da neuropatia óptica vascular.
Os exames de sangue necessários para o diagnóstico diferencial incluem: hemograma completo, VHS, PCR, sorologia para sífilis, FAN, anticorpos anti-AQP4 e anticorpos anti-MOG.
É importante diferenciar das seguintes doenças:
A exclusão de arterite de células gigantes é urgente, podendo ser necessários VHS, PCR e biópsia da artéria temporal.
A base do tratamento é a administração sistêmica de medicamentos antivirais.
São usados de acordo com a gravidade do caso, da seguinte forma:
No tratamento padrão japonês, a administração sistêmica de antivirais também é a base, e em casos graves é administrada por via intravenosa após internação. Para a erupção cutânea do HZO, a pomada oftálmica de aciclovir é usada em conjunto. Em casos leves com imunidade normal, há relatos de boa recuperação da acuidade visual com valaciclovir oral 5.
Mecanismo de ação do aciclovir: É fosforilado pela timidina quinase (TK) produzida pelo VZV, e a forma trifosfato inibe seletivamente a polimerase do DNA viral. Como não é fosforilado nas células normais do hospedeiro, sua toxicidade seletiva é alta.
Há debate sobre o uso concomitante de esteroides.
Para ceratite pseudodendrítica do HZO, o colírio de esteroide pode ser usado, ao contrário da ceratite por HSV.
Na neurite óptica infecciosa, a pulsoterapia com esteroide (metilprednisolona 1000 mg em infusão por 3 dias) não é realizada isoladamente, mas sim o tratamento causal com antivirais é priorizado.
Não é recomendado de forma uniforme. Em casos de inflamação intraocular significativa, o uso concomitante pode ser considerado, mas é necessário avaliar cuidadosamente as indicações, pois pode aumentar o risco de retinite por VZV. O princípio é considerar o uso após administração adequada de antivirais. Existe uma revisão sistemática que sugere que a terapia precoce com antivirais e esteroides pode melhorar o prognóstico visual 6.
Três mecanismos fisiopatológicos foram propostos para o desenvolvimento de HZON.
Infecção Direta
Infecção neural direta através do seio cavernoso: Lesão do nervo óptico devido à entrada direta do VZV no nervo óptico a partir do gânglio trigeminal através do seio cavernoso.
Desmielinização Inflamatória
Desmielinização inflamatória: Mecanismo pelo qual a inflamação local associada à infecção por VZV danifica a bainha de mielina do nervo óptico. Esse mecanismo compartilha aspectos com a fisiopatologia da neurite óptica.
Resposta Imune
Edema de papila devido à resposta imune reativa: Mecanismo pelo qual a resposta imune do hospedeiro à infecção sistêmica ou do SNC causa edema na papila óptica.
Após a infecção primária (varicela), o VZV permanece latente por toda a vida nos gânglios sensoriais, incluindo o gânglio trigeminal. Quando a reativação ocorre devido ao envelhecimento ou imunossupressão, o vírus se propaga retrogradamente ao longo dos axônios nervosos para atingir a pele e os tecidos oculares, causando herpes zoster.
A neuralgia pós-herpética (NPH) que surge após HZO é problemática devido à dor intensa que pode durar meses a anos.
Atualmente, três mecanismos são propostos: infecção direta do nervo óptico através do seio cavernoso, desmielinização inflamatória do nervo óptico e edema do disco óptico devido à resposta imune reativa à infecção sistêmica ou do SNC 6. Acredita-se que o dano ao nervo óptico seja causado por uma combinação de múltiplos mecanismos, e não por um único mecanismo.
Vanikieti K, Poonyathalang A, Jindahra P, Cheecharoen P, Patputtipong P, Padungkiatsagul T. Isolated optic neuritis with a concurrent abnormal trigeminal nucleus on imaging: case report of a rare complication of herpes zoster ophthalmicus. BMC Neurol. 2018 Oct 4;18(1):165. doi: 10.1186/s12883-018-1168-3. PMID: 30286736; PMCID: PMC6171195. ↩ ↩2 ↩3
Mohd Zaidan KN, Mohammad Razali A, Md Noh MSF, Md Saleh R, Mohd Isa M. Herpes Zoster Optic Neuritis: A Catastrophe of a Disease. Cureus. 2024 May 15;16(5):e60387. doi: 10.7759/cureus.60387. PMID: 38883008; PMCID: PMC11178973. ↩
Vitor BM, Foureaux ECM, Porto FBO. Herpes zoster optic neuritis. Int Ophthalmol. 2011 Jun;31(3):233-236. doi: 10.1007/s10792-011-9443-y. PMID: 21626168. ↩
Kudo T, Yamauchi K, Suzuki Y, Nakazawa M, Ueno S. A case of herpes zoster ophthalmicus with optic neuritis of the total length of the optic nerve in the orbital space and ischemic optic neuropathy. Am J Ophthalmol Case Rep. 2022 Nov 23;28:101756. doi: 10.1016/j.ajoc.2022.101756. PMID: 36467120; PMCID: PMC9713266. ↩
Hunt CM, Gregory HM, Gannon W. Oral Valacyclovir Treatment of Herpes Zoster Ophthalmicus-Induced Optic Neuritis. Cureus. 2021 Aug 9;13(8):e17033. doi: 10.7759/cureus.17033. PMID: 34522513; PMCID: PMC8425502. ↩
Pourmahdi-Boroujeni M, Abtahi-Naeini B, Rastegarnasab F, Afshar K, Akhlaghi M, Pourazizi M. Optic Neuritis Associated with Herpes Zoster Ophthalmicus: A Systematic Review and Analysis. Ocul Immunol Inflamm. 2025 Oct;33(8):1732-1747. doi: 10.1080/09273948.2025.2530144. PMID: 40700721. ↩ ↩2