直接感染
通过海绵窦的直接神经感染:VZV从三叉神经节经海绵窦直接侵入视神经导致的视神经病变。

带状疱疹性视神经炎(Herpes Zoster Optic Neuritis; HZON)是眼部带状疱疹(HZO)的一种罕见后遗症,导致视神经炎。它伴随三叉神经第一支(眼神经)区域的带状疱疹发生。
HZO约占所有带状疱疹病例的10-20%,其中约半数出现某种眼部并发症。HZON是这些眼部并发症中的罕见并发症,据报道约1.9%的HZO患眼出现视神经炎1。
Hutchinson征是指鼻尖和鼻翼出现皮疹,与鼻睫神经的支配区域一致。Hutchinson征阳性时,眼部并发症的发生率显著增高。
无疹性带状疱疹(Zoster sine herpete; ZSH)可能仅出现神经症状而无皮疹。此时诊断困难,需注意。
如果年轻患者出现严重HZO,应考虑HIV感染的可能性。在CD4阳性淋巴细胞计数≤500/μL的免疫低下状态下,带状疱疹容易重症化。
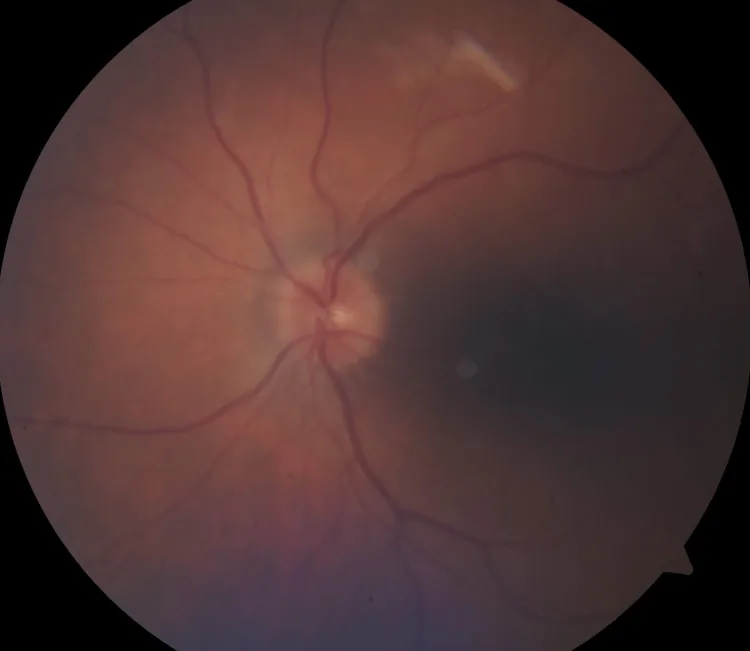
HZO本身的全身症状包括发热、倦怠感、三叉神经第一支区域的头痛和眼痛。在皮疹出现前,患者可能主诉三叉神经支配区域的不适或疼痛。
视神经炎的症状中,患眼的视力下降是主要主诉。
HZON的原因是潜伏感染于神经节的水痘-带状疱疹病毒(VZV)的再激活。
与HSV不同,VZV一旦离开细胞就会立即失活。再激活时通过神经直接出现在皮肤上,因此皮疹严格局限于神经支配区域。
以下因素会增加HZON的风险。
HZON的临床诊断是在HZO病程中或发病后约3个月内出现急性单侧或双侧前部或球后视神经病变时做出。
主要检查方法如下所示。
| 检查 | 所见/目的 |
|---|---|
| 眼眶MRI | 患侧视神经的强化效应和弥散受限,T2加权像上三叉神经核的线状高信号 |
| 荧光眼底血管造影(FA) | 患侧视盘晚期染色 |
| 腰椎穿刺和脑脊液分析 | 通过PCR和血清学检测VZV(有PCR阴性病例的报道) |
MRI是视神经疾病的首选检查。冠状位STIR和增强T1加权像有用。视神经的弥散受限被认为是视力恢复不良的预测因子1。脑干T2加权像上三叉神经核和三叉神经束的线状高信号可能提示VZV相关并发症1。也有报道显示眶内视神经全长增强并合并缺血性视神经病变的重症病例4。
多普勒超声通常显示血流正常,有助于与血管性视神经病变鉴别。
鉴别诊断所需的血液检查包括CBC、ESR、CRP、梅毒血清学、ANA、AQP4抗体和MOG抗体。
与以下疾病的鉴别很重要。
排除巨细胞动脉炎具有紧迫性,可能需要检查ESR、CRP和颞动脉活检。
治疗的基础是全身使用抗病毒药物。
根据病例的严重程度,按以下方式使用。
日本的标准治疗也以全身使用抗病毒药物为基础,重症病例需住院静脉给药。对于HZO的皮疹,联合使用阿昔洛韦眼膏。在免疫功能正常的轻症病例中,有报告称口服伐昔洛韦治疗可获得良好的视力恢复5。
阿昔洛韦的作用机制:被VZV产生的胸苷激酶(TK)磷酸化,三磷酸形式选择性抑制病毒DNA聚合酶。由于在宿主正常细胞中不被磷酸化,因此选择性毒性高。
关于是否联合使用类固醇存在争议。
对于HZO的假树枝状角膜炎,与HSV角膜炎不同,可以使用类固醇滴眼液。
对于感染性视神经炎,不应单独使用类固醇冲击疗法(甲泼尼龙1000 mg静脉滴注3天),应优先使用抗病毒药物进行病因治疗。
不统一推荐。当眼内炎症明显时,可考虑联合使用,但可能增加VZV视网膜炎的风险,因此需要谨慎判断适应症。原则上应在充分使用抗病毒药物后考虑使用。一些系统综述表明,早期抗病毒药物与类固醇联合治疗可能改善视力预后6。
HZON的发病机制提出了以下三种病理生理学机制。
直接感染
通过海绵窦的直接神经感染:VZV从三叉神经节经海绵窦直接侵入视神经导致的视神经病变。
炎症性脱髓鞘
炎症性脱髓鞘:VZV感染相关的局部炎症损伤视神经髓鞘的机制。与视神经炎的病理有共同之处。
免疫应答
VZV在原发感染(水痘)后,在三叉神经节等感觉神经节中终生潜伏感染。当因衰老或免疫功能低下等原因发生再激活时,病毒沿神经轴突逆行传播至皮肤和眼组织,引发带状疱疹。
HZO后出现的**带状疱疹后神经痛(PHN)**表现为持续数月甚至数年的剧烈疼痛,是一个问题。
Vanikieti K, Poonyathalang A, Jindahra P, Cheecharoen P, Patputtipong P, Padungkiatsagul T. Isolated optic neuritis with a concurrent abnormal trigeminal nucleus on imaging: case report of a rare complication of herpes zoster ophthalmicus. BMC Neurol. 2018 Oct 4;18(1):165. doi: 10.1186/s12883-018-1168-3. PMID: 30286736; PMCID: PMC6171195. ↩ ↩2 ↩3
Mohd Zaidan KN, Mohammad Razali A, Md Noh MSF, Md Saleh R, Mohd Isa M. Herpes Zoster Optic Neuritis: A Catastrophe of a Disease. Cureus. 2024 May 15;16(5):e60387. doi: 10.7759/cureus.60387. PMID: 38883008; PMCID: PMC11178973. ↩
Vitor BM, Foureaux ECM, Porto FBO. Herpes zoster optic neuritis. Int Ophthalmol. 2011 Jun;31(3):233-236. doi: 10.1007/s10792-011-9443-y. PMID: 21626168. ↩
Kudo T, Yamauchi K, Suzuki Y, Nakazawa M, Ueno S. A case of herpes zoster ophthalmicus with optic neuritis of the total length of the optic nerve in the orbital space and ischemic optic neuropathy. Am J Ophthalmol Case Rep. 2022 Nov 23;28:101756. doi: 10.1016/j.ajoc.2022.101756. PMID: 36467120; PMCID: PMC9713266. ↩
Hunt CM, Gregory HM, Gannon W. Oral Valacyclovir Treatment of Herpes Zoster Ophthalmicus-Induced Optic Neuritis. Cureus. 2021 Aug 9;13(8):e17033. doi: 10.7759/cureus.17033. PMID: 34522513; PMCID: PMC8425502. ↩
Pourmahdi-Boroujeni M, Abtahi-Naeini B, Rastegarnasab F, Afshar K, Akhlaghi M, Pourazizi M. Optic Neuritis Associated with Herpes Zoster Ophthalmicus: A Systematic Review and Analysis. Ocul Immunol Inflamm. 2025 Oct;33(8):1732-1747. doi: 10.1080/09273948.2025.2530144. PMID: 40700721. ↩ ↩2