Infezione diretta
Infezione nervosa diretta attraverso il seno cavernoso: neuropatia ottica dovuta all’invasione diretta del nervo ottico da parte del VZV dal ganglio trigeminale attraverso il seno cavernoso.

La neurite ottica erpetica (Herpes Zoster Optic Neuritis; HZON) è una rara neurite ottica che si verifica come sequele dell’herpes zoster oftalmico (HZO). Si sviluppa in associazione con l’herpes zoster nel territorio del primo ramo del nervo trigemino (nervo oftalmico).
L’HZO si verifica in circa il 10-20% di tutti i casi di herpes zoster e circa la metà di essi presenta complicanze oculari. L’HZON è una complicanza rara tra queste complicanze oculari; è stato riportato che la neurite ottica si osserva in circa l’1,9% degli occhi affetti da HZO 1.
Il segno di Hutchinson è un reperto di eruzione cutanea su punta e ala del naso, corrispondente al territorio del nervo nasociliare. Quando il segno di Hutchinson è positivo, la frequenza delle complicanze oculari è significativamente più alta.
L’herpes zoster sine herpete (ZSH) può manifestarsi solo con sintomi neurologici senza eruzione cutanea. In questo caso, la diagnosi può essere difficile, e ciò richiede attenzione.
In caso di HZO grave in un paziente giovane, considerare la possibilità di infezione da HIV. Uno stato di immunodeficienza con conta dei linfociti CD4-positivi inferiore a 500/μL predispone a un herpes zoster grave.
È stata riportata la comparsa contemporanea all’HZO o fino a 10 settimane dopo l’esordio dell’HZO. Sono stati segnalati casi di neurite ottica insorta circa un mese dopo la comparsa dell’eruzione cutanea 2 o circa 45 giorni dopo 3, indicando che la riduzione della vista può verificarsi qualche tempo dopo l’eruzione dell’HZO. È necessaria una sorveglianza continua dei cambiamenti visivi nei pazienti con HZO.
I sintomi sistemici dell’HZO includono febbre, malessere, cefalea nel territorio del primo ramo del nervo trigemino e dolore oculare. Prima della comparsa dell’eruzione cutanea, possono essere riferiti fastidio o dolore nell’area innervata dal trigemino.
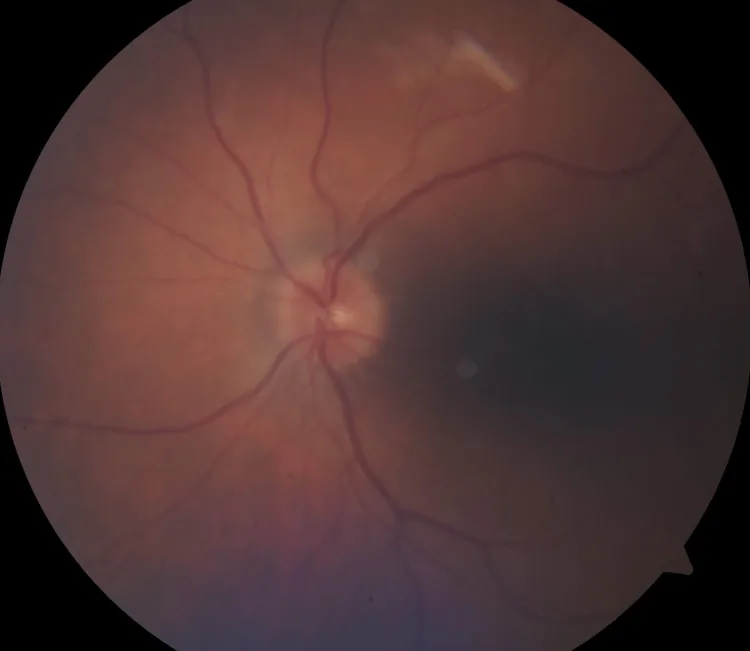
Come sintomo di neurite ottica, la riduzione dell’acuità visiva dell’occhio affetto è il sintomo principale.
La causa dell’HZON è la riattivazione del virus varicella-zoster (VZV) latente nei gangli nervosi.
A differenza dell’HSV, il VZV viene rapidamente inattivato quando esce dalla cellula. Durante la riattivazione, appare direttamente sulla cute attraverso i nervi, quindi l’eruzione è strettamente limitata al territorio di innervazione.
I seguenti fattori aumentano il rischio di HZON:
Il vaccino contro l’herpes zoster dovrebbe avere un effetto soppressivo sull’insorgenza dell’HZO stesso. Se l’insorgenza dell’HZO viene soppressa, anche il rischio di sviluppare la sua complicanza HZON può essere indirettamente ridotto. Tuttavia, le prove che il vaccino prevenga direttamente l’insorgenza dell’HZON sono attualmente limitate.
La diagnosi clinica di HZON viene posta quando si verifica una neuropatia ottica anteriore o retrobulbare acuta unilaterale o bilaterale durante il decorso dell’HZO o entro circa 3 mesi dalla sua insorgenza.
I principali metodi di esame sono elencati di seguito.
| Esame | Reperti / Scopo |
|---|---|
| Risonanza magnetica orbitaria | Enhancement contrastografico e restrizione della diffusione del nervo ottico sul lato affetto, segnale iperintenso lineare del nucleo trigeminale nelle immagini pesate in T2 |
| Angiografia con fluoresceina (FA) | Imbibizione tardiva della papilla ottica sul lato affetto |
| Puntura lombare e analisi del liquido cefalorachidiano | Rilevazione di VZV mediante PCR e test sierologici (sono stati riportati anche casi negativi alla PCR) |
La RM è l’esame di prima scelta per le malattie del nervo ottico. Sono utili le sezioni coronali STIR e T1 pesate con mezzo di contrasto. La restrizione della diffusione del nervo ottico è stata proposta come fattore predittivo di scarso recupero visivo 1. Un’iperintensità lineare del nucleo e del tratto trigeminale nelle immagini T2 pesate del tronco encefalico può suggerire una complicanza correlata a VZV 1. Sono stati riportati anche casi gravi con enhancement su tutta la lunghezza del nervo ottico intraorbitario e neuropatia ottica ischemica associata 4.
L’ecografia Doppler mostra solitamente un flusso normale, utile per differenziare dalla neuropatia ottica vascolare.
Gli esami del sangue necessari per la diagnosi differenziale includono: emocromo, VES, PCR, sierologia per sifilide, ANA, anticorpi anti-AQP4, anticorpi anti-MOG, ecc.
È importante la diagnosi differenziale con le seguenti malattie:
L’esclusione dell’arterite a cellule giganti è urgente; possono essere necessari VES, PCR e biopsia dell’arteria temporale.
La base del trattamento è la somministrazione sistemica di farmaci antivirali.
Vengono utilizzati in base alla gravità del caso come segue.
Anche nel trattamento standard giapponese, la somministrazione sistemica di antivirali è la base, e nei casi gravi si procede alla somministrazione ev dopo il ricovero. Per le lesioni cutanee dell’HZO, si associa un unguento oftalmico di aciclovir. Nei casi lievi di pazienti immunocompetenti, ci sono segnalazioni di buon recupero visivo con trattamento orale con valaciclovir 5.
Meccanismo d’azione dell’aciclovir: Viene fosforilato dalla timidina chinasi (TK) prodotta dal VZV, e il trifosfato inibisce selettivamente la DNA polimerasi virale. Poiché non viene fosforilato nelle cellule normali dell’ospite, la tossicità selettiva è elevata.
L’opportunità dell’associazione di steroidi è dibattuta.
Per la cheratite pseudodendritica dell’HZO, a differenza della cheratite erpetica, è possibile l’uso di colliri steroidei.
Nella neurite ottica infettiva, la terapia pulsata con steroidi (metilprednisolone 1000 mg ev per 3 giorni) non viene eseguita da sola; si dà priorità al trattamento causale con antivirali.
Non è raccomandato in modo uniforme. In caso di infiammazione intraoculare marcata, si può prendere in considerazione l’associazione, ma può aumentare il rischio di retinite da VZV, pertanto è necessario valutare attentamente le indicazioni. Il principio è considerare l’uso dopo una terapia antivirale sufficiente. Alcune revisioni sistematiche suggeriscono che una terapia combinata precoce di antivirali e steroidi può migliorare la prognosi visiva 6.
Per lo sviluppo della HZON sono proposti i seguenti tre meccanismi fisiopatologici.
Infezione diretta
Infezione nervosa diretta attraverso il seno cavernoso: neuropatia ottica dovuta all’invasione diretta del nervo ottico da parte del VZV dal ganglio trigeminale attraverso il seno cavernoso.
Demielinizzazione infiammatoria
Demielinizzazione infiammatoria: meccanismo mediante il quale l’infiammazione locale associata all’infezione da VZV danneggia la guaina mielinica del nervo ottico. Condivide alcune caratteristiche con la patologia della neurite ottica.
Risposta immunitaria
Edema della papilla ottica dovuto a risposta immunitaria reattiva: meccanismo mediante il quale la risposta immunitaria dell’ospite a un’infezione sistemica o del SNC provoca edema della papilla ottica.
Dopo l’infezione primaria (varicella), il VZV rimane in latenza per tutta la vita nei gangli sensoriali, incluso il ganglio trigeminale. In caso di riattivazione dovuta a invecchiamento o immunodepressione, il virus si diffonde retrogradamente lungo gli assoni nervosi per raggiungere la pelle e i tessuti oculari, causando l’herpes zoster.
La nevralgia posterpetica (PHN) che compare dopo HZO è problematica a causa del dolore intenso che dura da mesi ad anni.
Attualmente sono proposti tre meccanismi: l’infezione diretta del nervo ottico attraverso il seno cavernoso, la demielinizzazione del nervo ottico dovuta all’infiammazione e l’edema della papilla ottica come risultato della risposta immunitaria reattiva all’infezione sistemica e del SNC 6. Si ritiene che non un singolo meccanismo, ma una combinazione di più fattori causi il danno al nervo ottico.
Vanikieti K, Poonyathalang A, Jindahra P, Cheecharoen P, Patputtipong P, Padungkiatsagul T. Isolated optic neuritis with a concurrent abnormal trigeminal nucleus on imaging: case report of a rare complication of herpes zoster ophthalmicus. BMC Neurol. 2018 Oct 4;18(1):165. doi: 10.1186/s12883-018-1168-3. PMID: 30286736; PMCID: PMC6171195. ↩ ↩2 ↩3
Mohd Zaidan KN, Mohammad Razali A, Md Noh MSF, Md Saleh R, Mohd Isa M. Herpes Zoster Optic Neuritis: A Catastrophe of a Disease. Cureus. 2024 May 15;16(5):e60387. doi: 10.7759/cureus.60387. PMID: 38883008; PMCID: PMC11178973. ↩
Vitor BM, Foureaux ECM, Porto FBO. Herpes zoster optic neuritis. Int Ophthalmol. 2011 Jun;31(3):233-236. doi: 10.1007/s10792-011-9443-y. PMID: 21626168. ↩
Kudo T, Yamauchi K, Suzuki Y, Nakazawa M, Ueno S. A case of herpes zoster ophthalmicus with optic neuritis of the total length of the optic nerve in the orbital space and ischemic optic neuropathy. Am J Ophthalmol Case Rep. 2022 Nov 23;28:101756. doi: 10.1016/j.ajoc.2022.101756. PMID: 36467120; PMCID: PMC9713266. ↩
Hunt CM, Gregory HM, Gannon W. Oral Valacyclovir Treatment of Herpes Zoster Ophthalmicus-Induced Optic Neuritis. Cureus. 2021 Aug 9;13(8):e17033. doi: 10.7759/cureus.17033. PMID: 34522513; PMCID: PMC8425502. ↩
Pourmahdi-Boroujeni M, Abtahi-Naeini B, Rastegarnasab F, Afshar K, Akhlaghi M, Pourazizi M. Optic Neuritis Associated with Herpes Zoster Ophthalmicus: A Systematic Review and Analysis. Ocul Immunol Inflamm. 2025 Oct;33(8):1732-1747. doi: 10.1080/09273948.2025.2530144. PMID: 40700721. ↩ ↩2