Direkte Infektion
Direkte Nerveninfektion über den Sinus cavernosus: Optikusneuropathie durch direkte Invasion des VZV vom Ganglion trigeminale über den Sinus cavernosus in den Sehnerv.

Die Herpes-Zoster-Optikusneuritis (HZON) ist eine seltene Optikusneuritis, die als Spätfolge eines Herpes Zoster ophthalmicus (HZO) auftritt. Sie entwickelt sich in Verbindung mit einem Herpes Zoster im Bereich des ersten Astes des Trigeminusnervs (Nervus ophthalmicus).
HZO tritt bei etwa 10–20 % aller Herpes-Zoster-Fälle auf, und etwa die Hälfte davon entwickelt Augenkomplikationen. HZON ist eine seltene Komplikation unter diesen Augenkomplikationen; es wurde berichtet, dass bei etwa 1,9 % der von HZO betroffenen Augen eine Optikusneuritis auftritt 1.
Das Hutchinson-Zeichen ist ein Befund mit Hautausschlag an Nasenspitze und Nasenflügel, der dem Versorgungsgebiet des Nervus nasociliaris entspricht. Bei positivem Hutchinson-Zeichen ist die Häufigkeit von Augenkomplikationen signifikant höher.
Zoster sine herpete (ZSH) kann ohne Hautausschlag nur mit neurologischen Symptomen auftreten. In diesem Fall kann die Diagnose schwierig sein, worauf zu achten ist.
Bei schwerem HZO bei jungen Patienten sollte eine HIV-Infektion in Betracht gezogen werden. Ein Immundefizienzzustand mit einer CD4-positiven Lymphozytenzahl unter 500/μL prädisponiert für einen schweren Herpes Zoster.
Es wurde über ein gleichzeitiges Auftreten mit HZO oder bis zu 10 Wochen nach HZO-Beginn berichtet. Es gibt Berichte über Fälle, bei denen die Optikusneuritis etwa einen Monat nach Auftreten des Hautausschlags 2 oder etwa 45 Tage danach 3 auftrat, was darauf hindeutet, dass die Sehverschlechterung einige Zeit nach dem HZO-Ausschlag auftreten kann. Bei HZO-Patienten ist eine kontinuierliche Überwachung auf Sehveränderungen erforderlich.
Zu den Allgemeinsymptomen des HZO gehören Fieber, Unwohlsein, Kopfschmerzen im Bereich des ersten Trigeminusasts und Augenschmerzen. Vor Auftreten des Hautausschlags können Missempfindungen oder Schmerzen im Innervationsgebiet des Trigeminus auftreten.
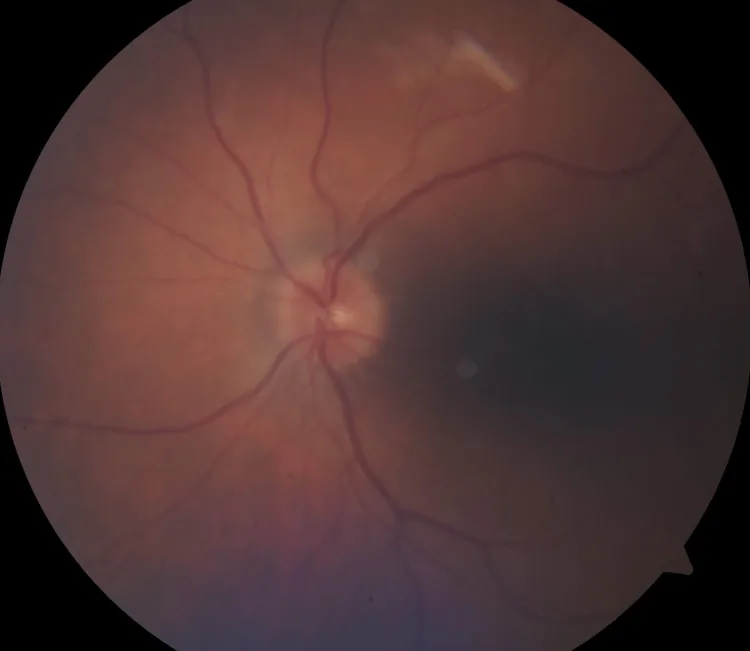
Als Symptom einer Optikusneuritis steht die Sehverschlechterung des betroffenen Auges im Vordergrund.
Ursache der HZON ist die Reaktivierung des Varizella-Zoster-Virus (VZV) aus der Latenz in den Ganglien.
Im Gegensatz zu HSV wird VZV außerhalb der Zelle schnell inaktiviert. Bei Reaktivierung gelangt es direkt über die Nerven zur Haut, daher ist der Ausschlag streng auf das Innervationsgebiet beschränkt.
Folgende Faktoren erhöhen das Risiko für HZON:
Der Gürtelrose-Impfstoff soll das Auftreten von HZO selbst unterdrücken. Wenn das Auftreten von HZO unterdrückt wird, kann auch das Risiko, an seiner Komplikation HZON zu erkranken, indirekt verringert werden. Allerdings ist die Evidenz, dass der Impfstoff das Auftreten von HZON direkt verhindert, derzeit begrenzt.
Die klinische Diagnose einer HZON wird gestellt, wenn im Verlauf einer HZO oder innerhalb von etwa 3 Monaten nach deren Auftreten eine akute einseitige oder beidseitige anteriore oder retrobulbäre Optikusneuropathie auftritt.
Die wichtigsten Untersuchungsmethoden sind unten aufgeführt.
| Untersuchung | Befund / Zweck |
|---|---|
| Orbitale MRT | Kontrastmittelanreicherung und Diffusionsrestriktion des Sehnervs auf der betroffenen Seite, lineares Hyperintensitätssignal des Trigeminuskerns in T2-gewichteten Aufnahmen |
| Fluoreszenzangiographie (FA) | Späte Anfärbung der Papille auf der betroffenen Seite |
| Lumbalpunktion und Liquoranalyse | VZV-Nachweis mittels PCR und Serologie (es gibt auch Berichte über PCR-negative Fälle) |
Die MRT ist die Untersuchung der ersten Wahl bei Erkrankungen des Sehnervs. Koronale STIR- und kontrastverstärkte T1-gewichtete Aufnahmen sind hilfreich. Die Diffusionseinschränkung des Sehnervs wurde als Prädiktor für eine schlechte Visuserholung vorgeschlagen 1. Eine lineare Hyperintensität des Trigeminuskerns und -trakts in T2-gewichteten Aufnahmen des Hirnstamms kann auf eine VZV-bedingte Komplikation hinweisen 1. Es wurden auch schwere Fälle mit Kontrastmittelanreicherung über die gesamte Länge des intraorbitalen Sehnervs und begleitender ischämischer Optikusneuropathie berichtet 4.
Die Doppler-Sonographie zeigt in der Regel einen normalen Blutfluss und hilft bei der Abgrenzung zur vaskulären Optikusneuropathie.
Zu den für die Differenzialdiagnose erforderlichen Blutuntersuchungen gehören: Blutbild, BSG, CRP, Lues-Serologie, ANA, AQP4-Antikörper, MOG-Antikörper usw.
Die Abgrenzung zu folgenden Erkrankungen ist wichtig:
Der Ausschluss einer Riesenzellarteriitis ist dringend; BSG, CRP und eine Biopsie der Temporalarterie können erforderlich sein.
Die Grundlage der Behandlung ist die systemische Verabreichung von antiviralen Medikamenten.
Sie werden je nach Schweregrad des Falles wie folgt eingesetzt.
Auch in der japanischen Standardbehandlung ist die systemische Gabe von antiviralen Medikamenten die Grundlage, und bei schweren Fällen wird nach Krankenhauseinweisung eine i.v.-Gabe durchgeführt. Bei Hautausschlägen des HZO wird zusätzlich Aciclovir-Augensalbe verwendet. Bei leichten Fällen immunkompetenter Patienten gibt es Berichte über eine gute Visuserholung durch orale Therapie mit Valaciclovir 5.
Wirkmechanismus von Aciclovir: Es wird durch die vom VZV produzierte Thymidinkinase (TK) phosphoryliert, und das Triphosphat hemmt selektiv die virale DNA-Polymerase. Da es in normalen Wirtszellen nicht phosphoryliert wird, ist die selektive Toxizität hoch.
Die Frage der gleichzeitigen Anwendung von Steroiden ist umstritten.
Bei der pseudodendritischen Keratitis des HZO ist im Gegensatz zur HSV-Keratitis die Anwendung von steroidhaltigen Augentropfen möglich.
Bei der infektiösen Optikusneuritis wird eine Steroid-Pulstherapie (Methylprednisolon 1.000 mg i.v. über 3 Tage) nicht allein durchgeführt; die kausale Behandlung mit antiviralen Medikamenten hat Vorrang.
Sie wird nicht pauschal empfohlen. Bei ausgeprägter intraokularer Entzündung kann eine Kombination in Betracht gezogen werden, aber sie kann das Risiko einer VZV-Retinitis erhöhen, daher ist eine sorgfältige Indikationsstellung erforderlich. Das Prinzip ist, die Anwendung nach ausreichender antiviraler Therapie zu erwägen. Einige systematische Übersichtsarbeiten deuten darauf hin, dass eine frühe Kombinationstherapie mit antiviralen Medikamenten und Steroiden die Sehprognose verbessern kann 6.
Für die Entstehung der HZON werden die folgenden drei pathophysiologischen Mechanismen vorgeschlagen.
Direkte Infektion
Direkte Nerveninfektion über den Sinus cavernosus: Optikusneuropathie durch direkte Invasion des VZV vom Ganglion trigeminale über den Sinus cavernosus in den Sehnerv.
Inflammatorische Demyelinisierung
Inflammatorische Demyelinisierung: Mechanismus, bei dem die lokale Entzündung im Zusammenhang mit der VZV-Infektion die Myelinscheide des Sehnervs schädigt. Es gibt Gemeinsamkeiten mit der Pathologie der Optikusneuritis.
Immunantwort
Papillenödem durch reaktive Immunantwort: Mechanismus, bei dem die Immunantwort des Wirts auf eine systemische oder ZNS-Infektion zu einem Ödem der Papille führt.
Nach der Primärinfektion (Windpocken) persistiert VZV lebenslang latent in den sensorischen Ganglien, insbesondere im Ganglion trigeminale. Bei Reaktivierung aufgrund von Alterung oder Immunschwäche breitet sich das Virus retrograd entlang der Nervenaxone aus, erreicht Haut und Augengewebe und verursacht Herpes Zoster.
Die nach HZO auftretende postherpetische Neuralgie (PHN) ist aufgrund von starken Schmerzen, die Monate bis Jahre anhalten können, problematisch.
Derzeit werden drei Mechanismen vorgeschlagen: die direkte Infektion des Sehnervs über den Sinus cavernosus, die Demyelinisierung des Sehnervs durch Entzündung und das Papillenödem als Folge der reaktiven Immunantwort auf die systemische und ZNS-Infektion 6. Es wird angenommen, dass nicht ein einzelner Mechanismus, sondern eine Kombination mehrerer die Sehnervenschädigung verursacht.
Vanikieti K, Poonyathalang A, Jindahra P, Cheecharoen P, Patputtipong P, Padungkiatsagul T. Isolated optic neuritis with a concurrent abnormal trigeminal nucleus on imaging: case report of a rare complication of herpes zoster ophthalmicus. BMC Neurol. 2018 Oct 4;18(1):165. doi: 10.1186/s12883-018-1168-3. PMID: 30286736; PMCID: PMC6171195. ↩ ↩2 ↩3
Mohd Zaidan KN, Mohammad Razali A, Md Noh MSF, Md Saleh R, Mohd Isa M. Herpes Zoster Optic Neuritis: A Catastrophe of a Disease. Cureus. 2024 May 15;16(5):e60387. doi: 10.7759/cureus.60387. PMID: 38883008; PMCID: PMC11178973. ↩
Vitor BM, Foureaux ECM, Porto FBO. Herpes zoster optic neuritis. Int Ophthalmol. 2011 Jun;31(3):233-236. doi: 10.1007/s10792-011-9443-y. PMID: 21626168. ↩
Kudo T, Yamauchi K, Suzuki Y, Nakazawa M, Ueno S. A case of herpes zoster ophthalmicus with optic neuritis of the total length of the optic nerve in the orbital space and ischemic optic neuropathy. Am J Ophthalmol Case Rep. 2022 Nov 23;28:101756. doi: 10.1016/j.ajoc.2022.101756. PMID: 36467120; PMCID: PMC9713266. ↩
Hunt CM, Gregory HM, Gannon W. Oral Valacyclovir Treatment of Herpes Zoster Ophthalmicus-Induced Optic Neuritis. Cureus. 2021 Aug 9;13(8):e17033. doi: 10.7759/cureus.17033. PMID: 34522513; PMCID: PMC8425502. ↩
Pourmahdi-Boroujeni M, Abtahi-Naeini B, Rastegarnasab F, Afshar K, Akhlaghi M, Pourazizi M. Optic Neuritis Associated with Herpes Zoster Ophthalmicus: A Systematic Review and Analysis. Ocul Immunol Inflamm. 2025 Oct;33(8):1732-1747. doi: 10.1080/09273948.2025.2530144. PMID: 40700721. ↩ ↩2